B. RÉNOVER LE SYSTÈME DE RECONNAISSANCE DES MALADIES PROFESSIONNELLES
1. Une modernisation du système rendue incontournable par les mutations profondes du monde du travail
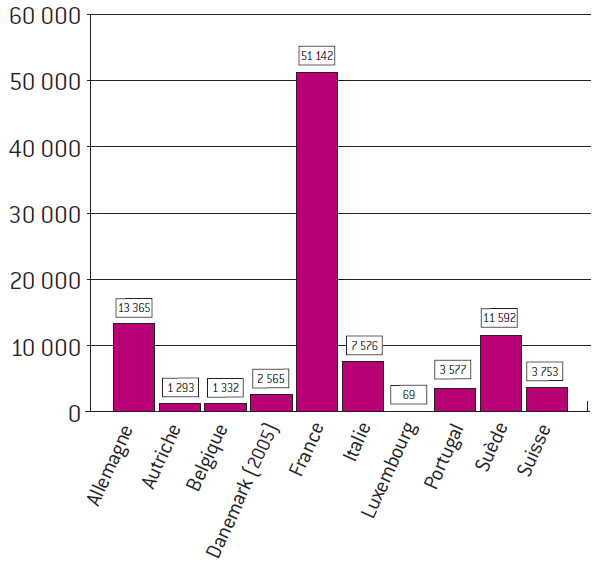
D'après les études comparatives conduites par Eurogip, la France se situe parmi les pays européens reconnaissant le plus de maladies professionnelles.
Nombre de cas de maladies professionnelles reconnues en
2006
Comparaison entre plusieurs pays européens
(nombre de cas reconnus)
Source : Eurogip, Les maladies professionnelles en Europe - Statistiques 1990-2006, janvier 2009
Taux de reconnaissance des maladies professionnelles en
2006
Comparaison entre plusieurs pays européens
(nombre de maladies reconnues
pour 100 000
assurés)
Source : Eurogip, Les maladies professionnelles en Europe - Statistiques 1990-2006, janvier 2009
L'enjeu prioritaire semble donc, à ce stade, résider moins dans la sous-reconnaissance des maladies professionnelles que dans leur sous-déclaration. La sous-déclaration d'un certain nombre de maladies, dont l'origine professionnelle reste pourtant bien documentée (cancers professionnels, TMS, RPS...), débouche en effet sur une prise en charge exclusive par l'assurance maladie. Selon les données du programme « maladies à caractère professionnel » 89 ( * ) (MCP) de Santé publique France, entre 50 % et 75 % des TMS qui entrent dans le cadre d'un tableau de maladies professionnelles ne seraient pas déclarés.
Dans son rapport de juin 2017 90 ( * ) , la commission chargée d'évaluer tous les trois ans le coût réel de cette sous-déclaration a conclu à une estimation de son coût située dans une fourchette comprise entre 815 millions d'euros et 1,53 milliard d'euros, dont 755 millions d'euros à 1,42 milliard d'euros au titre des maladies professionnelles. Comme l'indique la direction de la sécurité sociale, ce phénomène de sous-déclaration peut s'expliquer tant par la persistance de comportements de dissimulation de la part des employeurs en vue de prévenir un rehaussement de leur taux de sinistralité (et donc de leur cotisation AT-MP), que par l'insuffisante connaissance par les victimes et leurs ayants-droits de leurs droits à réparation, de même que par l'insuffisante sensibilisation des médecins traitants et hospitaliers à l'impact de l'environnement professionnel sur l'état de santé.
Pour autant, des marges d'amélioration du système français de reconnaissance des maladies professionnelles existent. Le monde du travail connaît en effet des mutations technologiques telles qu'une réactualisation périodique des tableaux de maladies professionnelles s'impose, de même qu'une adaptation des procédures dérogatoires de reconnaissance des maladies hors tableau. La procédure de reconnaissance des maladies professionnelles par la voie des tableaux de maladies professionnelles, de droit commun, se caractérise en effet par une lenteur inhérente au poids de la négociation entre partenaires sociaux qui peuvent bien souvent porter des intérêts contradictoires.
|
Les procédures de reconnaissance des maladies professionnelles en France • La procédure de droit commun : les tableaux des maladies professionnelles Aux termes de l'article L. 461-1 du code de la sécurité sociale, « est présumée d'origine professionnelle toute maladie désignée dans un tableau de maladies professionnelles et contractée dans les conditions mentionnées à ce tableau. » En application de l'article L. 461-2 du même code, les tableaux de maladies professionnelles recensent les affections présumées résulter de l'exposition à des agents nocifs, d'infections microbiennes ou d'une ambiance ou d'attitudes particulières nécessitées par l'exécution des travaux limitativement énumérés. En pratique, la création et l'actualisation des tableaux de maladies professionnelles sont le résultat d'une concertation entre l'administration et la commission spécialisée n° 4 relative aux pathologies professionnelles, dite « CS4 », formation du conseil d'orientation sur les conditions de travail (COCT). La CS4 est composée des administrations concernées 91 ( * ) , de représentants des salariés et des employeurs, des organismes nationaux d'expertise et de prévention 92 ( * ) et de personnes qualifiées nommées en raison de leur connaissance de la problématique 93 ( * ) . Le programme de travail annuel de la CS4 est établi par le ministère du travail, en lien avec le ministère des solidarités et de la santé, après avis de la commission et sur la base des propositions de création ou de modification des tableaux adressées par les personnalités qualifiées, les partenaires sociaux ou l'administration 94 ( * ) . • La voie dérogatoire : les comités régionaux de reconnaissance des maladies professionnelles L'article L. 461-1 du code de la sécurité sociale prévoit que lorsque les conditions tenant au délai de prise en charge, à la durée d'exposition ou à la liste limitative des travaux ne sont pas remplies ou lorsqu'une maladie n'est pas inscrite dans un tableau de maladies professionnelles, une procédure dérogatoire de reconnaissance des maladies professionnelles, faisant appel à une expertise individuelle, peut être engagée. La demande de reconnaissance de maladie professionnelle de l'assuré est alors soumise par la caisse primaire d'assurance maladie concernée (CPAM) à un comité régional de reconnaissance des maladies professionnelles (CRRMP) composé de trois médecins, dont l'avis est contraignant : le médecin conseil régional ou son représentant, le médecin inspecteur régional du travail ou son représentant et un professeur des universités praticien hospitalier (PU-PH) qualifié en matière de pathologies professionnelles. Les CRRMP examinent chaque année un nombre croissant de dossiers - près de 23 000 en 2017 - alors que, dans le même temps, la ressource médicale diminue. La concomitance de ces deux phénomènes entraîne des délais d'examen importants par les comités, préjudiciables aux assurés. Un décret du 7 juin 2016 95 ( * ) est intervenu pour renforcer l'action des comités dans les cas les plus complexes, notamment les dossiers de pathologies psychiques. La part des dossiers concernant des maladies non inscrites sur des tableaux de maladies professionnelles est en augmentation continue depuis 2010 et a atteint 16,7 % des demandes traitées par les CRRMP en 2017, pour un pourcentage de reconnaissance de 36 %. Cette progression est en partie alimentée par les demandes de reconnaissance de troubles psychosociaux, en augmentation de 42 % en 2017. Source : Commission des affaires sociales du Sénat, rapport n° 111 (2018-2019) de M. Jean-Marie Vanlerenberghe, Mme Catherine Deroche, MM. Bernard Bonne, Gérard Dériot, René-Paul Savary et Mme Élisabeth Doineau sur le projet de loi de financement de la sécurité sociale pour 2019 |
Lors de son audition par votre commission le 11 octobre 2018 sur le PLFSS pour 2019, la ministre des solidarités et de la santé avait regretté le manque d'expertise scientifique dans l'élaboration des listes de maladies professionnelles. La Cour des comptes estimait pour sa part, en septembre 2018, que « même lorsque de forts indices scientifiques ou des certitudes existent en ce qui concerne le lien de causalité, ils ne suffisent pas pour qu'une inscription au tableau ou une mise à jour soient engagées, en raison de l'imbrication des phases d'expertise technique et de décision administrative ou politique. Les partenaires sociaux interviennent tant dans la phase de négociation sociale visant à déterminer ce qui est susceptible d'entrer dans le champ de la réparation que dans la phase scientifique permettant de faire l'état des causes d'une pathologie donnée. La présomption d'imputabilité y relève de la négociation et non de critères scientifiquement établis. » 96 ( * )
Dans le rapport de la commission des affaires sociales du Sénat sur le PLFSS pour 2019, notre collègue Gérard Dériot rappelait toutefois que la décision finale de créer ou modifier un tableau ou d'établir des recommandations aux CRRMP relevait de la responsabilité de l'État. Dans ces conditions, il insistait sur « la responsabilité de l'État qui dispose de toute la latitude réglementaire et politique nécessaire pour reconnaître une maladie professionnelle par décret, l'avis de la CS4 demeurant non contraignant. À cet égard, il convient de souligner le retard important généralement pris par l'État pour publier les décrets relatifs à la création ou la révision des tableaux de maladies professionnelles : à titre d'exemple, le décret du 5 mai 2017 réformant les tableaux relatifs notamment aux affections périarticulaires et au carcinome hépatocellulaire a été publié bien après des avis de la CS4 remontant à octobre 2013, novembre 2014 et janvier et mai 2015. »
Vos rapporteurs saluent l'effort de rationalisation de la phase d'expertise scientifique de la révision des tableaux de maladies professionnelles, qui se manifeste par une plus grande implication des agences sanitaires et tout particulièrement de l'ANSéS, désormais chargées des études collectives et pluridisciplinaires 97 ( * ) . La négociation entre les partenaires sociaux est ainsi réservée à la recommandation adressée à l'État d'inscrire ou non une pathologie sur un tableau de maladies professionnelles ou de modifier un tableau.
La commission d'enquête de l'Assemblée nationale sur les maladies professionnelles dans l'industrie a formulé en juillet 2018 plusieurs propositions susceptibles d'améliorer la reconnaissance des maladies professionnelles.
|
Propositions en lien avec la reconnaissance des
maladies professionnelles
Proposition n° 20 : Rapprocher les critères, voire les modes d'instruction, des régimes de l'invalidité et de la maladie professionnelle pour amorcer leur convergence vers le haut. Proposition n° 21 : En cas de dépression médicalement avérée, renverser la charge de la preuve du lien essentiel et direct avec l'activité professionnelle. Proposition n° 22 : Expérimenter, pour une durée limitée, l'abaissement à 10% ou la suppression du taux minimal d'incapacité professionnelle permanente nécessaire à la reconnaissance de pathologies comme maladies professionnelles. Proposition n° 23 : En cas de maladie professionnelle résultant d'expositions subies chez plusieurs employeurs, permettre que la caisse primaire puisse effectuer un partage des responsabilités entre les employeurs successifs et, le cas échéant, les responsables de l'environnement de travail. Proposition n° 24 : Introduire dans le code de la sécurité sociale une disposition expérimentale prévoyant la possibilité d'intégrer dans les tableaux, un critère additionnel concernant les conditions de diagnostic susceptibles de provoquer la reconnaissance d'une maladie professionnelle. Proposition n° 25 : Créer une base de données nationale publique permettant de recenser les cas présentés devant les CRRMP et les jurisprudences pertinentes, à des fins d'études et d'harmonisation des décisions des CRRMP ainsi que de production d'indications susceptibles de faire avancer les tableaux de maladies professionnelles. Proposition n° 26 : Prévoir des formations des membres de la CSSCT et du CSE à l'information et à l'assistance des salariés à la procédure de reconnaissance des maladies professionnelles. Proposition n° 27 : Ouvrir la possibilité au CSE ou à la CSSCT d'être sollicité dans le cadre de la procédure de reconnaissance, pour annexer des observations au dossier constitué par la caisse primaire ou directement par le CRRMP. Proposition n° 28 : Mettre en place un cercle vertueux entre la reconnaissance et la prévention des maladies professionnelles, reposant sur : - l'identification et l'imputation de chaque cas avéré de maladies professionnelles à un poste de travail et à un responsable de l'environnement de travail ; - le signalement aux institutions représentatives du personnel de chaque cas et des mesures d'évaluation et de réduction du risque avéré ; - l'imposition d'un malus pour les entreprises n'ayant pas pris les mesures nécessaires pour éliminer un risque avéré de maladie professionnelle. Proposition n° 29 : Prévoir des indicateurs standardisés pour les efforts en matière de lutte contre les maladies professionnelles et la qualité, hygiène, sécurité, environnement (QHSE) à faire figurer dans le bilan social de l'entreprise. Proposition n° 30 : Prévoir qu'en cas de faute inexcusable de l'employeur ou de manquements graves et répétés aux règles de santé et de sécurité au travail, l'employeur se voie contraint de présenter et d'exécuter un plan de rétablissement des conditions normales de travail. Proposition n° 31 : Élargir, notamment dans le domaine des affections psychiques, le champ des pathologies d'origine professionnelle sous-déclarées devant faire l'objet d'une prise en charge par la branche AT-MP. Source : Rapport fait au nom de la commission d'enquête de l'Assemblée nationale sur les maladies et pathologies professionnelles dans l'industrie (risques chimiques, psychosociaux ou physiques) et les moyens à déployer pour leur élimination, M. Julien Borowczyk, président, M. Pierre Dharréville, rapporteur, 19 juillet 2018 |
De même, notre collègue député Gérard Sebaoun avait émis en février 2017 plusieurs recommandations dans le sens d'une meilleure reconnaissance de l'origine professionnelle de certains troubles psychiques dans son rapport d'information sur le syndrome d'épuisement professionnel ou burn out 98 ( * ) . Il invitait notamment à une meilleure information des salariés, à un renforcement des moyens des CRRMP, à une révision du taux minimal d'incapacité professionnelle permanente nécessaire à la reconnaissance d'une pathologie psychique comme maladie professionnelle et à une habilitation du médecin du travail à attester de l'origine professionnelle d'une pathologie.
Si elle partage l'esprit de ces recommandations, vos rapporteurs insistent sur la nécessité de tenir compte de l'origine multifactorielle d'un grand nombre de pathologies, notamment psychiques, dont le développement peut être lié tant à la vie personnelle et familiale et au comportement propre du travailleur qu'à son environnement professionnel. Ils proposent par conséquent d'inscrire dans la loi la possibilité, pour certaines pathologies multifactorielles déterminées par décret, d'instituer un système de pourcentage de risque attribuable pour tenir compte de l'existence de facteurs non professionnels dans l'émergence et l'évolution d'une maladie.
|
« Fraction attribuable et risques
professionnels »
La fraction attribuable est un concept épidémiologique. Selon Santé publique France, peu de travaux français récents permettent d'objectiver quantitativement le poids des pathologies d'origine professionnelle, pour la plupart non-spécifiques. C'est dans ce contexte que la direction « santé travail » (DST) de Santé publique France a développé des méthodes d'estimation de part attribuable, au travers de divers programmes : - pour les cancers : estimation du poids de nuisances professionnelles cancérogènes en utilisant des outils spécifiques à la situation française, c'est-à-dire les matrices emplois-expositions en population générale du programme « Matgéné » de la DST ; - pour les troubles musculo-squelettiques : estimation du poids de l'activité professionnelle dans la survenue de pathologies traceuses de TMS (syndrome du canal carpien et hernie discale). Des résultats de ces programmes, Santé publique France tire les conclusions suivantes en matière de santé publique et de prévention : - ils ont mis en évidence le poids considérable de l'activité professionnelle et des facteurs de risque associés dans la survenue de pathologies liées au travail dans la population française ; - ils démontrent l'importance de la sous réparation des pathologies liées aux expositions professionnelles ; - l'identification de la fraction attribuable doit permettre un meilleur repérage des expositions à risque, de mettre en place des stratégies de prévention différenciées selon les emplois et de promouvoir l'information auprès des professionnels de santé avec un renforcement de la formation sur les pathologies liées aux expositions professionnelles et sur les aspects médico-sociaux, et des patients sur leurs droits en matière de reconnaissance en maladie professionnelle. Source : A. Gilg Soit Ilg, N. Fouquet, et al. , « Fraction attribuable et risques professionnels », Les rencontres de Santé publique France, 30-31 mai et 1 er juin 2017 : www.rencontressantepubliquefrance.fr/wp-content/uploads/2017/06/GILG_FOUQUET.pdf |
Cette plus grande souplesse dans l'identification de la part attribuable à l'environnement professionnel dans l'émergence et le développement d'une maladie permettra de mieux lutter contre la sous-déclaration des maladies professionnelles. L'établissement de l'origine professionnelle, même partielle, de la pathologie contribuera également à mieux responsabiliser les employeurs dès lors que cette reconnaissance aura un impact sur leur sinistralité et donc leur taux de cotisation AT-MP.
|
Proposition n° 31 : Instituer, pour certaines pathologies multifactorielles déterminées par décret, un système de pourcentage de risque attribuable à l'environnement professionnel. |
2. L'enjeu de la prévention des risques psychosociaux et de l'amélioration de la qualité de vie au travail
a) Les risques psychosociaux, nouveau « mal du siècle » ?
La prise en charge des risques psychosociaux (RPS) est particulièrement délicate dès lors que leur émergence se trouve au confluent de la vie professionnelle et de la vie personnelle. La difficulté à établir clairement le lien entre une pathologie psychique et l'activité professionnelle a conduit, jusqu'à cette date, à écarter la mise en place d'un tableau de maladies professionnelles spécifique aux RPS.
Le monde contemporain du travail présente aujourd'hui un paradoxe. La préservation de l'état de santé des travailleurs impliqués dans des formes pénibles de travail, en particulier dans le secteur industriel, a tendance globalement à s'améliorer. En revanche, l'intensification du travail et les pressions qui lui sont associées, en termes de performance, d'engagement et de responsabilisation des travailleurs, se manifeste par une certaine réticence de la part des employeurs à consentir à plus de souplesse dans l'organisation du travail : le présentéisme est bien souvent encore privilégié par rapport au télétravail, et la délégation de responsabilités s'accentue sans pour autant que les collaborateurs concernés se voient accorder les moyens et marges de manoeuvre correspondants.
Les troubles psychosociaux d'origine professionnelle sont aujourd'hui vingt fois plus déclarés en accident du travail qu'en maladie professionnelle, en étant par exemple associés au choc résultant d'une agression, d'un entretien, de l'annonce d'un refus d'avancement ou de progression professionnelle... L'employeur ayant l'obligation légale de déclarer un accident du travail, l'identification de l'élément déclencheur sur le lieu de travail est plus aisée.
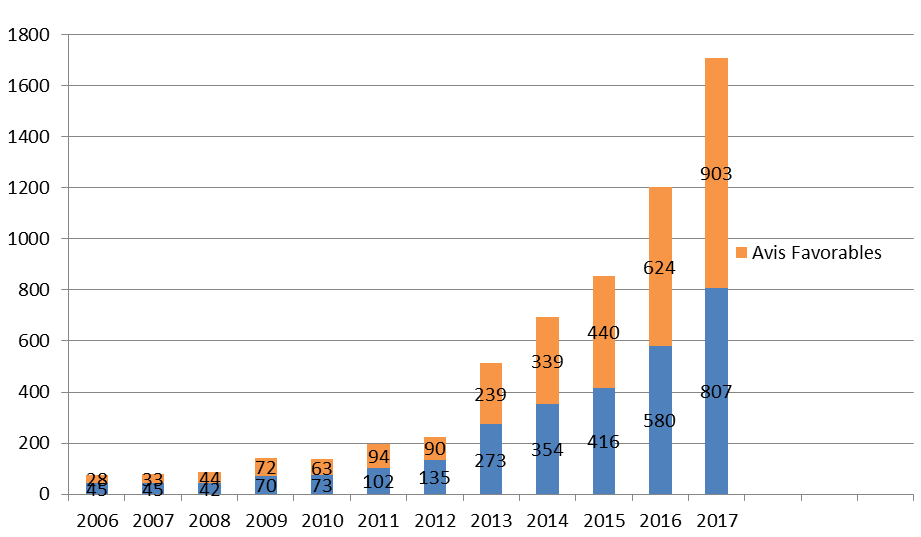
En dépit des recommandations émises par la CS4 du COCT en vue d'harmoniser les pratiques de reconnaissance des troubles psychiques d'origine professionnelle entre CRRMP, le nombre de reconnaissances reste limité : les critères sont en effet exigeants et bien souvent difficiles à apprécier. Si la définition de certaines affections pouvant avoir un lien avec le travail est désormais relativement bien documentée (dépression, anxiété généralisée ou encore état de stress post-traumatique) 99 ( * ) , le taux d'incapacité permanente prévisible minimal de 25 % à la date de la demande rend difficile la reconnaissance d'une pathologie psychique évolutive.
Évolution du nombre d'affections psychiques
examinées par les CRRMP sur la période 2006-2017 (tous
régimes)
Source : Direction de la sécurité sociale
En application de l'article L. 4122-1 du code du travail, « il incombe à chaque travailleur de prendre soin, en fonction de sa formation et selon ses possibilités, de sa santé et de sa sécurité ainsi que de celles des autres personnes concernées par ses actes ou ses omissions au travail. » La préservation de la santé physique et mentale des salariés est donc une responsabilité non seulement de l'employeur mais également de chaque travailleur et de l'ensemble du collectif de travail. Afin de permettre à chaque salarié d'assumer ses responsabilités en la matière, il convient donc que l'employeur réponde à son obligation de moyens en prenant les mesures nécessaires pour protéger la santé physique et mentale des travailleurs précisées à l'article L. 4121-1 du même code, qui doivent comprendre « des actions d'information et de formation ».
Si les actions de sensibilisation aux RPS se développent auprès des encadrants, elles ne semblent concerner encore que marginalement les travailleurs non encadrants. Or la prévention et l'identification d'une situation de RPS, de même que le protocole de gestion de ce type de risque professionnel, doivent être maîtrisées par l'ensemble du collectif de travail.
Par ailleurs, les personnels des missions d'inspection du travail sont généralement les premiers sollicités par les personnes s'estimant victimes d'une situation de RPS aggravée, notamment en cas de harcèlement. Il importe donc qu'ils soient également bien préparés à la gestion de ces situations par la voie de la formation.
Afin de généraliser la sensibilisation à la prévention et à la gestion des RPS à l'ensemble des travailleurs, vos rapporteurs proposent qu'un système incitatif soit mis en place par la CNAM et les Carsat/Aract afin d'encourager les employeurs à donner à leurs salariés les moyens de se former à cet enjeu. Une ristourne sur le taux de cotisation AT-MP pourrait ainsi être accordée aux entreprises ayant permis, en interne ou en externe, la formation d'au moins 50 % de leur effectif à la prévention et à la gestion des RPS dans un délai déterminé par la caisse régionale de la santé au travail, après avis du SST.
|
Proposition n° 32 : Accorder une ristourne sur le taux de cotisation AT-MP aux entreprises ayant permis la formation d'au moins 50 % de leur effectif à la prévention et à la gestion des RPS dans un délai déterminé par la caisse régionale de la santé au travail. |
En outre, vos rapporteurs considèrent qu'une meilleure prévention des RPS au travail implique :
- une meilleure sensibilisation, par la voie de la formation, des encadrants, de l'ensemble des salariés mais aussi des personnels de l'inspection du travail à la prévention des RPS et à l'importance de l'organisation du travail sur l'état de santé des salariés. Un plan national de formation en ce sens pourrait être piloté par l'agence nationale de la santé au travail qui habiliterait des organismes de formation qui, sur la base du volontariat, s'engageraient à respecter un référentiel commun de formation à la prévention et à la gestion des RPS. Ce plan serait en partie financé par le FNPAT ;
- la présence obligatoire dans tous les SST d'un psychologue du travail au sein de l'équipe pluridisciplinaire ou le conventionnement du SST avec une structure disposant de psychologues et de spécialistes des RPS ;
- l'association du service social du travail à l'équipe de santé pluridisciplinaire des SST ou le renforcement du lien entre les SST et les services sociaux du travail autonomes des entreprises de plus de 250 salariés. Animé par un assistant social du travail ou un conseiller du travail, le service social du travail veille au bien-être des travailleurs et concourt à l'amélioration de la qualité de vie au travail par une meilleure articulation de la vie professionnelle avec la vie personnelle et familiale.
|
Proposition n° 33 : Déployer, sous l'égide de l'agence nationale de la santé au travail, un plan de formation national à destination des encadrants, des salariés et des personnels de l'inspection du travail à la prévention des RPS et à l'évaluation de l'impact de l'organisation du travail sur l'état de santé des salariés. Proposition n° 34 : Rendre obligatoire la présence dans tous les SST d'un psychologue du travail au sein de l'équipe pluridisciplinaire ou le conventionnement du SST avec une structure disposant de psychologues et de spécialistes de la prévention et de la gestion des RPS. Proposition n° 35 : Renforcer la collaboration entre l'équipe pluridisciplinaire des SST et les services sociaux du travail en matière d'amélioration de la qualité de vie au travail. |
b) Faire du travail un facteur d'épanouissement individuel et collectif
Le déplacement effectué par vos rapporteurs au Danemark leur a permis de prendre la mesure du retard accumulé par notre pays dans l'adaptation des modes d'organisation du travail aux besoins des travailleurs. La prévention de l'usure professionnelle, ou burn out , et le développement d'une culture d'entreprise misant sur un management bienveillant et à l'écoute se sont imposés au Danemark où le bien-être au travail est devenu un enjeu réputationnel pour les entreprises. Celles-ci attachent désormais une grande importance à la mise en oeuvre de modes d'organisation du travail adaptés aux besoins et contraintes des salariés.
Dans un contexte de quasi -plein emploi, de nombreuses entreprises rivalisent d'innovations pour attirer une main d'oeuvre particulièrement exigeante sur la qualité de vie au travail. Cette dernière donnée est objectivée au Danemark par un classement obligatoire des entreprises selon leur niveau de respect des standards en matière de santé au travail, tant physique que psychique.
|
La santé au travail au Danemark Le respect par les entreprises de la réglementation danoise en santé au travail (« Working Environment Act », législation adoptée en 2005 100 ( * ) et amendée à plusieurs reprises jusqu'en 2015 101 ( * ) ) est contrôlé par l'autorité danoise de l'environnement professionnel (« Arbejdstilsynet »), qui s'appuie sur environ 600 personnes, dont près de 200 inspecteurs du travail. L'autorité de l'environnement professionnel requiert de chaque entreprise qu'elle fasse l'objet d'une évaluation triennale de son niveau de conformité aux standards de qualité de la santé au travail afin de se voir décerner, par un organisme accrédité, un certificat de conformité 102 ( * ) . Les résultats de cette évaluation sont rendus publics sur le site du conseil de l'environnement professionnel (« Working Environment Council ») de chaque secteur professionnel, sous la forme de « smileys » de quatre niveaux : - un « smiley » prenant la forme d'une couronne royale récompense des efforts exceptionnels mis en oeuvre pour garantir un haut niveau de santé et sécurité ; - un « smiley » vert atteste de la conformité de l'entreprise aux standards de santé et sécurité de la réglementation en vigueur ; - un « smiley » jaune indique que l'entreprise a fait l'objet d'une injonction de la part de l'autorité pour procéder à une amélioration, soit dans un délai déterminé soit immédiatement ; - un « smiley » rouge indique que l'entreprise a fait l'objet d'une injonction ou d'un avis de suspension ou d'interdiction d'activité. Plusieurs dispositions réglementaires 1 mettent en outre l'accent sur la qualité dite « psychosociale » de l'environnement professionnel : - toutes les tâches du travail doivent être réalisées d'une manière conforme aux exigences de santé et de sécurité, à la lumière à la fois d'une évaluation individuelle et d'une évaluation globale des conditions de travail physiques, ergonomiques et psychosociales qui, à court ou long terme, pourraient avoir un impact sur la santé physique ou mentale des employés ; - l'autorité de l'environnement professionnel peut, en cas de situation de travail exerçant un effet délétère physique ou mental, demander à ce que des mesures de santé et sécurité soient entreprises pour y remédier ; - en matière de performance au travail, des efforts doivent être conduits afin de garantir : • que soit évité ou allégé tout travail dont le caractère monotone aurait un impact négatif sur la santé physique ou mentale à court ou long terme ; • que le rythme de travail n'induise pas de risque pour la santé physique ou mentale à court ou long terme ; • que soit évité ou allégé tout travail en isolement qui aurait un impact négatif sur la santé physique ou mentale à court ou long terme ; - doit être évitée toute situation de harcèlement, dont le harcèlement sexuel. La stratégie gouvernementale danoise en matière de santé au travail pour la période 2012-2020 avait fixé des objectifs ambitieux dans la réduction des RPS qui n'ont toutefois pas été atteints : la proportion d'employés exposés à des RPS a légèrement augmenté sur la période 2012-2018, comme l'ont confirmé à vos rapporteurs les représentants du ministère danois du travail. Dans ces conditions, le nouvel accord politique danois sur la santé au travail a choisi de mettre l'accent sur la réduction du stress au travail en fixant un objectif de réduction de 20 % du nombre de salariés se déclarant sous pression psychologique au travail. 1 « Executive Order No. 559 of 17. June 2004 on the Performance of Work ». Source : Commission des affaires sociales du Sénat |
En France, l'accord national interprofessionnel (ANI) du 19 juin 2013 « Vers une politique d'amélioration de la qualité de vie au travail et de l'égalité professionnelle » a permis d'engager un certain nombre d'entreprises dans la mise en oeuvre d'une approche plus systémique de la qualité de vie au travail comme facteur de bien-être et de santé des travailleurs et d'inviter à un dialogue social renforcé sur cet enjeu. Plusieurs personnes auditionnées par vos rapporteurs ont néanmoins regretté la permanence, dans l'esprit de certains dirigeants d'entreprise, de schémas d'organisation du travail anciens misant sur le séquençage ou la standardisation des tâches sans prise en compte de leur impact sur le bien-être du travailleur (taylorisme, toyotisme, fordisme...).
Dans sa contribution adressée à vos rapporteurs, la confédération française démocratique du travail (CFDT) rappelle ainsi que la qualité de vie au travail est envisagée dans l'ANI de 2013 sous les angles des relations de travail, de la qualité du contenu du travail, de la qualité du dialogue social, de la qualité de l'environnement physique de travail et de la conciliation de la vie personnelle et de la vie professionnelle. Pour autant, elle reste, selon la CFDT, encore trop peu examinée à la lumière des enjeux d'organisation du travail.
Les labels de qualité de vie au travail, qui se multiplient en France, peuvent être décernés par des organismes privés lucratifs (palmarès « Best Workplaces » du cabinet « Great Place to Work », ou label « Happy at Work » délivré par le cabinet « Choose My Company », par exemple) ou non lucratifs (trophées QVT délivrés par certaines Aract), sans que ces démarches aient fait l'objet d'une évaluation par un tiers de confiance à partir d'un référentiel ou d'un cahier des charges reconnus au niveau national. La tentation est donc grande pour certaines entreprises candidates à ces labels de se cantonner à la mise en place de mesures ponctuelles, sans véritablement se livrer à une réflexion structurante.
L'établissement d'un label public unique aurait finalement peu de sens compte tenu des spécificités de chaque secteur d'activité. Là où ils existeront, les CSE constitueront le lieu idéal pour que le collectif de travail se positionne sur les aspects d'organisation du travail et d'amélioration de la qualité de vie au travail. Vos rapporteurs plaident donc pour l'inscription de l'amélioration de la qualité de vie au travail et la pleine prise en compte des enjeux d'organisation du travail dans les missions de l'agence nationale de santé au travail, du réseau des SST et des futures caisses régionales de la santé au travail. Une évaluation périodique de la qualité de vie au travail des entreprises par les SST pourra ainsi être conduite tous les trois ans au travers d'un questionnaire anonymisé rempli par les salariés. Pour les salariés dont le temps de travail relève d'une convention de forfait, ce questionnaire devrait notamment porter sur la conciliation entre vie personnelle et vie professionnelle. Les résultats de cette évaluation permettront d'identifier les entreprises dans lesquelles une réflexion sur l'organisation du travail doit être conduite, avec un plan d'action co-construit entre l'employeur, les représentants du personnel, le SST et les experts en qualité de vie au travail de la caisse régionale de la santé au travail.
Le cas échéant, les résultats de cette évaluation doivent déboucher sur la co-construction entre l'employeur, les représentants du personnel et le SST d'un plan d'action en faveur de l'amélioration de la qualité de vie au travail qui devra être validé par le CSE pour les entreprises d'au moins 50 salariés ou les autres instances représentatives du personnel pour les entreprises ne disposant pas d'un CSE.
|
Proposition n° 36 : Charger les SST de conduire une évaluation triennale de la qualité de vie au travail dans chaque entreprise adhérente débouchant, le cas échant, sur un plan d'action dans ce domaine examiné et validé par le CSE ou les autres instances de consultation du personnel. |
* ** Loi n° 2019-774 du 24 juillet 2019 relative à l'organisation et à la transformation du système de santé.
89 Santé publique France définit les maladies à caractère professionnel comme « toute maladie susceptible d'être d'origine professionnelle et non reconnue en maladie professionnelle par un régime de sécurité sociale. »
* 90 Commission instituée par l'article L. 176-2 du code de la sécurité sociale, Estimation du coût réel pour la branche maladie, de la sous-déclaration des accidents du travail et des maladies professionnelles, rapport au Parlement et au Gouvernement , 30 juin 2017.
* 91 Direction générale du travail, direction de la sécurité sociale.
* 92 ANSéS, Santé publique France.
* 93 Professeur des universités praticien hospitalier (PU-PH), associations de victimes.
* 94 Sur la période 2014-2017, trois tableaux ont ainsi été révisés, tandis que deux ont été créés.
* 95 Décret n° 2016-756 du 7 juin 2016 relatif à l'amélioration de la reconnaissance des pathologies psychiques comme maladies professionnelles et du fonctionnement des comités régionaux de reconnaissance des maladies professionnelles.
* 96 Cour des comptes, Rapport sur l'application des lois de financement de la sécurité sociale , septembre 2008.
* 97 Complétées, le cas échéant, par une analyse médico-économique de la Haute Autorité de santé.
* 98 Rapport d'information de la commission des affaires sociales de l'Assemblée nationale en conclusion des travaux de la mission d'information relative au syndrome d'épuisement professionnel (ou burn out ), par M. Gérard Sebaoun, 15 février 2017.
* 99 Santé publique France surveille les RPS à partir de l'enquête Sumer (surveillance médicale des expositions aux risques professionnels), avec la mise en place prochaine de cohortes.
* 100 « Danish Working Environment Act No. 268 of 18 March 2005 ».
* 101 « Act no. 1869 of 29 December 2015 on amending the Working Environment Act ».
* 102 Articles 65a à 65c du « Consolidated Danish Working Environment ».