2. L'évaluation socio-économique des investissements hospitaliers
a) Un pilotage longtemps défaillant
Les critiques de la Cour des comptes sur le plan Hôpital 2007
Dans son rapport de septembre 2009 sur la sécurité sociale, la Cour des comptes consacrait un chapitre sur le bilan du plan Hôpital 2007, qui visait notamment à relancer les investissements hospitaliers pour rénover le patrimoine dont l'état se dégradait et à favoriser la restructuration des établissements de santé. Ce plan reposait sur l'engagement de verser aux établissements 6 milliards d'euros sur des crédits de l'assurance maladie. Il devait s'achever fin 2007 mais certains projets sont toujours en cours.
La Cour constatait que la relance de l'investissement avait bien contribué à améliorer la qualité des infrastructures hospitalières et à les adapter à l'évolution des techniques médicales. Toutefois, le lancement rapide du plan et la poursuite d'objectifs multiples avaient conduit à retenir un trop grand nombre de projets, dont la viabilité économique n'était pas toujours assurée.
De plus, les défaillances du pilotage national n'ont pas permis de maîtriser les dépenses. Lors de l'annonce du plan, leur montant avait déjà été relevé de 6 milliards d'euros à 10,2 milliards. Au total, fin 2007, ces dépenses d'investissement s'élevaient à plus de 16 milliards, alors que l'aide publique, quant à elle, restait constante à 6 milliards.
Enfin, le bilan de ce plan s'est avéré difficile à établir, notamment du fait de l'absence d'indicateurs et du manque de fiabilité des outils de suivi mis en place. Le Gouvernement a pourtant décidé de prolonger cette dynamique en lançant un nouveau plan sur la période 2008-2012, « Hôpital 2012 ». L'effort d'investissement devait porter sur 10 milliards d'euros avec un financement reposant de nouveau majoritairement sur l'emprunt des établissements. La sélection des projets entendait remédier aux principales faiblesses constatées pour le plan hôpital 2007. Ainsi, l'accent a été mis sur la recherche de l'efficience, sur l'opportunité stratégique des projets, sur leur cohérence avec l'équilibre financier d'exploitation, ainsi que sur l'exigence de retour sur investissement.
L'accompagnement des opérations de restructuration devait constituer une priorité, mais la Cour notait déjà que 279 projets avaient été retenus pour la première tranche du plan, dont plus de 100 projets immobiliers, ce qui est à nouveau élevé. Elle s'interrogeait en définitive sur le bien-fondé de plans qui conduisent le plus souvent à une « politique de guichet » , alors qu'il conviendrait de réserver les financements à un nombre d'opérations plus limité, dont il peut être démontré que les objectifs sont en phase avec la politique hospitalière poursuivie. Elle relevait également que cette relance s'est effectuée sans que le pilotage par le niveau national soit clarifié et que les modalités de suivi soient revues, notamment pour les opérations les plus importantes.
Le poids des investissements hospitaliers et la croissance de la dette
Le rapport précité de la Mecss sur le financement des établissements de santé se faisait l'écho des critiques, d'ailleurs répétées, de la Cour des comptes. Il mettait en avant l'impact de l'investissement sur les charges financières et l'endettement du secteur public hospitalier.
En moins de dix ans, les investissements annuels des établissements publics de santé ont doublé , passant de 3,1 milliards d'euros en 2002 à 6,4 milliards en 2010. Les dépenses de construction ont représenté plus des deux tiers de l'effort d'investissement global.
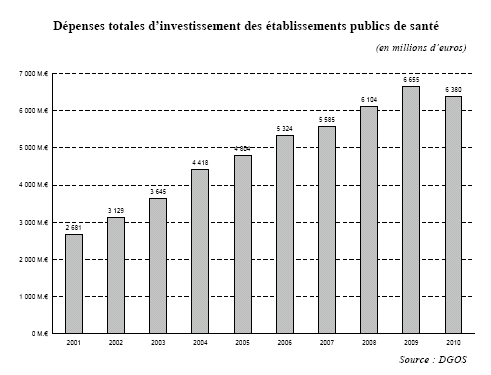
Avec l'aval du ministère de la santé, le nombre d'opérations lancées et leur montant ont largement dépassé les possibilités permises par le schéma d'origine du plan Hôpital 2007, les investissements supplémentaires ayant été financés par un recours massif des établissements à l'emprunt .
Ce mouvement a connu un pic en 2008, année au cours de laquelle la dette des établissements publics de santé s'est accrue de 3 milliards d'euros, soit 50 % des investissements réalisés.
L'augmentation de la dette des établissements publics de santé a connu une brusque accélération à compter de 2005, avec un doublement en cinq ans . En 2010, elle atteint 24 milliards d'euros .
Cette évolution est nettement différenciée selon le type d'établissements. L'endettement des CHU s'est accru à un rythme supérieur à celui constaté pour la moyenne des établissements, l'encours passant de 3,6 à 9,2 milliards d'euros. En 2008, les CHU totalisent à eux seuls près de 38 % de l'endettement du secteur hospitalier public. La dette de l'AP-HP (2,2 milliards d'euros en 2010) représente, seule, près du quart de celle de l'ensemble des CHU. La dette des centres hospitaliers est passée de 6,9 à 12,3 milliards d'euros entre 2005 et 2010, soit une augmentation de 77 %.
Le rapport de Jacky Le Menn et Alain Milon posait alors la question de la procédure de choix des projets d'investissement , en constatant que le déblocage massif et soudain de crédits, tel que réalisé dans le plan Hôpital 2007, n'était pas synonyme d'efficacité et de sélectivité...
b) Le dispositif de l'article 16 du projet de loi de programmation des finances publiques : une réponse pertinente ou un accroissement des lourdeurs administratives ?
L'article 16 20 ( * ) du projet de loi met en place un dispositif à double détente :
- les projets d'investissements des établissements publics de santé et des structures de coopération sanitaire feront l'objet d' une évaluation socio-économique préalable ;
- lorsque le montant total du projet et la part de financement public excèderont des seuils fixés par décret , cette évaluation socio-économique sera soumise à une contre-expertise indépendante préalable .
Ces évaluations et contre-expertises seront transmises au Parlement. Un décret prévoira les modalités d'application du dispositif.
On l'a vu, les investissements hospitaliers sont naturellement concernés par la problématique posée par cet article, car les décisions prises à leur égard ces dernières années ont été insuffisamment sélectives. Si l'article entend bien asseoir la culture de l'évaluation et, surtout, du dialogue contradictoire pour les investissements les plus importants, il pose un certain nombre de questions et n'apporte pas nécessairement de réponse adaptée à la situation des hôpitaux.
En effet, les établissements publics de santé sont autonomes et déjà étroitement contrôlés par plusieurs organismes extérieurs, principalement les agences régionales de santé (ARS). Les responsabilités des ARS, anciennement agences régionales de l'hospitalisation, ont été notablement renforcées par la loi HPST 21 ( * ) .
Aujourd'hui, l'ARS conclut avec chaque établissement un contrat pluriannuel d'objectifs et de moyens (Cpom). La création, la conversion et le regroupement d'activités de soins, ainsi que l'installation d'équipements matériels lourds sont soumis à son autorisation et l'agence dispose de plusieurs outils pour adapter l'offre de soins et en maîtriser le coût.
Surtout, le budget annuel des hôpitaux , dénommé « état des prévisions de recettes et de dépenses » (EPRD), est soumis au directeur général de l'ARS qui doit même « l'approuver » . Si l'établissement ne tient pas compte des motifs éventuels de refus d'approbation de l'ARS, c'est le directeur général de l'agence qui arrête l'EPRD.
Qui plus est, les investissements des hôpitaux qui dépassent la simple activité médicale courante nécessitent toujours une participation de l'assurance maladie revêtant la forme d'une aide à la contractualisation (AC) attribuée par l'ARS, qui est naturellement chargée d'évaluer le projet avant de prendre une décision de subventionnement.
Au total, les hôpitaux sont de facto dans l'obligation de procéder à des évaluations socio-économiques de leurs investissements et on peut estimer que l'ARS joue d'ores et déjà un rôle de contrôle et de contre-expertise .
Par ailleurs, l'agence nationale d'appui à la performance des établissements de santé et médico-sociaux (Anap), groupement d'intérêt public regroupant l'Etat, l'assurance maladie, la caisse nationale de solidarité pour l'autonomie et les fédérations hospitalières, a notamment pour objet d'aider les établissements à améliorer le service rendu aux patients et d'optimiser leur patrimoine immobilier. Elle procède ainsi à l'évaluation, l'audit et l'expertise de projets hospitaliers ou médico-sociaux, notamment dans le domaine immobilier et des systèmes d'information.
Or, d'après le rapport de l'Assemblée nationale sur le présent projet de loi, le commissariat général à l'investissement, aujourd'hui en charge pour l'Etat de la gestion des investissements d'avenir, « jouerait un rôle central dans la procédure d'évaluation ; il en fixerait les critères et pourrait réaliser les contre-expertises par ses propres moyens ou en déléguer la réalisation à d'autres services de l'Etat ».
C'est pourquoi votre commission a adopté un amendement dont le but est de limiter les charges administratives inutiles et chronophages : constatant que le Parlement serait destinataire, chaque année, de plusieurs milliers de documents très différents si le texte était adopté en l'état, la commission a limité cette transmission aux projets d'un montant supérieur à un seuil fixé par décret.
Pour autant, votre rapporteur n'a pas reçu de réponse à l'ensemble des questions que cet article soulève, notamment sur le financement des contre-expertises et sur l'organisme qui les réalisera. On peut ainsi s'interroger sur la finalité de l'exercice, ambitieux, qui est proposé, en l'absence de procédure de décision formalisée.
*
* *
Sous le bénéfice de ces observations, votre commission des affaires sociales a émis un avis favorable sur le projet de loi de programmation des finances publiques 2012-2017.
* 20 Sont également visés les investissements civils de l'Etat et de ses établissements publics. Seules sont mentionnées ici les mesures entrant dans le champ de la commission des affaires sociales.
* 21 Loi n° 2009-879 du 21 juillet 2009 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires.







