C. LE FINANCEMENT PUBLIC DE LA DÉPENDANCE DOIT PRIVILÉGIER LA RATIONALISATION À L'ACCROISSEMENT DES DÉPENSES
1. Un champ de l'intervention publique trop négligé : la prévention de la perte d'autonomie
La prévention de la perte d'autonomie vise à repérer les personnes âgées non ou faiblement atteintes de perte d'autonomie (GIR 5 et 6) et de leur faire bénéficier de prestations adaptées et destinées à repousser, voire empêcher leur entrée en dépendance. Moins coûteuse que l'accompagnement, la prévention de la perte d'autonomie des personnes âgées bénéficie, depuis la promulgation de la loi ASV, d'une exposition politique accrue, mais son contenu , ses acteurs et ses moyens ne sont toujours pas clairement coordonnés et compromettent son efficacité.
Aux termes de l'article L. 233-1 du CASF, chaque département est pourvu d'une conférence des financeurs de la prévention de la perte d'autonomie des personnes âgées , qui établit un diagnostic des besoins des personnes âgées de 60 ans et plus, recense les initiatives locales et définit un programme coordonné de financement des actions individuelles et collectives de prévention.
Dans l'intention, vos rapporteurs ne peuvent que souscrire à l'établissement d'une instance présentant le double avantage d'une action territorialisée et d'une composition pluraliste réunissant l'ensemble des acteurs (locaux, nationaux, associatifs) directement concernés par la prévention de la perte d'autonomie. Il est indéniable que la montée en charge des conférences des financeurs favorisera la diffusion d'une véritable politique de la prévention.
Trois principaux problèmes doivent être pourtant soulevés.
• Une articulation inadéquate de la prévention et de l'accompagnement de la perte d'autonomie
L' articulation de la politique de prévention de la perte d'autonomie et de la politique de l' accompagnement de la perte d'autonomie est insuffisante et n'a pas été conçue de sorte à ce que la première puisse efficacement se substituer à la seconde.
En effet, la prévention de la perte d'autonomie n'adopte pas, à l'instar de l'accompagnement, de logique compensatrice et ne conditionne l'attribution des aides préventives qu'à des conditions de ressources 33 ( * ) . Par ailleurs, ces ressources ne sont étonnamment pas évaluées par référence aux conditions d'éligibilité des bénéficiaires de l'aide sociale (comme c'est le cas pour la participation personnelle de l'attributaire du plan d'aide APA), mais par référence au revenu brut global figurant dans le dernier avis d'imposition.
Autrement dit, non seulement la prévention de la perte d'autonomie fait du besoin exprimé (ou, plus exactement, du besoin anticipé ) de la personne âgée un critère secondaire par rapport à ses ressources, mais ces dernières font l'objet d'une prise en compte dérogatoire du droit commun.
Prise en charge financière de l'aide technique préventive
|
Revenu brut global mensuel |
Taux de prise en charge financière de l'aide technique préventive |
|
|
Pour une personne |
Pour deux personnes |
|
|
Inférieures à 847,88 euros |
Inférieures à 1 472,04 euros |
65 % |
|
Entre 847,88 euros et 907,16 euros |
Entre 1 472,04 euros et 1 572,71 euros |
59 % |
|
Entre 907,16 euros et 1 024,61 euros |
Entre 1 572,71 euros et 1 721,48 euros |
55 % |
|
Entre 1 024,61 euros et 1 106,27 euros |
Entre 1 721,48 euros et 1 780,76 euros |
50 % |
|
Entre 1 106,27 euros et 1 156,60 euros |
Entre 1 780,76 euros et 1 845,64 euros |
43 % |
|
Entre 1 156,60 euros et 1 276,29 euros |
Entre 1 845,64 euros et 1 949,67 euros |
37 % |
|
Entre 1 276,29 euros et 1 444,07 euros |
Entre 1 949,67 euros et 2 165,55 euros |
30 % |
|
Au-delà de 1 444,07 euros |
Au-delà de 2 165,55 euros |
0 % |
Source : annexe 2.11 du CASF
Vos rapporteurs en déduisent que le public visé par le financement de l'aide préventive peut être très différent de celui visé par l'accompagnement de la dépendance, ce qui n'a pas de sens. À leurs yeux, ce mode d'attribution n'est pas satisfaisant : relevant du même principe que l'accompagnement de la perte d'autonomie, la prévention doit également revêtir un caractère universel et non circonscrit aux personnes financièrement défavorisées.
• La persistance d'une pluralité de guichets
Bien que la conférence des financeurs soit de plus en plus identifiée comme l'acteur décisionnel en matière de financement de la prévention de la perte d'autonomie, elle ne s'est pas substituée aux trois principaux guichets vers lesquels les personnes demandeuses d'aides préventives continuent de se tourner : le conseil départemental, les caisses de sécurité sociale obligatoires et complémentaires et l'agence nationale de l'habitat (Anah) 34 ( * ) .
Or le conseil départemental , indépendamment de la conférence des financeurs à laquelle il est partie, dispose de très peu de moyens spécifiques aux aides préventives et concentre son action sur l'accompagnement de la perte d'autonomie via l'attribution de l'APA.
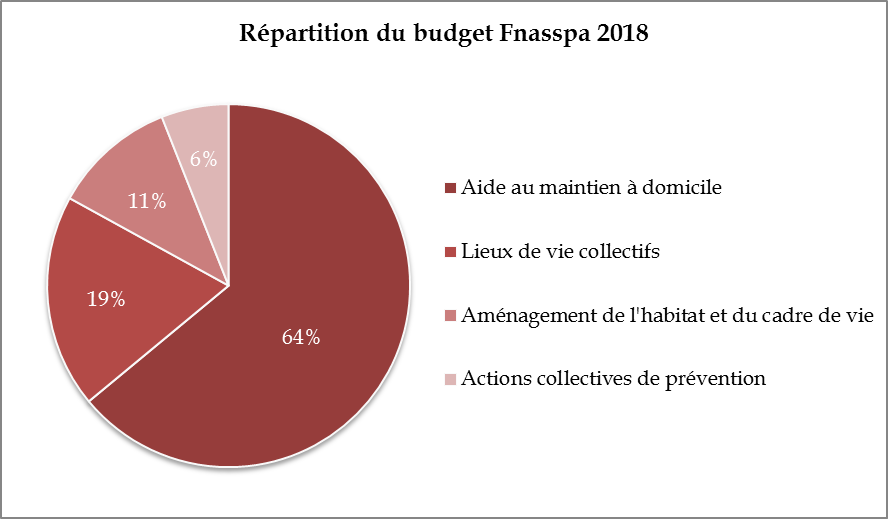
Les caisses de sécurité sociale obligatoires, notamment les caisses de retraite (Carsat), peuvent assurer la couverture de la prévention de la dépendance, bien que cette mission s'écarte a priori de leur coeur de métier (i.e. le versement de prestations contributives). Leurs moyens en la matière n'en demeurent pas moins extrêmement limités . Pour 2018, un peu plus de 364 millions d'euros sont mobilisés par les Carsat pour la prévention de la dépendance, alors que la Cnav estime le budget annuel nécessaire à une politique efficace de la prévention à environ 7 à 8 milliards d'euros. Ces moyens sont retracés dans le fonds national de l'action sanitaire et sociale des personnes âgées (Fnasspa).
|
2015 |
2016 |
2017 |
2018 (p) |
|
|
Dépenses d'intervention du Fnasspa (en euros) |
346 187 260 |
356 876 840 |
362 911 239 |
364 138 900 |
Source : Cnav
Enfin, l' Anah participe à la prévention en intervenant dans l'adaptation des logements à la perte d'autonomie. Les aides qu'elle verse sont plafonnées à 10 000 ou 7 000 euros selon le niveau de ressources du foyer. En 2018, 13 700 logements ont fait l'objet d'une intervention pour un montant total de 44,2 millions d'euros.
La pluralité de ces guichets pose la question de l' homogénéité de l'identification de la dépendance . La Cnav a en effet souligné à vos rapporteurs que le conseil départemental et les Carsat n'utilisaient pas toujours la même grille d'évaluation. Seuls 25 % des conseils départementaux pratiquent actuellement une reconnaissance mutuelle de la dépendance avec la Carsat d'affiliation. Un objectif de 100 % de reconnaissance mutuelle est fixé pour 2022.
• Des modalités de financement particulièrement complexes
En conséquence du maintien d'une pluralité de guichets, les modalités de financement de la prévention de la perte d'autonomie compliquent considérablement sa mise en oeuvre.
L'ensemble des financements des Carsat et de l'Anah s'élève à un montant approximatif de 410 millions d'euros, auquel il convient de rajouter les financements spécifiques aux conférences des financeurs. L'article L. 233-1 du CASF prévoit que ces derniers interviennent « en complément des prestations légales ou réglementaires », ce qui les rend donc subsidiaires par rapport aux premiers. Retracés dans la section V du budget de la CNSA, ils s'élevaient en 2017 à 111,3 millions d'euros.
Vos rapporteurs souhaitent à cet égard formuler deux remarques :
- la dépense publique spécifique à la prévention de la perte d'autonomie, qu'ils estiment a minima à 520 millions d'euros , leur paraît à ce jour très nettement insuffisante au regard des enjeux à venir. Elle ne représente que 8,8 % des dépenses totales engagées au titre de l'APA ;
- le caractère subsidiaire du financement alloué par la conférence des financeurs n'est pas cohérent avec sa logique d'attribution par la CNSA . En l'état actuel du droit, l'attribution du financement par la CNSA se fait sur la base d'un recensement des besoins en prévention intégré dans le schéma départemental de l'autonomie conçu par le conseil départemental. Or rien ne prévoit explicitement que ce schéma intègre les dépenses déjà engagées par les Carsat et par l'Anah. Il est donc tout à fait possible que la dotation attribuée par la CNSA à la conférence des financeurs d'un département soit définie en considération de besoins préalablement couverts par l'assurance vieillesse ou l'Anah. Le risque d'engagements de dépenses doublonnées existe donc, ce que vos rapporteurs jugent particulièrement dommageable au regard de la modestie du montant total.
Ainsi, s'il est à court terme indispensable que les besoins en prévention intègrent explicitement, au sein du schéma départemental de l'autonomie, les besoins déjà financés par les Carsat et l'Anah, il paraît à plus long terme souhaitable que la prévention relève d'un guichet unique , en l'occurrence la conférence des financeurs.
|
Proposition n° 7 : réformer la politique publique de la prévention de la perte d'autonomie : |
|
- à court terme , ajouter une disposition législative à l'article L. 233-1 du CASF qui intègre au « programme coordonné de financement des actions individuelles et collectives de prévention » les dépenses déjà engagées par les Carsat et l'Anah ; |
|
- à long terme , envisager l'attribution exclusive de la compétence financière en matière de prévention à la conférence des financeurs. |
• Les structures intermédiaires offrent un cadre opportun au déploiement de la prévention de la dépendance
L'examen précédemment mené des différentes composantes du reste à charge a montré que l'accompagnement à domicile était , tant pour les financeurs publics que pour les personnes âgées dépendantes, moins onéreux que l'accueil en Ehpad . Ce constat milite pour le développement, à plus long terme, de structures intermédiaires d'hébergement de personnes âgées dont le degré de dépendance ne leur permet plus de rester chez elles en totale autonomie mais pour lesquelles l'accueil en Ehpad ne serait pas non plus adapté.
Parmi ces structures intermédiaires d'hébergement, les résidences autonomie dessinent un cadre intéressant et ouvrent des perspectives très prometteuses pour l'offre d'hébergement en général :
- ouverture sur l'extérieur : l'article L. 313-12 du CASF prévoit que « les résidences autonomie proposent à leurs résidents des prestations minimales, individuelles ou collectives, qui concourent à la prévention de la perte d'autonomie [qui] peuvent également être proposées à des non-résidents » ;
- financeur public unique : l'exercice de leur mission de prévention donne lieu à une aide dite « forfait autonomie » financée par la CNSA. En outre, les personnes accueillies, lorsque leurs besoins en soins le requièrent, peuvent rendre la résidence autonomie éligible au forfait global de soins. Le conseil départemental continue d'assurer le financement de l'APA pour les personnes GIR 1 à 4, mais opère un versement individuel et non pas à l'établissement ;
- partenariat établissement/services : aux termes de la loi, les résidences autonomie facilitent l'accès de leurs résidents à des Saad.
De façon générale, le déploiement de ces structures intermédiaires appelle la mise en place de partenariats stratégiques territoriaux , afin d'assurer un maillage de structures le plus coordonné possible entre domicile, services et établissements.
Vos rapporteurs se montrent particulièrement favorables à ce qu'une structure pilote (un établissement d'accueil ou un établissement hospitalier doté d'un service de gérontologie) soit doté de pouvoirs de coordination à l'égard de l'ensemble des acteurs de la prise en charge afin d'organiser des parcours pertinents.
Cet objectif, régulièrement réaffirmé sans toutefois rencontrer de véritable effectivité, n'a pour l'heure connu qu'une seule réalisation en 2000 : l'agrément de réseaux gérontologiques expérimentaux promus par la caisse centrale de la mutualité sociale agricole (MSA).
Depuis, le législateur s'est contenté de mettre à la disposition des gestionnaires plusieurs outils susceptibles de favoriser leur coordination, sans assortir ces outils de véritable incitation. Il s'agit principalement des groupements de coopération instaurés par la loi du 26 janvier 2016 35 ( * ) et des possibilités de partenariats expérimentaux ouvertes par l'article 51 de la loi de financement de la sécurité sociale pour 2018 36 ( * ) . Intéressants dans leur principe, ces outils sont aujourd'hui insuffisamment mobilisés.
2. D'importants gisements d'économies d'échelle en Ehpad
• L'urgence d'un tarificateur unique des établissements et services
Un des principaux problèmes remontés à vos rapporteurs, et potentiellement générateurs de dépenses publiques non justifiées, concerne la dualité de financement des Ehpad et de certains services d'accompagnement (notamment les Spasad) .
Ce partage des financements est très largement artificiel : la mesure des besoins en soins des résidents d'Ehpad s'appuyant pour une large part sur le GMP, elle prouve que la médicalisation des établissements est indissociable de l'état de dépendance des personnes accueillies. Soins et dépendance sont évidemment trop liés pour justifier que deux types d'acteurs publics, au motif de la compétence historique de la sécurité sociale en matière de couverture du risque maladie, interviennent dans son financement.
Le maintien de cette ambiguïté engendre pour les gestionnaires d'établissements et de services d' importantes complexités administratives liées à la dualité de pilotage et de financement , amplifiées dans les cas de faible coordination entre l'ARS et le conseil départemental .
Il semble que, dans le cadre de la concertation nationale en cours, l'urgence de remédier à cette dualité de financement ait été perçue. Durant le colloque annuel de la fédération nationale des directeurs d'établissements et services pour personnes âgées (Fnadepa), le directeur général de la cohésion sociale, M. Jean-Philippe Vinquant, a indiqué avoir proposé « la fusion des sections soins et dépendance dans les Ehpad [afin de] mettre fin à ce cloisonnement [...], à ce partage assez arbitraire, difficilement perceptible à la fois par les gestionnaires et surtout par les résidents et les familles, entre ce qui est payé par l'assurance maladie au titre des soins et ce qui est financé par les conseils départementaux et les personnes elles-mêmes au titre de la dépendance » 37 ( * ) .
Reste néanmoins entière la question du tarificateur . Vos rapporteurs préconisent une expérimentation fondée sur plusieurs territoires volontaires, au sein desquelles la compétence tarifaire serait exclusivement exercée par l'ARS ou par le conseil départemental.
En cohérence avec les considérations qu'ils ont précédemment émises sur la compétence départementale en matière de dépendance, vos rapporteurs précisent bien que l' unification de la compétence tarifaire ne se traduirait nullement par le retrait de la compétence d'attribution du droit par le conseil départemental.
|
Proposition n° 8 : expérimenter dans plusieurs territoires volontaires l'attribution exclusive de la compétence tarifaire des Ehpad et des Spasad soit à l'ARS, soit au conseil départemental. |
• Le double pilotage des dépenses de soins présente le risque d'une « optimisation sociale »
Concernant le financement plus spécifique des dépenses de soin, vos rapporteurs ont précédemment évoqué la dualité entre le forfait global attribué aux établissements et services par l'ARS et le recours aux Cpam dans le cadre d'interventions extérieures, notamment en unités de soins de longue durée (USLD).
D'après la direction de la recherche, des études, de l'évaluation et des statistiques (Drees), l'ensemble de la dépense publique consacrée au financement de ces soins s'élevait en 2014 à 12,2 milliards d'euros 38 ( * ) . La Drees répartit la dépense de soins entre le montant versé aux établissements au titre de l'objectif global de dépenses (OGD) pour 9,4 milliards d'euros et le montant remboursé aux résidents au titre des soins de ville et des soins de longue durée pour 2,8 milliards d'euros .
Une étude précédente de la Drees portant sur l'exercice 2011 soulignait que les dépenses de soins, d'un montant total de 11 milliards d'euros, se partageaient alors entre un OGD de 8,3 milliards d'euros et des soins de ville et de longue durée de 2,7 milliards d'euros 39 ( * ) . Rapportés à l'évolution du nombre des résidents, ces chiffres peuvent être présentés de la façon suivante :
|
2011 |
2014 |
Évolution (%) |
|
|
Nombre de résidents en Ehpad |
693 000 40 ( * ) |
720 000 41 ( * ) |
3,9 |
|
OGD personnes âgées (en millions d'euros) |
8 300 |
9 400 |
13,3 |
|
Soins de ville (en millions d'euros) |
1 700 |
1 800 |
5,9 |
|
Soins de longue durée (en millions d'euros) |
1 000 |
1 000 |
0,0 |
|
Dépense par résident en équipement médicalisé de l'Ehpad (en euros) |
11 977 |
13 056 |
9,0 |
|
Dépense par résident en soins de ville et de longue durée (en euros) |
3 896 |
3 889 |
- 0,1 |
Source : Drees
Ainsi, entre 2011 et 2014, malgré un investissement de 9 % en équipement médicalisé des Ehpad par résident, on constate une quasi-stabilité des dépenses de soins de ville et de longue durée auxquels ces derniers continuent de recourir. Autrement dit, l'effort entrepris par les pouvoirs publics d' internalisation du soin en Ehpad ne s'est nullement traduit par une rationalisation des coûts induits pour l'assurance-maladie (comprenant dotation globale de soins et remboursement des soins de ville) , bien au contraire.
L'assurance-maladie étant le premier financeur public de la prise en charge en établissement, vos rapporteurs estiment naturel que la nature et le montant de sa contribution soient interrogés, notamment au regard de potentielles déséconomies d'échelle .
Vos rapporteurs entendent également rappeler la nécessaire unité de financement du soin de la personne âgée dépendante , à des fins de lisibilité mais également de continuité thérapeutique.
|
Proposition n° 9 : au vu des faibles économies d'échelle engendrées par l'internationalisation du soin en établissement, questionner l'opportunité d'une augmentation systématique du forfait global de soins des Ehpad. |
3. Rendre une partie de l'APA attribuable en espèces
Sans en modifier sensiblement le montant, une amélioration substantielle pourrait être apportée à l'attribution de l'APA, qui a pour l'heure « le caractère d'une prestation en nature » (article L. 232-2 CASF), en permettant qu'elle soit, au moins partiellement, versable en espèces . Cette préconisation s'inspire des effets bénéfiques observés par vos rapporteurs en Allemagne.
|
L'exemple allemand : la prestation dépendance attribuable en espèces La couverture allemande de la dépendance diffère fondamentalement de la couverture française en raison de son caractère assurantiel. Pour autant, la comparaison est permise concernant leurs modalités d'attribution : l'apparition d'un besoin d'accompagnement de perte d'autonomie ouvre droit au versement d'une prestation susceptible de financer l'intervention d'aides humaines ou d'aides techniques. Le choix a été fait en Allemagne de permettre le versement de cette prestation en nature (intervention directe) et en espèces. Les pouvoirs publics ont néanmoins pris soin de prévoir que la part en nature soit toujours supérieure à la part en espèces, afin de ne pas créer d'effets d'aubaine. Néanmoins, la nécessité de laisser aux personnes dépendantes une certaine marge de manoeuvre dans l'usage de leur prestation s'est imposée (avec d'autant plus de facilité que le caractère contributif de la couverture dépendance est compatible avec l'idée d'un versement d'un revenu différé). L'usage de la part de la prestation versée en espèces fait l'objet d'un contrôle par les caisses attributaires tous les six mois. Sans en exagérer les effets, il semblerait que le versement d'une partie de la prestation en espèces ait fortement contribué en Allemagne au très fort taux de prise en charge de la dépendance à domicile (près de 75 %). |
Outre qu'il accroîtrait la liberté de la personne âgée dépendante dans l'organisation de son propre accompagnement, le principal avantage du versement de la prestation en espèces est la possibilité de rémunérer directement un proche aidant , dont l'action peut parfois utilement se substituer à celle d'une aide à domicile. La chose étant déjà possible dans le cadre de l'attribution de la prestation de compensation du handicap (PCH), vos rapporteurs ne voient aucun obstacle important à cette évolution.
Sous réserve de l'établissement d'un contrôle périodique de l'usage fait des fonds directement distribués aux personnes, vos rapporteurs s'y montrent tout à fait favorables.
|
Proposition n° 10 : permettre l'attribution d'une partie de l'APA en espèces. |
* 33 Articles D. 233-11 et D. 233-12 du CASF.
* 34 Certains programmes de prévention peuvent être sporadiquement financés par les ARS.
* 35 Loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 36 Loi n° 2017-1836 du 30 décembre 2017 de financement de la sécurité sociale pour 2018.
* 37 Cette proposition figurait déjà au sein du rapport de B. BONNE, Ehpad : quels remèdes ? , op. cit.
* 38 DREES, Études et Résultats , n° 1032, octobre 2017.
* 39 DREES, Dossiers solidarité et santé , n° 50, février 2014.
* 40 DREES, Études et Résultats , n° 899, décembre 2014.
* 41 DREES, Études et Résultats , n° 1015, juillet 2017.