C. MAITRISER LES DÉPENSES DE LA SÉCURITÉ SOCIALE
Toutefois, comme nous l'avons vu supra , même en cas de retour du principe de compensation des baisses de recettes de la sécurité sociale, celle-ci ne pourra s'exonérer de la poursuite de l'effort de maîtrise de ses dépenses. Cela se vérifie tout particulièrement pour les branches maladie et vieillesse.
1. L'enjeu toujours actuel de la maîtrise de l'Ondam
Les rapporteurs sont tout à fait conscients de la tension qui existe sur les dépenses d'assurance maladie et, plus particulièrement, de la situation financière et sociale des hôpitaux. Ils espèrent d'ailleurs que des annonces seront faites en la matière par le Gouvernement durant l'examen du présent PLFSS au Sénat.
Alors que la ministre des solidarités et de la santé a annoncé un « plan de soutien » en faveur de l'investissement courant et de l'attractivité des métiers à l'hôpital, dont les modalités et les moyens associés ne sont pas connus à ce jour, la commission a décidé, sur la proposition de sa rapporteure, de ne pas adopter l'Ondam pour 2020.
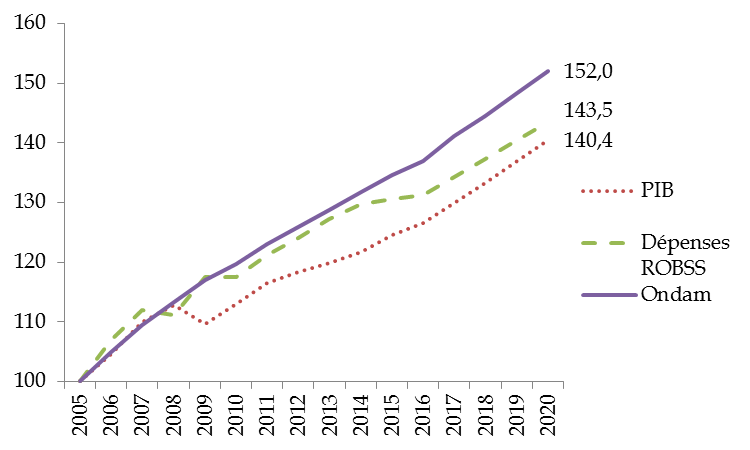
Pour autant, comme l'a souligné Nicolas Revel, directeur général de la Caisse nationale d'assurance maladie lors de son audition par la commission 13 ( * ) , la masse même de ces dépenses ( 205,3 milliards d'euros pour l'Ondam proposé dans le PLFSS 2020, soit 8,3 % du PIB) impose de maîtriser leur évolution afin de garantir leur soutenabilité à long terme .
Comme le montre le graphique suivant, le relatif resserrement et le respect de l'Ondam au cours de la dernière décennie n'ont pas empêché l'accroissement de la part des dépenses d'assurance maladie sur les quinze dernières années , aussi bien par rapport à l'évolution du PIB que par rapport à celle de l'ensemble des ROBSS.
Évolution de l'Ondam, des dépenses des
ROBSS et du PIB
sur la période 2005-2020 (base 2005 =
100)
Source : Commission des affaires sociales, d'après LFSS et INSEE
Certes, il est normal que la part des dépenses consacrées à la santé augmente dans une société développée et dont la population vieillit. Pour autant, cela ne peut se faire que dans la limite de ce que cette même société est en mesure de financer.
2. La branche vieillesse et l'incontournable question de l'âge de départ à la retraite
Avec 247 milliards d'euros sur les 521 milliards d'euros de dépenses de la sécurité sociale en 2020, la branche vieillesse est un champ incontournable de la maîtrise des dépenses sociales .
Depuis deux ans, le Gouvernement ne s'y est pas trompé en portant un coup sans précédent au pouvoir d'achat des retraités afin de diminuer la progression des dépenses de retraite. Deux voies ont été empruntées :
- l'augmentation du taux de CSG de 1,7 point sur les revenus de remplacement, ce qui est revenu à diminuer les pensions. Initialement prévue pour l'ensemble des retraités soumis au taux normal, la mesure devait rapporter 4,7 milliards d'euros de recettes en plus par an ;
- la sous-revalorisation systématique des pensions depuis 2017 : absence de revalorisation en 2018 (340 millions d'euros d'économie attendus en 2018), sous-revalorisation des pensions à hauteur de 0,3 % en 2019 alors qu'elles auraient dû l'être de 1,6 % (2 milliards d'euros d'économie pour 2019) et maintien de cet index de revalorisation pour les pensions au-dessus de 2 000 euros en 2020 (700 millions d'euros d'économie l'année prochaine).
Pour les économies générées par les mesures affectant la revalorisation des pensions, leurs montants ne tiennent pas compte des effets de base que toute mesure de sous-revalorisation entraîne en se répercutant de façon exponentielle les années suivantes.
Depuis deux ans, la commission souligne le risque d'un effet cumulatif pour les retraités de cette politique pouvant conduire à rompre le contrat de confiance engagé avec ces générations , à qui était assuré un maintien de leur pouvoir d'achat par le mécanisme d'indexation sur l'inflation mis en place depuis 1993.
La commission privilégie une autre solution pour répondre au défi de l'équilibre financier des retraites : le recul de l'âge minimum légal de deux ans pour le porter à 64 ans . Alors que cette solution, une première fois mise en oeuvre par la réforme des retraites de 2010, a montré sa grande efficacité macro-économique (de l'ordre de 20 milliards d'économies depuis sa mise en oeuvre), elle est également plus aisément explicable aux Français même si elle n'est pas spontanément populaire.
La commission a toujours considéré qu'un débat de vérité devait s'engager sur les retraites. Or, les solutions supposément indolores que représentent les mesures de sous-revalorisation procèdent sans l'assumer d'une réforme financière des retraites qui ne fait pas l'objet d'une explication devant les Français.
3. Les dépenses maîtrisées de la branche famille au prix d'importantes mesures d'économies
Les mesures intervenues dans les lois de financement de la sécurité sociale depuis cinq ans ont permis de maîtriser les dépenses de la branche famille , dont le solde est excédentaire depuis 2018, après dix ans de déficits.
Les excédents de la branche permettraient d'apurer les déficits accumulés à l'Acoss, qui s'élèvent à 2,7 milliards d'euros, à l'horizon 2022.
Recettes, dépenses et soldes de la branche famille (2013-2020)
(en milliards d'euros)
|
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
2019(p) |
2020(p) |
|
|
Recettes |
54,6 |
56,3 |
52,8 |
48,6 |
49,8 |
50,4 |
51,1 |
51,0 |
|
Dépenses |
57,8 |
59,0 |
54,3 |
49,6 |
50,0 |
49,9 |
50,2 |
50,3 |
|
Soldes |
-3,2 |
-2,7 |
-1,5 |
-1,0 |
-0,2 |
0,5 |
0,8 |
0,7 |
Source : DSS et PLFSS 2020
Les principales mesures d'économies intervenues depuis 2014 sont les suivantes :
- Modulation des allocations familiales, dont l'effet cumulé depuis 2014 s'élève à 3,4 milliards d'euros ;
- Suppression du complément de libre choix d'activité (CLCA) majoré, qui représente 490 millions d'euros d'économies cumulées entre 2014 et 2019 ;
- Modulation de l'allocation de base de la prestation d'accueil du jeune enfant (PAJE), dont l'effet cumulé depuis 2014 s'élève à 870 millions d'euros ;
- Alignement du montant et du plafond de l'allocation de base sur le complément familial, qui représente 260 millions d'euros d'économies cumulées entre 2018 et 2019.
En outre, la LFSS pour 2019 a prévu la sous-revalorisation de l'ensemble des prestations familiales à 0,3 %, alors que l'inflation devrait être de 1 % cette année. Cette mesure permettrait ainsi de générer une économie de 260 millions d'euros pour la branche en 2019. Le PLFSS pour 2020 prévoit de reconduire cette mesure de sous-revalorisation à 0,3 % afin d'économiser 100 millions d'euros en dépenses en 2020.
La commission s'est opposée à cette mesure l'an dernier et renouvelle sa position pour cette année . Alors que la situation financière de la branche s'est améliorée depuis 2018, elle considère que les familles ne peuvent subir davantage de mesures d'économies, qui constituent des pertes non négligeables de pouvoir d'achat, en particulier pour les familles monoparentales. Leur accumulation risquerait en outre de faire perdre à la branche famille son rôle essentiel de compensation des charges de famille selon une logique horizontale.
4. Le financement pérenne du secteur médico-social reste toujours à définir
Le secteur médico-social est dans une situation singulière : l'objectif de maîtrise des dépenses n'y est pas inconnu - bien qu'il ne soit pas explicitement poursuivi -, alors que c'est probablement celui dans lequel les besoins sont le plus loin d'être satisfaits.
Les dépenses médico-sociales sont en effet pilotées grâce à l'objectif global de dépenses (OGD), lui-même dépendant à 92 % de la part médico-sociale de l'Ondam. Les 8 % restants sont couverts par les ressources propres, et assez stables, de la Caisse nationale de solidarité pour l'autonomie (CNSA) : le produit de la contribution additionnelle de solidarité pour l'autonomie, une fraction de celui de la contribution de solidarité pour l'autonomie et une fraction du produit de la CSG.
Le taux de progression de l'OGD est certes régulièrement un peu supérieur à celui de l'Ondam, en sorte que les dépenses correspondantes, pour les seules personnes âgées par exemple, ont doublé en valeur ces quinze dernières années, passant de presque 5 à environ 10 milliards d'euros.
Mais le secteur reste encore soumis à certaines contraintes :
• Budgétaires : les gels prudentiels en début d'exercice sont systématiques ; les réserves de la CNSA subissent en conséquence une certaine tension - et le présent PLFSS lui ajoute la responsabilité du financement de l'indemnisation journalière de proche aidant.
• Opérationnelles : les CPOM, désormais obligatoires, sont jugés par les acteurs du secteur standardisés et peu propices à eux seuls à une amélioration de l'offre ; le financement des mesures nouvelles en matière d'aide à domicile sont soumises à des appels à projets, méthode peu adaptée aux petits services des départements les moins bien dotés ; la modernisation des outils informatiques - dans les MDPH notamment - est extrêmement lente, etc . Les moyens humains sont notoirement insuffisants, comme l'ont rappelé cette année les rapports de Dominique Libault et Myriam El Khomri.
Nous restons surtout assez loin d'avoir relevé le défi qui nous est posé par la démographie. D'ici 2030, le nombre de personnes âgées dépendantes, au sens administratif du terme, c'est-à-dire les bénéficiaires potentiels de l'APA, augmenterait, selon les hypothèses retenues, de 15 % à 33 % pour atteindre entre 2,2 et 2,4 millions de personnes.
Dans ce contexte, le rapporteur pour le secteur médico-social estime qu'il faudra impérativement :
• Clarifier l'exercice des compétences , en confortant celle du meilleur connaisseur de la réalité locale, à savoir le département, qui pourrait être le tarificateur unique des services médico-sociaux.
• Doter les pouvoirs publics d'outils de gouvernance et de pilotage consolidés , ainsi que l'ont proposé nos collègues Catherine Deroche et René-Paul Savary dans leur rapport sur l'Ondam d'octobre 2019. L'OGD n'intègre pas les autres dépenses de soins liés à la dépendance et aux soins de longue durée, ni les dépenses de prévention, non plus que les dépenses des collectivités territoriales. Comme l'écrit Dominique Libault dans son rapport de mars 2019, « il n'existe pas de vision annuelle, régulière, intégrée et complète de l'effort public, retraçant l'ensemble des dépenses publiques consacrées à la perte d'autonomie des personnes âgées ». Le même constat peut être fait pour la politique du handicap. En conséquence de quoi les parlementaires ne disposent pas, au moment de l'examen du PLFSS, d'une vision globale de l'effort public consacré à la prise en charge de la perte d'autonomie.
• Engager une réflexion de fond sur le financement de la perte d'autonomie , qui devra à la fois être pérenne, s'élever à la hauteur des besoins et permettre au Parlement d'assurer efficacement sa fonction de contrôle. Le rapporteur, avec Mme Michelle Meunier, a tracé des pistes dans son rapport d'information d'avril 2019, telles que la création d'une assurance dépendance obligatoire - dont les modalités feraient en toute hypothèse l'objet d'un débat démocratique.
* 13 Cf. compte rendu des auditions de la commission des affaires sociales, 30 octobre 2019.