Rapport d'information n° 263 (2010-2011) de M. Alain VASSELLE , fait au nom de la Mission commune d'information dépendance, déposé le 26 janvier 2011
Disponible au format PDF (1,3 Moctet)
-
AVANT-PROPOS
-
I. RAPPEL DES PRINCIPALES OBSERVATIONS ET
RECOMMANDATIONS DE LA MISSION
-
A. UN PANORAMA DE LA PRISE EN CHARGE DE LA
DÉPENDANCE QUI MONTRAIT QUE LE STATU QUO N'ÉTAIT PAS TENABLE
À TERME
-
1. Un accroissement significatif de l'effort de
solidarité en faveur des personnes âgées
dépendantes
-
a) La création de l'allocation
personnalisée d'autonomie avait permis de solvabiliser une demande
forte de nos concitoyens
-
b) L'effort de création de places et de
médicalisation au sein des établissements d'hébergement
pour personnes âgées dépendantes plaçait la France
en bonne position par rapport à ses voisins européens
-
(1) La politique de conventionnement
-
(2) Les plans pluriannuels
-
c) Parallèlement, la dépense publique
en direction des personnes âgées dépendantes avait suivi
une courbe extrêmement dynamique
-
a) La création de l'allocation
personnalisée d'autonomie avait permis de solvabiliser une demande
forte de nos concitoyens
-
2. Mais une prise en charge qui pouvait être
largement améliorée
-
3. Une contrainte majeure : le contexte
financier et humain
-
4. Un développement insuffisant du
marché assurantiel
-
a) Deux fondements alternatifs à la
garantie : prévoyance et épargne
-
(1) Les contrats de risque pur, à fonds
perdus
-
(2) Les contrats « mixtes »
épargne et dépendance
-
b) Cinq millions de personnes couvertes en
2010
-
c) Un marché segmenté entre contrats
d'assurance ou contrats mutualistes d'une part, et contrats individuels ou
collectifs, d'autre part
-
(1) Un marché assurantiel principalement
orienté sur la garantie principale
-
(2) Une prédominance des adhésions
individuelles
-
(3) Une dualité de gestion, annuelle ou
viagère
-
d) Un marché concentré mais une offre
de produits dispersée
-
e) Un ralentissement du développement du
marché dépendance
-
a) Deux fondements alternatifs à la
garantie : prévoyance et épargne
-
1. Un accroissement significatif de l'effort de
solidarité en faveur des personnes âgées
dépendantes
-
B. PARTANT DE CE CONSTAT, LA MISSION AVAIT
PROPOSÉ PLUSIEURS PISTES DE RÉFLEXION
-
1. Un effort plus équitable en direction des
bénéficiaires de l'Apa à domicile
-
2. Un reste à charge plus
maîtrisé et une dépense plus efficace en
établissements d'hébergement
-
a) Etablir une échelle dégressive de
versement de l'Apa en établissement et adapter les dépenses
fiscales existantes
-
b) Transférer des postes de dépenses
aujourd'hui à la charge des personnes hébergées sur les
sections soins ou la section dépendance
-
c) Accroître l'efficience de la
dépense de soins en établissement
-
d) Réallouer pour partie au secteur
médico-social les ressources de CSG correspondant aux excédents
à venir de la branche famille
-
a) Etablir une échelle dégressive de
versement de l'Apa en établissement et adapter les dépenses
fiscales existantes
-
3. Une articulation à définir entre
le socle solidaire et l'étage de financement assurantiel
-
4. Une gouvernance à renforcer et à
simplifier
-
1. Un effort plus équitable en direction des
bénéficiaires de l'Apa à domicile
-
A. UN PANORAMA DE LA PRISE EN CHARGE DE LA
DÉPENDANCE QUI MONTRAIT QUE LE STATU QUO N'ÉTAIT PAS TENABLE
À TERME
-
II. LES AVANCÉES INTERVENUES DEPUIS 2008
VONT, POUR UNE LARGE PART, DANS LE SENS DES PROPOSITIONS DE LA MISSION
-
A. DANS L'ATTENTE D'UNE RÉFORME PLUS
GLOBALE, PLUSIEURS DISPOSITIONS RELATIVES À LA PRISE EN CHARGE DES
PERSONNES ÂGÉES DÉPENDANTES ONT ÉTÉ
ADOPTÉES
-
1. La poursuite de l'effort consacré
à la prise en charge de la dépendance
-
2. La réforme de la tarification des Ehpad
dans le cadre de la loi de financement de la sécurité sociale
pour 2009
-
3. Un bouleversement de la gouvernance du secteur
médico-social dans le cadre de la loi HPST
-
4. Les avancées en matière de
professionnalisation accrue des personnels
-
1. La poursuite de l'effort consacré
à la prise en charge de la dépendance
-
B. PARALLÈLEMENT À CES
AVANCÉES LÉGISLATIVES, LA PRISE EN CHARGE DE LA DÉPENDANCE
A CONTINUÉ À FAIRE L'OBJET DE NOMBREUX TRAVAUX
-
A. DANS L'ATTENTE D'UNE RÉFORME PLUS
GLOBALE, PLUSIEURS DISPOSITIONS RELATIVES À LA PRISE EN CHARGE DES
PERSONNES ÂGÉES DÉPENDANTES ONT ÉTÉ
ADOPTÉES
-
III. DES PRÉCONISATIONS QUI DEMEURENT
D'ACTUALITÉ ET DES CHANTIERS QUI RESTENT À OUVRIR
-
A. PLUSIEURS QUESTIONS RESTENT EN SUSPENS
-
1. Les marges de progrès en matière
de qualité de la prise en charge sont encore grandes
-
2. La question du financement de la prise en charge
de la dépendance reste entière dans un contexte financier et
budgétaire encore plus contraint
-
3. Le poids des dépenses consacrées
à la prise en charge des personnes âgées dépendantes
s'accroît dans le budget des départements
-
a) La situation financière globalement
difficile des départements
-
(1) La forte augmentation des dépenses
sociales à la charge des départements
-
(2) Un effet de ciseaux accentué ces deux
dernières années par la diminution du produit des droits de
mutation à titre onéreux
-
b) Des situations particulières
inquiétantes
-
c) Le dispositif mis en place en loi de finances
rectificative pour 2010, une mesure qui ne peut être que
transitoire
-
a) La situation financière globalement
difficile des départements
-
1. Les marges de progrès en matière
de qualité de la prise en charge sont encore grandes
-
B. FACE À CE CONSTAT, PLUSIEURS DES
PROPOSITIONS INITIALES DE LA MISSION DEMEURENT D'ACTUALITÉ TANDIS QUE
D'AUTRES MÉRITENT D'ÊTRE COMPLÉTÉES OU
MODIFIÉES
-
1. Les orientations liminaires :
privilégier un financement mixte de la prise en charge de la perte
d'autonomie
-
2. Renforcer la démarche de
prévention de la perte d'autonomie
-
3. Améliorer l'évaluation des besoins
et la solvabilisation des personnes âgées dépendantes
maintenues à domicile
-
a) Améliorer l'évaluation des besoins
des personnes âgées en perte d'autonomie et la gestion de
l'Apa
-
(1) Revoir la grille Aggir pour parvenir à
un usage uniforme de cet outil sur tout le territoire et mieux prendre en
compte la spécificité des maladies
neurodégénératives
-
(2) Harmoniser les processus d'instruction, de
décision et de contrôle de l'Apa
-
b) Améliorer de façon ciblée
la solvabilisation des personnes âgées dépendantes à
domicile en sollicitant les patrimoines les plus élevés
-
(1) Relever les plafonds d'aide de façon
ciblée et permettre une revalorisation des plans d'aide
-
(2) Maintenir le Gir 4 dans le dispositif de
l'Apa
-
(3) Solliciter les patrimoines les plus
élevés
-
c) Progresser dans la régulation du secteur
de l'aide à domicile
-
a) Améliorer l'évaluation des besoins
des personnes âgées en perte d'autonomie et la gestion de
l'Apa
-
4. Mieux maîtriser le reste à charge
et assurer une dépense plus efficace en établissement
-
5. Rechercher de nouvelles recettes
éventuelles en prenant en considération la situation globale des
finances publiques
-
6. Généraliser la couverture
assurantielle sur une base volontaire
-
a) Ecarter le recours à l'assurance
obligatoire
-
b) Optimiser le marché des produits
d'assurance à vocation d'épargne au profit de la
dépendance
-
(1) Réorienter les contrats à
adhésion individuelle vers la garantie dépendance
-
(2) Développer les contrats d'assurance
dépendance d'entreprise
-
c) Utiliser les contrats complémentaires
santé comme vecteur de diffusion de la garantie dépendance
-
d) Prévoir un plan d'information
pédagogique et ciblé
-
e) Définir un contrat
« socle » établi dans le cadre d'un partenariat
« public-privé »
-
(1) Créer une définition
commune
-
(2) Labelliser les contrats
-
(3) Instaurer une gouvernance efficiente
-
f) Etudier les conditions de la
pérennité de la couverture : la
transférabilité des contrats
-
(1) Du point de vue de l'assureur
-
(2) Du point de vue de l'assuré :
garantie annuelle ou viagère
-
(3) Du point de vue de l'entreprise
-
a) Ecarter le recours à l'assurance
obligatoire
-
7. Aménager la gouvernance afin de
renforcer le rôle du Parlement et celui des départements
-
a) Renforcer le rôle du Parlement
-
b) Affirmer, pour l'avenir, le principe de
parité de financement de l'Apa entre l'Etat et les conseils
généraux
-
c) Modifier les critères de
péréquation pour la répartition de l'enveloppe d'Apa afin
de garantir une approche plus juste de la charge objective pour les
départements
-
d) Expérimenter, sur une base volontaire,
une gestion déléguée aux départements
des crédits d'assurance maladie des Ehpad
-
e) Améliorer la gouvernance de la
CNSA
-
a) Renforcer le rôle du Parlement
-
1. Les orientations liminaires :
privilégier un financement mixte de la prise en charge de la perte
d'autonomie
-
A. PLUSIEURS QUESTIONS RESTENT EN SUSPENS
-
I. RAPPEL DES PRINCIPALES OBSERVATIONS ET
RECOMMANDATIONS DE LA MISSION
-
ANNEXES
-
CONTRIBUTIONS
-
TRAVAUX DE LA MISSION COMMUNE
D'INFORMATION
-
I. ECHANGE DE VUES
-
II. AUDITION DE LA MINISTRE
-
III. AUDITIONS
-
Table ronde sur le financement de la
dépendance (mercredi 30 juin 2010)
-
Audition de Francis Idrac, président, et
Laurent Vachey, directeur, de la caisse nationale de solidarité pour
l'autonomie (CNSA) (mercredi 8 septembre 2010)
-
Table ronde sur le rôle des
départements dans le financement de la dépendance
(mercredi 8 septembre 2010)
-
Table ronde sur l'offre de services et
d'hébergement en institution
(mercredi 15 décembre 2010)
-
Table ronde sur le financement de la
dépendance (mercredi 30 juin 2010)
-
IV. EXAMEN DU RAPPORT
-
I. ECHANGE DE VUES
N° 263
SÉNAT
SESSION ORDINAIRE DE 2010-2011
|
Enregistré à la Présidence du Sénat le 26 janvier 2011 |
RAPPORT D'INFORMATION
FAIT
au nom de la mission commune d'information (1) sur la prise en charge de la dépendance et la création du cinquième risque ,
Par M. Alain VASSELLE,
Sénateur.
|
(1) Cette mission commune d'information est composée de : M. Philippe Marini, président ; MM. Paul Blanc, Bernard Cazeau, Jean-Jacques Jégou, Gérard Miquel, vice-présidents ; Mme Sylvie Desmarescaux, MM. Guy Fischer, Gilbert Barbier, secrétaires ; M. Alain Vasselle, rapporteur ; MM. Jean-Paul Amoudry, Mme Michèle André, MM. François Autain, Mme Claire-Lise Campion, MM. Auguste Cazalet, Jean-Pierre Demerliat, Mme Muguette Dini, M. Éric Doligé, Mme Bernadette Dupont, MM. Jean-Pierre Godefroy, Charles Guené, Claude Haut, Mme Marie-Thérèse Hermange, MM. André Lardeux, Dominique Leclerc, Alain Milon, Albéric de Montgolfier, Mme Michèle San Vicente-Baudrin et M. François Trucy. |
|
18 septembre 2007 : à l'occasion du 40 e anniversaire de l'Association des journalistes de l'information sociale, le Président de la République annonce, au Palais du Luxembourg, son souhait qu'un projet de loi sur la prise en charge de la dépendance soit prochainement soumis au Parlement ; 12 décembre 2007 : le Sénat crée une mission commune d'information, composée de membres des commissions des affaires sociales et des finances, sur la prise en charge de la dépendance et la création du cinquième risque ; 8 juillet 2008 : la mission commune d'information du Sénat adopte un rapport d'étape ; 17 décembre 2008 : la loi de financement de la sécurité sociale pour 2009 apporte des avancées importantes en matière de tarification des établissements d'hébergement pour personnes âgées dépendantes (Ehpad) ; 21 juillet 2009 : la loi portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires (HPST) réforme, notamment grâce à la mise en place des agences régionales de santé (ARS), la gouvernance du secteur médico-social ; 22 juillet 2009 : l'Assemblée nationale constitue une mission d'information sur la prise en charge des personnes âgées dépendantes. Cette mission, présidée par la députée Valérie Rosso-Debord, a présenté ses conclusions le 23 juin 2010 ; Février-mars 2010 : le ministère chargé du travail réunit deux groupes de travail. Le premier porte sur les grilles d'évaluation de la perte d'autonomie et l'utilisation d'un référentiel commun. Le second doit examiner le contenu des garanties des contrats d'assurance dépendance ; 20 avril 2010 : Pierre Jamet, directeur général des services du département du Rhône, remet au Premier ministre un rapport sur les finances départementales fragilisées par une croissance des dépenses d'action sociale plus rapide que celle de leurs recettes ; 31 décembre 2010 : le Président de la République réaffirme, à l'occasion de ses voeux, le souhait d'une réforme de la prise en charge de la dépendance dont certaines mesures pourraient être adoptées dès la fin de l'année 2011 ; 12 janvier 2011 : Mme Roselyne Bachelot-Narquin, ministre des solidarités et de la cohésion sociale, présente, devant les membres de la mission, les quatre groupes de travail mis en place dans le cadre du débat national sur la dépendance : - le groupe « Société et vieillissement », présidé par Annick Morel, devra apprécier l'état de l'opinion sur la dépendance et le regard porté sur le vieillissement ; - le groupe « Enjeux démographiques et financiers », sous l'égide de Jean-Michel Charpin, évaluera la réalité et l'ampleur du phénomène de la dépendance et en estimera le coût macro-économique ; - le groupe, « Accueil et accompagnement des personnes âgées », sous la coordination d'Evelyne Ratte, devra repenser la cohérence et l'accessibilité de l'offre de services, en établissements et à domicile, en fonction de l'évolution des besoins des personnes dépendantes ; - enfin, le groupe « Stratégie pour la couverture de la dépendance des personnes âgées » , présidé par Bertrand Fragonard, consacrera ses travaux à la gouvernance ; 1 er février 2011 : la mission commune d'information du Sénat présente son rapport ;
8 février 2011
: lancement
du débat national sur la dépendance.
|
|
Orientations liminaires • Retenir le principe d'une organisation et d'un financement de la prise en charge de la perte d'autonomie reposant sur un partenariat public-privé et sur l' articulation de la solidarité nationale et de la prévoyance individuelle • Distinguer compensation du handicap et prise en charge de la dépendance des personnes âgées, qui reposent sur des logiques différentes. Une convergence intégrale de ces deux dispositifs ne pourrait se faire qu'au détriment des personnes concernées Renforcer la démarche de prévention de la perte d'autonomie • Identifier, par des actions de dépistage et d'évaluation, les personnes dites « fragiles » ou « pré-fragiles » , susceptibles d'entrer en dépendance • Evaluer de manière approfondie, au sein de cette population, les pathologies liées au vieillissement • Former à la prévention l'ensemble des intervenants auprès des personnes âgées • Maintenir le Gir 4 dans le dispositif de l'Apa pour prévenir une aggravation plus rapide de la perte d'autonomie et un basculement vers les Gir 1 à 3 Améliorer l'évaluation des besoins et la solvabilisation des personnes âgées dépendantes maintenues à domicile • Fiabiliser la grille Aggir afin de permettre une évaluation plus objective de la perte d'autonomie et de mieux prendre en compte les maladies d'Alzheimer et apparentées ; instaurer des modules de formation garantissant que son utilisation soit plus homogène • Harmoniser les processus d'instruction, de décision et de contrôle de l'Apa • Relever les plafonds d'aide de façon ciblée et permettre une revalorisation des plans d'aide • Solliciter les patrimoines les plus élevés par le choix offert à l'entrée en dépendance entre une Apa à 50 % ou une prise de gage de 20 000 euros au maximum sur la fraction du patrimoine dépassant un seuil déterminé, à fixer entre 150 000 euros et 200 000 euros • Avancer rapidement sur l'évolution des modes de régulation et des procédures de tarification en vigueur dans ce secteur • Simplifier le régime de création des services de soins infirmiers à domicile (Ssiad) en supprimant la procédure d'autorisation au profit de l'agrément qualité Maîtriser le reste à charge des familles et assurer une dépense plus efficace en établissement • Mettre en oeuvre sans attendre davantage la réforme de la tarification des Ehpad adoptée dès 2008 par le Parlement et dont le décret d'application est en attente de parution • Basculer les dépenses d'animation-service social et une part accrue des charges d'agents de service du tarif hébergement vers le tarif dépendance ; reporter l'intégralité du financement des charges d'aides soignants sur le tarif soins afin alléger d'autant le tarif dépendance
•
Etablir une
échelle
dégressive
de versement de l'Apa en établissement
• Mettre en place des référentiels de coûts d'hébergement et les rendre opposables, afin de garantir que la diminution du reste à charge bénéficiera bien aux personnes âgées et à leurs familles Rechercher de nouvelles recettes éventuelles en prenant en considération la situation globale des finances publiques • Mesurer le gain qui pourrait être retiré de la mise en place d'une seconde « journée de solidarité » et/ou de l'extension de l'actuelle contribution solidarité autonomie aux non-salariés, ainsi que les difficultés que ces deux dispositifs pourraient soulever • Replacer la question de l'alignement du taux de CSG des retraités sur celui des actifs dans une réflexion plus globale , que la mission appelle de ses voeux, sur la rationalisation des dépenses fiscales en faveur des personnes âgées dépendantes Favoriser la généralisation de la couverture assurantielle sur une base volontaire • Ecarter le recours à une assurance obligatoire qui soulèverait de nombreuses difficultés • Mettre en oeuvre une aide publique pour l'assurance des personnes ayant les plus faibles revenus • Développer un partenariat public-privé permettant une reconnaissance conjointe de l'état de dépendance par les administrations publiques et les assureurs, ainsi qu'un déclenchement commun des prestations • Mettre en oeuvre un plan d'information sur les moyens d'assurer le risque dépendance • Utiliser les contrats complémentaires santé comme vecteur de la diffusion de la garantie dépendance • Permettre aux personnes qui le souhaitent d'orienter une part des sommes souscrites en assurance vie vers une garantie dépendance • Permettre la déductibilité des cotisations dépendance versées sur un contrat adossé à un plan d'épargne retraite populaire (Perp) • Créer, sous l'égide de la CNSA, une procédure de labellisation des contrats Aménager la gouvernance actuelle du système de prise en charge • Renforcer l'information et le rôle du Parlement en lui permettant de se prononcer sur l'ensemble des dépenses et des recettes correspondant au risque « perte d'autonomie » • Affirmer le principe de parité de financement de l'Apa entre l'Etat et les conseils généraux • Modifier les critères de péréquation pour la répartition de l'enveloppe d'Apa afin de garantir une approche plus juste de la charge objective pour les départements (suppression de la référence au nombre de bénéficiaires du RMI ; mise en place d'un critère de revenu par habitant ; substituer à la notion de « potentiel fiscal » celle de « potentiel financier ») • Expérimenter, sur une base volontaire, une gestion déléguée aux départements des crédits d'assurance maladie des Ehpad
• Améliorer la
gouvernance de la
CNSA
(associer les assureurs aux réflexions sur la gestion du
risque dépendance ; éviter le risque de disparition des
plans d'aide à l'investissement de la caisse)
|
AVANT-PROPOS
Mesdames, Messieurs,
Dès 2007, le Sénat a créé une mission commune d'information sur la prise en charge de la dépendance et la création du cinquième risque, composée de membres des commissions des affaires sociales et des finances.
En juillet 2008, la mission a publié un rapport d'étape dressant un panorama complet des enjeux humains, organisationnels et financiers de la construction du cinquième risque et a esquissé de nombreuses pistes de réforme.
Depuis lors, plusieurs évolutions importantes sont intervenues dans le secteur médico-social, allant le plus souvent dans le sens des propositions de la mission : réforme de la tarification des établissements d'hébergement pour personnes âgées dépendantes (Ehpad), bouleversement de la gouvernance du secteur à travers la création des agences régionales de santé (ARS) par la loi portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires (HPST), poursuite de l'effort budgétaire en direction de l'Ondam médico-social...
Dans le même temps, le débat sur la prise en charge de la perte d'autonomie s'est intensifié et a suscité d'importantes contributions. Le contexte financier dans lequel s'inscrit cette réflexion, déjà contraint en 2008, s'est quant à lui encore dégradé.
Au moment où le Gouvernement engage une ultime concertation sur ce chantier essentiel, la mission commune d'information a souhaité actualiser ses analyses et préconisations en tenant compte du chemin parcouru au cours des deux dernières années. Si un grand nombre de ses préconisations demeurent d'actualité, d'autres méritent d'être complétées ou modifiées.
Sur la base des travaux de sa mission commune d'information, le Sénat entend jouer tout son rôle dans le débat national à venir et la conduite d'une réforme qui doit permettre d'apporter des réponses viables et pérennes au défi du vieillissement de la population.
I. RAPPEL DES PRINCIPALES OBSERVATIONS ET RECOMMANDATIONS DE LA MISSION
A. UN PANORAMA DE LA PRISE EN CHARGE DE LA DÉPENDANCE QUI MONTRAIT QUE LE STATU QUO N'ÉTAIT PAS TENABLE À TERME
Dans son rapport d'étape, la mission commune d'information s'était attachée, en premier lieu, à décrire le paysage de la prise en charge de la perte d'autonomie des personnes âgées en France et à expliquer pour quels motifs le statu quo n'était pas tenable à terme en la matière :
- d'une part, en dépit de l'accroissement significatif de l'effort public en direction des personnes âgées dépendantes, la qualité de la prise en charge de la perte d'autonomie pouvait être améliorée ;
- d'autre part, se posait la question de la soutenabilité de la dépense publique . Alors que, d'un côté, le nombre de personnes en situation de perte d'autonomie n'allait cesser d'augmenter, alimentant la croissance des charges liées à la dépendance, de l'autre, la dette publique accumulée, le poids déjà lourd des prélèvements obligatoires et la montée inéluctable des dépenses de maladie et de retraite imposaient de procéder à des arbitrages.
1. Un accroissement significatif de l'effort de solidarité en faveur des personnes âgées dépendantes
La dépense publique liée à la prise en charge de la perte d'autonomie des personnes âgées pouvait être évaluée en 2008, par recoupement et sous réserve de limites méthodologiques soulignées par la mission, à environ 21 milliards d'euros, soit l'équivalent d'un point de produit intérieur brut (Pib) .
Cet effort public était destiné à offrir, d'une part, des mécanismes de solvabilisation en direction des personnes âgées dépendantes par le biais de prestations dédiées et de dépenses fiscales, d'autre part, des soins et des services diversifiés.
a) La création de l'allocation personnalisée d'autonomie avait permis de solvabiliser une demande forte de nos concitoyens
Parmi les prestations dédiées à la prise en charge de la dépendance, la mission avait souligné la place particulière de l'allocation personnalisée d'autonomie (Apa). La création de cette prestation, au début de la décennie, avait en effet été un succès et avait permis de solvabiliser une demande forte de nos concitoyens.
Il convient de rappeler, à cet égard, que l'Apa n'est pas soumise à conditions de ressources , même si son calcul tient compte des revenus du bénéficiaire. Par ailleurs, l'absence de récupération sur succession , rompant avec le droit antérieurement applicable en matière de prestation spécifique dépendance (PSD), a sans doute contribué au fort développement de ce dispositif.
Selon les derniers chiffrages disponibles, le nombre de bénéficiaires de l'Apa en 2009 s'est élevé à 1 136 000 contre 1 115 000 en 2008. Il devrait atteindre 1 158 000 en 2010 pour une dépense totale évaluée à 5,24 milliards d'euros , soit 385 millions de plus qu'en 2008.
|
Nombre de bénéficiaires et dépenses relatives à l'Apa |
||||
|
(en millions d'euros) |
||||
|
2007 |
2008 |
2009 |
2010
|
|
|
Nombre de bénéficiaires au 31 décembre |
1 078 000 |
1 115 000 |
1 136 000 |
1 158 000 |
|
Dépenses d'Apa |
4 555 |
4 855 |
5 029 |
5 240 |
|
Source : d'après les données du ministère des solidarités et de la cohésion sociale |
||||
A ces prestations dédiées s'ajoutaient des dépenses fiscales destinées également à alléger le coût de la prise en charge des personnes âgées. Il s'agissait, pour l'essentiel, de la réduction d'impôt sur le revenu au titre des frais de dépendance et d'hébergement des personnes âgées dépendantes accueillies en établissement et de l'exonération d'impôt sur le revenu des sommes versées au titre de l'Apa. Ces deux dépenses fiscales ciblées sur la dépendance représentaient en 2009 un coût évalué à environ 250 millions d'euros .
b) L'effort de création de places et de médicalisation au sein des établissements d'hébergement pour personnes âgées dépendantes plaçait la France en bonne position par rapport à ses voisins européens
L'effort de création de places et de médicalisation au sein des établissements d'hébergement pour personnes âgées dépendantes (Ehpad) avait également été tout à fait remarquable et permettait en 2008 une comparaison favorable à la France avec ses voisins européens, comme le rappellent les tableaux suivants.
|
Comparaison des taux d'équipement en
établissement
|
||||||
|
( places pour mille habitants ) |
||||||
|
France (01/01/2004) |
Espagne (01/01/2004) |
Suède (01/01/2002) |
Allemagne (01/01/2003) |
Pays-Bas (01/01/2004) |
Royaume-Uni (01/01/2004) |
|
|
Pour les plus de 65 ans |
66,3 |
44,0 |
77,0 |
46,8 |
73,9 |
47,3 |
|
Pour les plus de 75 ans |
135,5 |
74,8 |
132,2 |
108,9 |
164,3 |
99,8 |
|
Pour les plus de 80 ans |
244,4 |
143,0 |
224,4 |
201,5 |
305,0 |
174,7 |
|
Source : Cnam, Cregas-Inserm U537 (données citées par le conseil d'analyse stratégique dans son rapport de 2006) |
||||||
|
Comparaison des taux de prise en charge en
établissement des personnes âgées selon leur âge
|
|||||||
|
( en % ) |
|||||||
|
France (01/01/1999) |
Espagne (01/01/2003) |
Suède (01/01/2004) |
Allemagne (01/01/2003) |
Pays-Bas (01/01/2000) |
Italie (01/01/2001) |
Royaume-Uni (01/01/2001) |
|
|
Part des plus de 65 ans |
5,7 |
3,6 |
6,7 |
4 |
7,4 |
2,2 |
3,7 |
|
Part des plus de 75 ans |
12,2 |
nd |
12,1 |
8,1 |
nd |
4 |
6,9 |
|
Part des plus de 80 ans |
19,2 |
14,3 |
17,3 |
12,6 |
nd |
nd |
10 |
|
Part des plus de 85 ans |
25,4 |
nd |
nd |
21,1 |
nd |
nd |
16,7 |
|
Source : Cnam, Cregas-Inserm U537 (données citées par le conseil d'analyse stratégique dans son rapport de 2006) |
|||||||
L'amélioration tant qualitative que quantitative de la prise en charge des personnes âgées dépendantes avait en effet été le fruit d'une volonté politique forte qui s'était traduite par le développement des techniques de contractualisation avec les établissements d'accueil et la mise en oeuvre de plans pluriannuels de création de places.
(1) La politique de conventionnement
La politique de conventionnement menée à l'égard des établissements sociaux et médico-sociaux a incontestablement permis une nette amélioration de la qualité de la prise en charge des personnes âgées en établissement, même si elle a été longue à mettre en oeuvre.
En 2008, le bilan des conventions tripartites signées entre les établissements, le président du conseil général et l'autorité de l'Etat compétente était positif, dans la mesure où elles avaient permis un renforcement de la médicalisation et des taux d'encadrement des établissements d'accueil.
Pour 2008, l'objectif fixé était d'atteindre pleinement la cible de conventionnement initialement fixée pour le 31 décembre 2007 - mais qui n'avait pu être rempli dans les délais -, soit environ 561 000 places.
(2) Les plans pluriannuels
Parallèlement à cette politique de conventionnement qui porte davantage sur l'aspect qualitatif de la prise en charge, les plans pluriannuels (plan « Vieillissement et solidarités », plan « Solidarité-Grand Age » et plans « Alzheimer ») avaient contribué à une amélioration quantitative de la prise en charge des personnes âgées dépendantes.
• Le plan « Vieillissement et solidarités » (2004-2007)
Le plan « Vieillissement et solidarités » reposait sur quatre axes : la pérennisation du dispositif de l'Apa, le soutien au maintien à domicile, la modernisation et la médicalisation des établissements, et le développement des services gériatriques.
Sur la période 2004-2006, ce premier plan avait permis la création de 14 260 places de service de soins infirmiers à domicile (Ssiad), 4 140 places d'accueil de jour , 1 837 places d'hébergement temporaire et 14 399 places en Ehpad .
• Le plan « Solidarité-Grand Age » (2007-2012)
Le plan « Solidarité-Grand Age », qui faisait suite au plan « Vieillissement et solidarités », était au début de sa mise en oeuvre lors de la publication du rapport d'étape de la mission. Les objectifs fixés étaient ambitieux puisque le plan prévoyait la création :
- de 6 000 places de Ssiad par an jusqu'en 2009 et de 7 500 places à compter de 2010 ;
- de 2 500 places d'accueil de jour et de 1 100 places d'hébergement temporaire supplémentaires chaque année pendant toute la durée du plan ;
- de 5 000 places médicalisées en Ehpad chaque année en 2007 et de 7 500 places par an à compter de 2008 .
Le plan « Solidarité-Grand Age » comportait également un volet de mesures destinées à encourager le soutien au maintien à domicile, le répit des aidants familiaux, les nouvelles formes de logement proposées aux personnes âgées et un effort accru d'encadrement.
|
Le plan Solidarité-Grand Age |
||||
|
Etablissements et services |
Mesures
réalisées
|
Tranches annuelles du plan « Vieillissement et solidarités » 2004-2007 (prévisions initiales) |
Tranches annuelles du plan
« Solidarité-Grand Age »
|
Prévisions 2007
|
|
Ssiad (services de soins infirmiers à domicile) |
4 086 places
|
4 250 places
|
6 000 places jusqu'en 2009 puis 7 500 places à partir de 2010 |
6 000 places
|
|
Accueil de jour |
0
|
2 125 places
|
2 500 places |
2 125 places
|
|
Hébergement temporaire |
0 |
1 125 places
|
1 100 places |
1 125 places
|
|
Création de places médicalisées en Ehpad |
Pas d'enveloppe spécifique |
2 500 places
|
5 000 places devenues
|
5 000 places
|
|
Médicalisation des Ehpad existants (objectif de conventions tripartites) |
380 conventions signées en 2001 pour un total de 413
depuis 2000
|
1 500 conventions
|
- revalorisation annuelle du GMP
|
90 000 places (144 millions d'euros sur 6 mois) |
|
TOTAL |
Création de 10 000 places nouvelles |
Création de 14 250 places nouvelles |
||
|
Source : direction générale de l'action sociale - direction générale de la santé - 2008 |
||||
• Les plans Alzheimer
La prise en charge de la maladie d'Alzheimer avait fait, quant à elle, l'objet de plans d'action spécifiques . Si le premier plan (2001-2005) avait été centré sur le diagnostic de la maladie, sur la prévention, ainsi que sur le soutien et l'information des personnes atteintes d'Alzheimer et de leurs familles, l'accent avait davantage été mis, dans le cadre du deuxième plan (2004-2007), sur la prise en charge des malades. En dépit d'un rythme de création de places dédiées à ce type de pathologies inférieur à celui prévu initialement, ce plan avait permis l'installation effective, au 31 décembre 2006, de 4 624 places d'accueil de jour et de 2 283 places d'hébergement temporaire .
Quant au troisième plan Alzheimer (2008-2012), il venait également d'être présenté lors de la publication du rapport d'étape de la mission. Les principales mesures du point de vue budgétaire portaient sur :
- le développement et la diversification des structures de répit ;
- la mise en place de coordonateurs ou de « gestionnaires de cas » sur l'ensemble du territoire ;
- le renforcement du soutien à domicile ;
- la création ou l'identification, au sein des Ehpad, d'unités adaptées pour les patients souffrant de troubles comportementaux ;
- la mise en oeuvre d'unités spécialisées pour les malades atteints d'Alzheimer au sein des services de soins de suite et de réadaptation.
L'état d'avancement de ces différents plans depuis 2008 sera présenté dans la suite du présent rapport.
c) Parallèlement, la dépense publique en direction des personnes âgées dépendantes avait suivi une courbe extrêmement dynamique
Cette volonté politique de proposer à la fois des mécanismes de solvabilisation et une offre de soins et de services diversifiée expliquait en partie le fort dynamisme de la dépense publique en direction des personnes âgées en perte d'autonomie.
En 2008, les taux de croissance annuels moyens étaient en effet de l'ordre de 8 % pour l'Apa et de 9 % pour l'objectif national de dépenses d'assurance maladie (Ondam) dans le domaine médico-social.
La dépense publique approchait ainsi, au moment de l'élaboration du rapport d'étape de la mission, la vingtaine de milliards d'euros , soit un peu plus de 1 % du Pib , ce qui était loin d'être négligeable.
Les derniers chiffrages pour 2010 font état d'un coût évalué à 22,9 milliards d'euros.
|
Estimation des dépenses publiques en faveur des personnes âgées en 2010 |
|||||||
|
(en millions d'euros) |
|||||||
|
Etat |
Dépenses fiscales |
Asso |
CNSA |
Collectivités territoriales |
Total |
||
|
Soins |
Objectif global de dépenses |
7 000 |
912 |
7 912 |
|||
|
Ondam hospitalier et soins de ville (estimation) |
4 880 |
4 880 |
|||||
|
Héberge-ment |
Aides aux logements (Cnaf) |
568 |
568 |
||||
|
Plans d'investissement de la CNSA |
150 |
||||||
|
Aide sociale à l'hébergement (départements - estimation) |
1 170 |
1 170 |
|||||
|
Aide à la personne |
Action sociale des caisses (Cnav) et des communes |
500 |
170 |
670 |
|||
|
Exonérations fiscales et sociales ciblées |
655 |
1 595 |
2 250 |
||||
|
Apa |
1 550 |
3 690 |
5 240 |
||||
|
Autres |
33 |
58 |
91 |
||||
|
Total |
33 |
655 |
14 543 |
2 670 |
5 030 |
22 931 |
|
|
Asso = administrations de sécurité sociale Source : direction générale de la cohésion sociale, direction de la sécurité sociale, direction du budget |
|||||||
Comme en 2008, ce coût est principalement supporté par l'assurance maladie (environ 60 %) et les départements (environ 20 %), l'Etat n'intervenant essentiellement qu'à travers des dépenses fiscales. Quant à la caisse nationale de solidarité pour l'autonomie (CNSA), elle complète ces financements avec des ressources propres (principalement, la contribution solidarité autonomie (CSA), corollaire de la « journée de solidarité », et une fraction de la contribution sociale généralisée (CSG)).
2. Mais une prise en charge qui pouvait être largement améliorée
Malgré cet accroissement significatif de l'effort de solidarité, la mission avait néanmoins rappelé qu'un long chemin restait à parcourir pour relever les trois défis à l'aune desquels l'organisation du cinquième risque devait être pensée :
- le vieillissement de la population ;
- la nécessité d'améliorer les dispositifs actuels de prise en charge des personnes âgées, en particulier sur le plan qualitatif ;
- l'obligation de rendre plus lisible le schéma institutionnel de prise en charge de la perte d'autonomie et de fluidifier les relations, pour le moins complexes, entre les nombreux acteurs de cette politique publique.
a) Anticiper les effets du vieillissement de la population
• Les grandes tendances de l'évolution démographique de notre pays faisaient l'objet d'un consensus général : quelles qu'étaient les hypothèses retenues en matière de taux de fécondité, de taux de mortalité ou de solde migratoire, le vieillissement de la population, à l'oeuvre depuis la fin des années soixante, apparaissait comme un processus inéluctable.
Selon les récentes projections de l'Institut national de la statistique et des études économiques, le nombre de personnes de soixante ans et plus augmenterait de 10,4 millions entre 2007 et 2060 . En 2060, 23,6 millions de personnes seraient ainsi âgées de soixante ans ou plus, soit une hausse de 83 % en cinquante-trois ans . L'augmentation serait la plus forte pour les plus âgés : le nombre de personnes de soixante-quinze ans ou plus passerait de 5,2 millions en 2007 à 11,9 millions en 2060 ; celui des quatre-vingt-cinq ans et plus de 1,3 à 5,4 millions.
|
Evolution de la population de la France
métropolitaine de 1960 à 2060
|
||||||||
|
Année |
Population
|
Proportion (%) des |
Solde
|
Solde migratoire (en milliers) |
||||
|
0-19
|
20-59
|
60-64
|
65-74 ans |
75 ans
|
||||
|
1960 |
45 465 |
32,3 |
51,0 |
5,1 |
7,3 |
4,3 |
298,9 |
140 |
|
1970 |
50 528 |
33,1 |
48,8 |
5,2 |
8,1 |
4,7 |
308,1 |
180 |
|
1980 |
53 731 |
30,16 |
52,4 |
3,0 |
8,3 |
5,7 |
253,3 |
44 |
|
1990 |
56 577 |
27,8 |
53,2 |
5,1 |
7,1 |
6,8 |
236,2 |
80 |
|
2000 |
58 858 |
25,6 |
53,8 |
4,6 |
8,8 |
7,2 |
243,9 |
70 |
|
2007 |
61 795 |
24,8 |
53,8 |
4,9 |
8,1 |
8,5 |
263,9 |
100* |
|
2015 |
64 514 |
24,2 |
51,0 |
6,2 |
9,3 |
9,3 |
201,5 |
100 |
|
2020 |
65 962 |
23,9 |
49,6 |
6,0 |
11,0 |
9,4 |
173,2 |
100 |
|
2025 |
67 285 |
23,5 |
48,4 |
6,1 |
11,1 |
10,9 |
154,1 |
100 |
|
2030 |
68 532 |
23,0 |
47,5 |
6,0 |
11,1 |
12,3 |
142,1 |
100 |
|
2035 |
69 705 |
22,6 |
46,7 |
5,9 |
11,1 |
13,6 |
120,0 |
100 |
|
2040 |
70 734 |
22,4 |
46,6 |
5,3 |
11,1 |
14,7 |
82,4 |
100 |
|
2050 |
72 275 |
22,3 |
45,9 |
5,6 |
10,2 |
16,0 |
31,9 |
100 |
|
2060 |
73 557 |
22,1 |
45,8 |
5,4 |
10,5 |
16,2 |
+ 30,6** |
100 |
|
* Solde migratoire issu de la projection. |
||||||||
|
** Chiffre pour l'année 2059. Les projections s'arrêtent au 1 er janvier 2060. Le solde naturel de l'année 2060, différence entre les naissances de 2060 et les décès de cette année, n'est donc pas projeté. |
||||||||
|
Champ : France métropolitaine |
||||||||
|
Source : Insee, estimations de population et statistiques de l'état civil jusqu'en 2077et projection de population 2007-2060 |
||||||||
Evolution de la part des soixante ans ou plus

• Or, comme l'avait déjà rappelé la mission en 2008, l'augmentation de la proportion des personnes âgées de soixante ans ou plus au sein de la population française ne manquera pas d'avoir une incidence majeure sur la problématique de la dépendance. En effet, même si la perte d'autonomie peut survenir à tout moment, la probabilité d'entrer en état de dépendance s'élève fortement avec l'âge, en particulier entre quatre-vingts ans et quatre-vingt-dix ans . La croissance du nombre de personnes âgées dépendantes ne devrait toutefois pas être strictement proportionnelle, dans la mesure où l'espérance de vie en bonne santé s'accroît également. S'il existe un lien réel entre le vieillissement de la population et la prévalence de la dépendance, il est, en pratique, difficile à quantifier.
Les projections démographiques et épidémiologiques disponibles permettent néanmoins (cf. graphique ci-dessous) de tabler sur une augmentation de l'ordre de 25 % des effectifs de personnes âgées dépendantes de plus de soixante-quinze ans d'ici 2025 . Au-delà de cette date, la progression serait encore plus forte, avec l'arrivée à l'âge de la dépendance des générations du baby-boom . Les plus de soixante-quinze ans doubleraient quasiment d'ici 2050 pour représenter 15,6 % de la population française , contre 8 % aujourd'hui. Ce n'est donc pas un choc démographique qu'il s'agit d'absorber d'ici 2050 mais deux .
Evolution du nombre de personnes âgées
dépendantes à l'horizon 2040
(indice 100 en 2006)

Source : Scénarios d'évolution Drees
utilisés pour le rapport Gisserot,
recalés sur les projections
démographiques 2006 de l'Insee pour la France
métropolitaine
b) Améliorer la prise en charge de la perte d'autonomie
Au-delà de la progression récente et attendue des effectifs de personnes dépendantes, les rapports d'expertise sur le sujet s'accordaient, au moment de la publication du rapport de la mission, sur la nécessité de consentir un effort de rattrapage non seulement en termes de volumes d'équipements et de services, mais aussi en termes de qualité de la prise en charge, à travers notamment les taux d'encadrement en personnels au sein des structures.
• L'effort de médicalisation des établissements
Partant du constat que les résidents accueillis en Ehpad sont de plus en plus âgés et dépendants, le centre d'analyse stratégique, dont le rapport avait fait autorité, proposait :
- que les personnes très dépendantes, classées dans les groupes iso-ressources (Gir) 1 et 2, soient, dans une très large proportion (deux tiers), accueillies en institution ;
- que celles moyennement dépendantes (Gir 3 et 4) continuent de préférence à vivre à leur domicile ;
- tandis que les personnes faiblement dépendantes (Gir 5 et 6) n'auraient pas vocation à être hébergées en établissement.
Le centre d'analyse stratégique recommandait en conséquence de mener un effort soutenu de création de places en établissement (passage de 642 000 fin 2003 à 680 000 en 2010), puis de stabiliser leur nombre global à ce niveau.
Parallèlement, les capacités des unités de soins de longue durée (USLD) et surtout des foyers peu médicalisés devaient être réduites. Une fois accompli ce mouvement de restructuration, l'objectif était ensuite d'orienter l'effort en direction de l'accueil à domicile , par le biais notamment d'une très forte augmentation du nombre de places d'accueil temporaire, qui devait passer de 9 260 en 2003 à 68 000 en 2025, et du développement des services de soins infirmiers à domicile (229 000 places en 2025 contre 90 000 environ en 2006).
|
Les perspectives d'évolution du nombre de places en établissement d'hébergement selon le centre d'analyse stratégique |
||||
|
Situation estimée
|
2010 |
2015 |
2025 |
|
|
Logements foyers et autres formules d'accueil peu médicalisées |
148 890 |
110 000 |
110 000 |
110 000 |
|
Ehpad (hors USLD) |
407 430 |
460 000 |
442 000 |
432 000 |
|
USLD |
76 420 |
70 000 |
70 000 |
70 000 |
|
Accueil temporaire |
9 260 |
40 000 |
58 000 |
68 000 |
|
Total |
642 000 |
680 000 |
680 000 |
680 000 |
|
Source : calculs du centre d'analyse stratégique |
||||
Cette démarche supposait non seulement de poursuivre la modernisation et la médicalisation des Ehpad, mais également de revoir l'architecture générale de l'hébergement en institution.
• Le développement de l'emploi à domicile
Les recommandations du centre d'analyse stratégique reposaient aussi sur la liberté de choix du mode d'hébergement des personnes dépendantes. Le respect de ce principe supposait que, parallèlement à la modernisation et à la médicalisation des Ehpad, le maintien à domicile fasse l'objet d'actions d'accompagnement destinées à rendre cette option réalisable pour les familles et les malades.
Accroître l'offre de services et de soins à domicile des assurés sociaux impliquait tout à la fois de renforcer l'appui aux tâches domestiques, l'aide à l'accomplissement des actes de la vie quotidienne, l'aménagement des logements ainsi que les aides techniques. Dans tous ces domaines, les besoins apparaissaient considérables.
|
Projections du centre d'analyse
stratégique
|
|||||||
|
Chez elles en couple
|
A domicile, vivant seules |
Total |
|||||
|
Gir 1-2 |
Gir 3-4 |
Gir 5-6 |
Gir 1-2 |
Gir 3-4 |
Gir 5-6 |
||
|
2004 |
96 800 |
213 100 |
3 748 500 |
22 700 |
108 200 |
2 575 400 |
6 764 700 |
|
2010 |
102 100 |
223 900 |
3 990 400 |
25 000 |
126 000 |
2 846 200 |
7 313 600 |
|
2015 |
110 600 |
247 700 |
4 070 300 |
27 300 |
162 900 |
3 039 700 |
7 658 500 |
|
2025 |
128 100 |
298 200 |
5 586 900 |
30 300 |
209 400 |
3 985 100 |
10 238 000 |
|
Source : calculs du centre d'analyse stratégique |
|||||||
• Une professionnalisation accrue des personnels
En matière d'encadrement professionnel, deux scenarii étaient envisagés par le centre d'analyse stratégique :
- une hypothèse basse de croissance progressive des effectifs qui devaient passer de 608 900 personnes en 2005 à 1 055 000 personnes en 2025, en lien avec la progression de la dépendance des personnes hébergées ;
- une hypothèse haute de croissance rapide des effectifs, intervenant dès les premières années de la période pour atteindre 1 072 500 personnes en 2025.
Compte tenu des départs en retraite et des cessations anticipées d'activité, le nombre de postes à pourvoir sur la décennie 2005-2015 devait être compris entre 342 000 dans l'hypothèse basse et 360 000 dans l'hypothèse haute. Ces besoins portaient essentiellement sur la prise en charge à domicile et correspondaient à 4,6 % du nombre total des emplois devant être créés par l'ensemble de l'économie française .
Un tel défi de recrutement supposait qu' un réel effort soit engagé afin de revaloriser et de rendre plus attractifs les métiers médico-sociaux , en particulier ceux des professionnels intervenant directement auprès des personnes âgées dépendantes.
*
S'agissant des coûts de la prise en charge d'ici 2025, le rapport du centre d'analyse stratégique estimait la progression annuelle des coûts à 5,8 % à domicile et à 3,5 % en établissement. Les dépenses en faveur de l'autonomie des personnes âgées dépendantes devaient ainsi passer de 0,94 % du Pib en 2005, à 1,29 % en 2015, puis à 1,55 % en 2025 .
|
Les projections des coûts de la dépendance |
||||
|
Coûts en millions d'euros (hors inflation) |
||||
|
2005 |
2010 |
2015 |
2025 |
|
|
Domicile |
4 305 |
5 378 |
7 518 |
13 232 |
|
Etablissement |
9 206 |
13 449 |
15 678 |
19 274 |
|
Total |
13 511 |
18 827 |
23 196 |
32 506 |
|
Source : calculs du centre d'analyse stratégique |
||||
|
Poids des dépenses en faveur de l'autonomie des
personnes âgées dépendantes
|
|||
|
2005 |
2010 |
2015 |
2025 |
|
0,94 % |
1,17 % |
1,29 % |
1,55 % |
|
Source : calculs du centre d'analyse stratégique |
|||
c) Repenser la gouvernance
Enfin, la mission avait insisté en 2008 sur l'extrême complexité des circuits institutionnels et financiers du système de la prise en charge de la dépendance. Celui-ci souffrait en effet d'un grand nombre d'acteurs et de l'enchevêtrement de leurs compétences respectives, faute de choix clairs de la part des pouvoirs publics en la matière. Le schéma ci-dessous, réalisé par la Cour des comptes, en était la parfaite illustration.
La complexité des circuits de décision et de financement

Source : Cour des comptes - Rapport public
thématique
« Les personnes âgées
dépendantes » - novembre 2005
Dans ces conditions, la mission avait estimé indispensable d'engager une réflexion tendant soit à simplifier ces circuits décisionnels et financiers, soit à les améliorer, en prenant acte de la diversité des acteurs .
Pour ce faire, sept grands enjeux lui avaient semblé devoir être maîtrisés :
- repenser l'articulation entre les compétences de l'Etat et celles des départements en matière de programmation et de planification médico-sociales ;
- revoir le système « byzantin » de conventionnement et de tarification des Ehpad ;
- poser la question de l'absence de gouvernance des dépenses d'assurance maladie en établissement ;
- promouvoir l'impératif d'une meilleure coordination entre les secteurs sanitaire et médico-social ;
- s'interroger sur l'évolution du rôle de la CNSA ;
- répondre au problème des retards pris par les mises en chantier et les créations de nouvelles places ;
- permettre un véritable contrôle du Parlement sur les crédits destinés à la dépendance.
3. Une contrainte majeure : le contexte financier et humain
En 2008, la mission soulignait que la réforme allait intervenir dans un contexte humain et financier particulièrement contraint, marqué par la difficulté à dégager des fonds publics supplémentaires ainsi que par l'inquiétude des familles déjà fortement sollicitées et encore peu soulagées par un marché assurantiel qui restait limité.
La mission faisait en particulier état d'un montant de reste à charge pour les personnes dépendantes supérieur à 1 600 euros par mois (1 500 euros d'hébergement et plus de 100 euros de ticket modérateur), mais avec de très grandes dispersions selon le type de lieu d'accueil. Elle avait observé que le système actuel de prise en charge de la perte d'autonomie conduisait à un « coûteux saupoudrage des moyens disponibles, tout en laissant la prise en charge des situations individuelles les plus délicates à des niveaux trop bas [...]. Le reste à charge de meure très, voire beaucoup trop élevé pour de nombreuses familles. De la même manière, le nombre d'heures prises en charge par l'Apa apparaît souvent insuffisant pour les personnes dépendantes qui en ont le plus besoin ».
4. Un développement insuffisant du marché assurantiel
Second marché privé au monde après celui des Etats-Unis, le marché français de l'assurance dépendance a doublé depuis 1999. Force est de constater qu'il n'a pas encore atteint la maturité nécessaire à une couverture optimale du risque. A cet égard, la situation n'a guère évolué depuis la publication du rapport d'étape de la mission.
a) Deux fondements alternatifs à la garantie : prévoyance et épargne
L'assurance dépendance constitue une assurance de personnes, par nature aléatoire. La couverture assurantielle peut être offerte à titre principal ou complémentaire, sous une forme individuelle ou collective.
(1) Les contrats de risque pur, à fonds perdus
La perte d'autonomie peut être couverte, soit à titre principal dans le cadre d'un contrat de prévoyance (« contrat de risque »), soit à titre complémentaire , dans le cadre d'un contrat d'assurance sur la vie.
Le contrat de prévoyance donne droit au paiement d'une rente viagère dont le montant est déterminé à l'avance lors de la souscription. La rente peut être convertie en services.
Contrairement aux contrats d'« épargne dépendance », le contrat de risque pur est construit sur une logique de financement du risque à « fonds perdus ». En l'absence de survenance de la dépendance, les sommes investies ne sont pas restituées. Un tel contrat présente, en revanche, deux avantages pour l'assuré. D'une part, la rente versée est défiscalisée car elle constitue la contrepartie d'un sinistre. D'autre part, la cotisation est en principe d'un montant moins élevé.
|
Les conditions de souscription permettent de souscrire jusqu'à en moyenne soixante-quinze ans. L'assureur se fonde sur les informations relatives à l'état de santé réunies par le médecin conseil (questionnaire médical, examen médical) pour accepter ou refuser le souscripteur. Les tarifs de cotisation Les tarifs de l'assurance dépendance (aussi appelés primes) sont notamment basés sur l'âge de l'assuré au moment de la souscription. Plus l'assuré souscrit tard, plus le risque est important et plus la cotisation est élevée. Ils dépendent également du niveau de rente choisi (proportionnellement) et de l'étendue de la couverture (dépendance totale seule ou couverture dès la dépendance partielle). En outre, des surprimes peuvent être appliquées suite à la sélection médicale. Le montant de la rente choisi à la souscription n'est pas fixe : il bénéficiera de revalorisations selon un taux et dans les conditions décidées par l'assureur. De même, les contrats prévoient une évolution du montant des cotisations : si l'assuré refuse l'augmentation de la cotisation, la rente peut être réduite proportionnellement, ou le contrat résilié par l'assureur. Certains contrats intègrent la survenance de difficultés financières au cours de l'exécution du contrat. Ils garantissent alors une indemnité, « la mise en réduction », calculée sur les montants versés, même si l'assuré a cessé de cotiser.
Source : direction générale de la
concurrence, de la consommation et de la répression des fraudes
|
Après traitement de nombreuses données recueillies auprès de diverses sociétés d'assurance, il apparaît qu'un contrat moyen de risque pur contre la dépendance la plus lourde souscrit par une personne de soixante ans acquittant une prime mensuelle de l'ordre de 15 euros permet de garantir une rente, en cas de dépendance totale, de l'ordre de 4 000 euros par an. Le montant de la prime varie en fonction de l'âge de l'assuré. Dans l'exemple précité, il s'élèverait à environ 10 euros pour une personne âgée de cinquante ans et serait de l'ordre de 7 euros pour une personne de quarante ans.
(2) Les contrats « mixtes » épargne et dépendance
L'assuré peut également s'assurer contre le risque dépendance dans le cadre d'une assurance sur la vie dont la garantie principale est le décès ou la vie (dite garantie épargne). Un tel contrat associe une logique de prévoyance à celle de la capitalisation . En toutes circonstances, indépendamment de la survenance ou non du risque, l'assuré recevra une prestation de l'assureur.
A la souscription de ce type de garantie, l'assuré peut opter pour une couverture complémentaire immédiate contre le risque de la dépendance.
La garantie dépendance est une garantie de risque qui peut être choisie à l'adhésion ou ultérieurement à échéance contractuelle, notamment au moment du départ en retraite. Les modalités de la couverture dépendance sont très variées, selon l'objet du contrat.
- Si l'assuré devient dépendant avant le terme du contrat en garantie décès, une fraction du capital prévu pour les bénéficiaires peut être transformée en rente mensuelle.
- En cas de garantie sur la vie (contrat d'assurance « épargne »), le montant de la rente est versé dès la survenance de la dépendance. Celui-ci est soit initialement fixé, soit fonction du montant capitalisé. Quant au contrat d'assurance sur la vie dit « retraite » , il prévoit généralement le doublement de la rente en cas de dépendance.
Les modalités de souscription sont similaires à celles de la souscription des contrats de risque pur. Si la rente est déterminée à l'avance, la part de la cotisation afférente à la dépendance sera fixée en fonction de ce montant.
D'un point de vue fiscal, les produits du contrat sont imposables en tant que contrepartie d'une opération à titre onéreux.
b) Cinq millions de personnes couvertes en 2010
La couverture du risque de perte d'autonomie, à titre principal ou accessoire, ne concernait que cinq millions de personnes au début de l'année 2010, alors que la France compte 10,9 millions de personnes âgées de plus de soixante-cinq ans et 13 millions de retraités.
Selon les données de la mutualité française et de la fédération française des sociétés d'assurance (FFSA), près des deux tiers des assurés, soit 3,2 millions de personnes, le sont auprès d'une mutuelle régie par le code de la mutualité, contre 1,5 million de personnes qui le sont par une société d'assurances relevant du code des assurances. Les institutions de prévoyance ne couvrent que 0,3 million de personnes.
c) Un marché segmenté entre contrats d'assurance ou contrats mutualistes d'une part, et contrats individuels ou collectifs, d'autre part
(1) Un marché assurantiel principalement orienté sur la garantie principale
Si la couverture mutualiste du risque est de nature complémentaire car intégrée à une offre globale de santé, le marché assurantiel est principalement orienté sur une offre de garantie à titre principal .
En effet, les personnes assurées auprès des mutuelles sont pour trois millions d'entre elles des fonctionnaires, actifs ou retraités, bénéficiant d'une inclusion d'une garantie dépendance dans le cadre de leur couverture par un contrat complémentaire santé.
S'agissant du marché de l'assurance dépendance sur lequel interviennent les organismes d'assurance régis par le code des assurances, l'enquête précitée indique qu'hors acceptation en réassurance, 1,3 million de personnes fin 2009 étaient couvertes contre le risque dépendance à titre principal (86,6 %) et 0,2 million à titre complémentaire (3,4 %). Avec acceptation en réassurance, la proportion de contrats souscrits à titre principal s'élève à 92 % en 2009.
Personnes couvertes par les sociétés
d'assurance
(y compris les acceptations en réassurance provenant des
mutuelles)
en milliers

Source : FFSA
Quant au flux de ces contrats souscrits auprès des organismes d'assurance , le nombre de garanties principales est stable par rapport à 2008. Les garanties complémentaires semblent connaître en 2009 un regain de dynamisme . En effet, si de tels contrats enregistraient jusqu'en 2004 des taux de croissance annuels entre 12 % et 30 %, soit une progression supérieure à celle des garanties principales, la tendance s'est inversée entre 2005 et 2008, avec des taux de l'ordre de 5 %. En revanche, en 2009 les garanties dépendance souscrites à titre complémentaire enregistrent leur plus forte hausse depuis 2005, progressant de 8 % par rapport à 2008.
(2) Une prédominance des adhésions individuelles
Sur le marché couvert par les organismes relevant du code de la mutualité comme sur celui où interviennent les sociétés relevant du code des assurances, les adhésions individuelles sont dominantes.
• Sur les 3,2 millions d'assurés couverts en dépendance par les organismes du code de la mutualité, moins de 1 % le sont dans le cadre d'une adhésion collective. 3 % ont souscrit à titre individuel un contrat dont la dépendance est la garantie principale, tandis que 96 % sont assurés au titre de la dépendance en tant que garantie accessoire d'un contrat complémentaire santé.
• En ce qui concerne les contrats relevant des sociétés du code des assurances, si le marché était jusqu'en 2001 dominé par les contrats collectifs, ceux-ci ne représentent plus en 2009 que 49 % de l'ensemble des contrats de risque des sociétés d'assurance.
Au sein des contrats d'assurance collectifs, il convient de distinguer la couverture dépendance souscrite dans le cadre d'une entreprise de celle faisant l'objet d'une inclusion dans une garantie d'assurance complémentaire santé.
Les contrats de groupe à adhésion obligatoire sont en fait peu nombreux. L'étude précitée dénombre en matière de garantie principale en 2009, 86 600 personnes couvertes par un contrat d'entreprise (contre 744 000 par un contrat complémentaire santé).
Ces garanties collectives, principalement proposées par des institutions de prévoyance, prennent généralement deux formes :
- les couvertures viagères ;
- les couvertures en point dépendance. Les cotisations du salarié donnent lieu à attribution de « points dépendance », à l'instar des points de retraite. Ces points sont transformés en rente viagère mensuelle si l'assuré entre en dépendance. Si le salarié quitte ensuite l'entreprise ou prend sa retraite, il continue à bénéficier de la garantie car les points demeurent inscrits à son compte personnel. Il peut alimenter son compte à titre individuel ou dans le cadre de sa nouvelle entreprise.
En termes de flux, la tendance globale au repli de l'ensemble des contrats collectifs (d'entreprise ou complémentaire santé) se confirme en 2009 puisque leur nombre baisse de 2 % alors que les souscriptions individuelles d'une garantie à titre principal auprès de sociétés d'assurance progressent de 3 %.
(3) Une dualité de gestion, annuelle ou viagère
La gestion annuelle renvoie à un mécanisme similaire à une couverture « par répartition » . Les primes de l'année paient les capitaux constitutifs des prestations à verser (viagèrement) aux personnes entrées en dépendance dans l'année.
Cette technique présente l'avantage de la simplicité de gestion . Il n'est pas nécessaire de tenir une comptabilité tête par tête. Seuls les sinistres devront être gérés tête par tête. Sa gestion est également flexible . Chaque année, le niveau de la prime peut être revu pour maintenir les comptes à l'équilibre.
Cependant, puisque l'assuré n'est couvert contre la survenance de l'événement que pour la période de garantie d'un an, le contenu de la garantie peut en principe être intégralement remis cause chaque année par l'assureur. Quant à l'assuré, il peut décider de ne pas la renouveler.
Ainsi, dans un tel système de gestion, la révision du niveau de la prime peut éventuellement conduire à des augmentations tarifaires lourdes liées au vieillissement du groupe (sauf cas particulier d'un groupe très dynamique dans lequel entrent de nombreux jeunes chaque année). C'est pourquoi les mutuelles constituent généralement deux types de provisions : des provisions pour sinistres, s'agissant des assurés dépendants, mais également des provisions pour risques croissants afin de garantir une évolution tarifaire maitrisée, en cas de dérive du vieillissement du groupe assuré.
En cas de garantie viagère , la société d'assurance s'engage à fournir les prestations à la survenance de la dépendance, quelle que soit la date de survenance postérieure à la signature du contrat, période de carence éventuelle déduite. Elle prend donc en compte, dans sa gestion, l'ensemble des engagements futurs. Elle associe gestion de risque et technique de capitalisation . Chaque assuré paye une prime annuelle « viagèrement » tant qu'il n'est pas dépendant afin de couvrir le risque de tomber en dépendance. Lorsque le risque se réalise, il reçoit alors les prestations et cesse de payer la prime. L'adhésion peut être facultative ou obligatoire.
La gestion viagère offre l'avantage d'être individuelle et mobile . Chaque individu paie la prime correspondant à son risque. La cotisation peut être éventuellement ajustée pour les nouveaux entrants, mais cet ajustement ne dépendra « que » des progrès de la médecine et de l'évolution de la table de mortalité, et sera réalisé très progressivement. De surcroît, chaque individu ayant sa propre provision bien identifiée, le transfert est possible. En revanche, ce caractère individuel conduit à certaines lourdeurs de gestion pour l'assureur.
Si les sociétés d'assurance utilisent la gestion en mode viager, la gestion mutualiste utilise les deux modes de garantie. Parmi les 3,2 millions de personnes couvertes par les organismes relevant du code de la mutualité, 2,5 millions bénéficient d'une garantie incluse dans une complémentaire santé en gestion annuelle du risque . Les 700 000 personnes restantes sont couvertes en gestion viagère, en général sur base individuelle.
d) Un marché concentré mais une offre de produits dispersée
Très concentré quant aux acteurs capables de maîtriser le risque, le marché de l'assurance dépendance apparaît dispersé en termes de produits, tant il existe d'offres difficilement comparables.
Selon la FFSA, vingt-cinq sociétés d'assurance interviennent sur le marché de l'adhésion individuelle . Cependant, quatre d'entre elles représentent 74 % de l'ensemble de la collecte et 81 % des personnes couvertes en 2009. Le marché est donc concentré, en raison de la nature du risque.
En revanche, le nombre de produits disponibles, près d'une cinquantaine, semble particulièrement important. Si la totalité de ces contrats couvrent la dépendance lourde, un grand nombre offre une garantie en cas de dépendance partielle. L'âge maximum de souscription varie entre soixante-neuf ans et quatre-vingt-quatre ans. L'âge moyen réel de souscription est quant à lui de soixante-deux ans.
Les prestations d'assistance associées aux contrats sont extrêmement variables. La sélection médicale reste importante. L'ensemble des contrats prévoient un questionnaire médical et un délai de carence en cas de maladie qui varie généralement entre douze et trente-six mois, selon le type de maladie.
e) Un ralentissement du développement du marché dépendance
Si le marché de l'assurance dépendance existe depuis vingt-cinq ans, son poids demeure encore modeste . La croissance de la couverture par les sociétés d'assurances s'est ralentie, en partie en raison d'un certain « attentisme » en l'absence d'une intervention législative posant les principes d'un financement pérenne de ce risque.
En effet, si l'évolution du nombre de personnes ayant souscrit une assurance dépendance entre 2000 et fin 2009 a crû de 84 %, ce nombre stagne depuis lors. La croissance du nombre de souscriptions d'assurance dépendance se contracte régulièrement depuis 2005 (12 % en 2005, 7 % en 2007, 4 % en 2008, 3 % en 2009). L'année 2009 enregistre le flux le plus faible avec 11 800 nouveaux assurés, soit six fois moins qu'en 2007.
Le marché assurantiel demeure également modeste au regard du montant global des cotisations payées par les assurés à une société d'assurance au titre d'une garantie principale dépendance. Celui-ci s'élevait à environ 403,1 millions d'euros pour l'année 2009. Le rythme de progression annuel des primes ralentit depuis 2005. Après avoir enregistré des taux supérieurs à 10 % avant cette date, leur croissance oscille entre 3 % et 9 %. Au 30 juin 2010, elles atteignent 414,1 millions d'euros, soit une progression de 2 % en un an.
S'agissant des sommes versées aux assurés en 2009, au titre des contrats garantie principale dépendance, sous forme de rentes viagères, de capitaux ou de prestations en nature, leur montant s'élève à près de 128 millions d'euros , soit une progression de 12 % en un an. Le nombre de rentes en cours de service au titre des contrats à adhésion individuelle est évalué à 14 300 pour la même année. Le montant moyen de la rente versée au titre de ces contrats est évalué à 522 euros par mois.
Quant au montant provisionné constitué au titre de l'ensemble des contrats garantie principale dépendance par les assurances, il s'établit à 2,6 milliards d'euros au 31 décembre 2009.
Cotisations, prestations et provisions des contrats de
risque dépendance
des sociétés d'assurance
(en millions d'euros)
Prestations
Cotisations

Source : FFSA
B. PARTANT DE CE CONSTAT, LA MISSION AVAIT PROPOSÉ PLUSIEURS PISTES DE RÉFLEXION
Dans son rapport d'étape, la mission avait formulé quatre séries de réflexions concernant l'Apa à domicile, les établissements d'hébergement, la mise en place d'un pilier assurantiel et la gouvernance du cinquième risque.
1. Un effort plus équitable en direction des bénéficiaires de l'Apa à domicile
Le premier axe consistait à prévoir un effort plus équitable en direction des bénéficiaires de l'Apa à domicile.
a) Améliorer la grille Aggir pour parvenir à un usage uniforme de cet outil
La question préalable portait sur la grille Aggir. Le constat établi par la mission plaidait en effet pour une nette amélioration de ce dispositif : d'une part, la grille Aggir ne prenait pas suffisamment en compte les maladies neurodégénératives ; d'autre part, elle pouvait donner des résultats sensiblement différents selon les professionnels qui l'utilisaient.
La mission avait ainsi suggéré l'élaboration d'une nouvelle grille permettant une évaluation plus objective et prenant mieux en compte les maladies d'Alzheimer ou apparentées , ainsi que la mise en place d'une formation nationale à l'utilisation de cette grille qui constitue son corollaire indispensable.
b) Relever les plafonds d'aide de façon ciblée pour les personnes isolées et les patients atteints d'Alzheimer
Pour la mission, il était également souhaitable de mieux solvabiliser les publics isolés ainsi que les personnes atteintes de maladies neurodégénératives, en permettant un relèvement ciblé des plafonds d'aide accordées à ces populations spécifiques.
Ce type de mesure constituait, par ailleurs, une réponse aux besoins exprimés par les aidants familiaux s'occupant de personnes atteintes d'Alzheimer.
c) Permettre une revalorisation des plans d'aide
Les travaux de la mission soulignaient aussi la nécessité de prévoir des mécanismes d'ajustement des montants des plans d'aide dont le « pouvoir d'achat » s'érode en l'absence de revalorisations régulières.
Sans ignorer le caractère potentiellement inflationniste d'une telle mesure, la mission envisageait une indexation du montant du plan d'aide une fois qu'il a été attribué, a minima sur l'inflation, au mieux sur les salaires .
Une idée force était que la personne aidée se voie garantir, pendant toute la durée de son plan, le maintien du volume horaire d'aide défini initialement.
d) Solliciter les patrimoines les plus élevés
Pour financer ces deux dernières mesures - relèvement ciblé des plafonds et revalorisation des plans d'aide -, ainsi que pour maintenir les volumes de prestations financés par l'Apa, la mission avait suggéré de concevoir un système plus équitable de prise en charge, permettant de demander un effort supplémentaire à ceux de nos concitoyens qui ont la faculté de le fournir , notamment ceux d'entre eux possédant les patrimoines les plus élevés.
La mission avait ainsi proposé un mécanisme de prise de gage sur patrimoine pour l'Apa à domicile : les demandeurs d'Apa auraient le choix, au moment de leur entrée en dépendance, entre opter pour une allocation à taux plein ou pour une allocation diminuée de moitié. Dans le premier cas, le département pourrait effectuer une prise de gage anticipée sur le patrimoine du bénéficiaire pour la fraction de l'actif excédant un certain montant. La prise de gage serait elle-même partielle et ne concernerait qu'une faible part de la succession à venir. Si le bénéficiaire acceptait d'emblée une Apa diminuée de moitié, aucune mesure conservatoire ne serait prise.
S'agissant des seuils, la mission s'était prononcée en faveur d'une prise de gage de 20 000 euros au maximum, ce qui correspond au montant moyen d'Apa versé par personne, sur la fraction du patrimoine dépassant un seuil compris entre 150 000 et 200 000 euros . En fixant le seuil de la franchise à 150 000 euros, 44 % des bénéficiaires de l'Apa étaient potentiellement concernés par la mesure ; à 175 000 euros, 39 % ; et à 200 000 euros, 36 %.
Le gain moyen attendu pour les départements était alors évalué à environ 800 millions d'euros à l'horizon 2012 et à 1,1 milliard d'euros à partir du milieu de la prochaine décennie.
2. Un reste à charge plus maîtrisé et une dépense plus efficace en établissements d'hébergement
Le deuxième axe de réflexion de la mission visait à maîtriser le reste à charge et les dépenses en établissement d'hébergement pour personnes âgées.
a) Etablir une échelle dégressive de versement de l'Apa en établissement et adapter les dépenses fiscales existantes
Une première voie de réforme était apparue nécessaire à la mission : la mise en place d'un meilleur ciblage de l'Apa en institution. En effet, en pratique, la plupart des pensionnaires bénéficient du même montant d'aide quel que soit leur revenu , ce qui n'est pas équitable.
Dans la même perspective, la mission avait estimé souhaitable de rationaliser les dépenses fiscales existantes en faveur des personnes âgées afin d'en améliorer l'efficacité et de mieux prendre en compte les besoins les plus urgents des personnes âgées dépendantes.
b) Transférer des postes de dépenses aujourd'hui à la charge des personnes hébergées sur les sections soins ou la section dépendance
Au-delà, les seules marges d'action consistaient à transférer des postes de dépenses aujourd'hui à la charge des personnes hébergées vers la section soins ou la section dépendance de la tarification en établissement.
|
* Une tarification tripartite L'article 23 de la loi n° 97-60 du 24 janvier 1997 a engagé la réforme de la tarification applicable dans les établissements sociaux et médico-sociaux. Auparavant, les recettes des établissements comprenaient, d'une part, le paiement par les résidents d'un prix de journée d'hébergement, d'autre part, le paiement par l'assurance maladie de différents forfaits soins variant selon le type d'établissement : des forfaits de soins courants, des forfaits de section de cure médicale et des forfaits de soins de longue durée. Une des principales innovations de la réforme engagée en 1997 a reposé sur l'introduction d'une prise en charge spécifique de la dépendance , à côté de l'hébergement et des prestations de soins. Désormais, le budget des établissements médico-sociaux est donc composé de trois sections tarifaires distinctes et étanches : - les prestations relatives à l'hébergement - c'est-à-dire l'ensemble des prestations d'administration générale, d'accueil hôtelier, de restauration, d'entretien et d'animation de la vie sociale de l'établissement qui ne sont pas liées à l'état de dépendance des personnes accueillies ; - les prestations relatives à la dépendance - soit l'ensemble des prestations d'aide et de surveillance nécessaires à l'accomplissement des actes essentiels de la vie, qui ne sont pas liées aux soins que la personne âgée est susceptible de recevoir ; - les prestations de soins - soit les prestations médicales et paramédicales nécessaires à la prise en charge des affectations somatiques et psychiques des personnes résidant dans l'établissement ainsi que les prestations paramédicales correspondant aux soins liées à l'état de dépendance de ces dernières. * La participation de l'assurance maladie Si les frais d'hébergement sont à la charge du résident, ou du conseil général par le biais de l'aide sociale, et si les frais liés à la prise en charge de la dépendance sont acquittés par l'usager, ou, si celui-ci remplit les conditions, par le conseil général par le biais de l'Apa, les prestations de soins sont, elles, supportées par l'assurance maladie .
Source : rapport d'étape Sénat n°
447 (2007-2008)
|
La mission avait évoqué une piste possible, consistant à basculer du tarif hébergement sur le tarif dépendance les dépenses d'animation-service social ainsi qu'une partie accrue des charges de personnel d'entretien. Le tarif dépendance aurait lui-même été allégé du coût des aides soignants qui aurait été intégralement reporté sur le tarif soins . Le coût devait être neutre pour les finances départementales et le reste à charge des familles pouvait être diminué, selon les estimations transmises à la mission en 2008, en moyenne de près de 200 euros par personne.
Le Gouvernement réfléchissait, quant à lui, à une réforme plus ambitieuse prévoyant que les aides au logement et la réduction d'impôt pour frais d'hébergement en Ehpad soient regroupées avec l'Apa versée par les départements dans une nouvelle prestation « d'accueil en Ehpad » qui aurait remplacé les actuels tarifs dépendance et hébergement et aurait été accordée selon une pente dégressive en fonction du revenu. La mission avait conservé des réticences à l'égard de ce schéma qui supposait que l'Etat transfère aux départements une dotation de compensation dont le niveau d'indexation risquait de ne pas être satisfaisant.
Dans tous les cas de figure, le schéma de financement se concluait par le transfert sur le tarif soins de la fraction des charges d'aides soignantes aujourd'hui à la charge des départements, ce qui représentait alors un coût d'environ un milliard d'euros pour l'assurance maladie.
c) Accroître l'efficience de la dépense de soins en établissement
Ce transfert, alors que le déficit de l'assurance maladie était déjà important en 2008, était apparu envisageable, dans la mesure où il existait des marges réelles d'économies à réaliser en établissements dans trois directions :
- la généralisation des forfaits globaux et, au-delà, la mise en place de forfaits uniques couvrant l'ensemble des dépenses de soins produites par les pensionnaires accueillis en Ehpad ;
- la résorption des écarts de coûts entre établissements par la mise en place d'une convergence des tarifs soins ;
- la reconversion de lits de court séjour en lits d'Ehpad ;
- enfin, une amélioration de la gestion de l'Ondam médico-social compte tenu des excédents non consommés de la CNSA.
Il apparaissait, dans tous les cas, nécessaire de progresser dans la voie de l'élaboration de référentiels de coûts d'hébergement . Il était en effet important pour la mission d'éviter que les ressources nouvelles injectées pour alléger ces coûts soient, en pratique, « épongées » par les établissements, sans bénéficier aux personnes âgées et à leurs familles.
d) Réallouer pour partie au secteur médico-social les ressources de CSG correspondant aux excédents à venir de la branche famille
La mission avait, enfin, débattu de la piste ouverte par Xavier Bertrand, alors ministre du travail, des relations sociales et de la solidarité, consistant à redéployer une partie des excédents futurs de la branche Famille vers la dépendance . Ce redéploiement apparaissait doublement légitime en 2008 :
- d'abord parce que si une branche de sécurité sociale ne doit pas être en situation de déficit structurel, rien ne justifie non plus qu'elle soit en excédent structurel ; en ce cas, il faut se poser la question soit de la diminution de la recette, soit de sa réaffectation ;
- ensuite, parce que le soutien aux aidants familiaux d'une personne âgée dépendante peut être considérée comme faisant partie intégrante de la politique familiale.
Cette mesure n'est aujourd'hui plus d'actualité compte tenu de la forte dégradation de la situation financière du régime général de sécurité sociale (cf. infra ).
3. Une articulation à définir entre le socle solidaire et l'étage de financement assurantiel
La mission s'était, par ailleurs, déclarée favorable, en 2008, à la mise en place d'un système de financement mixte du cinquième risque, encourageant la souscription volontaire d'une garantie dépendance mise en oeuvre de manière combinée avec la couverture solidaire, dans le cadre d'un véritable « partenariat public-privé ».
Outre la nécessité de renforcer au préalable l'information du public sur les enjeux de la dépendance et l'offre de produits, elle avait formulé deux propositions essentielles :
- le réaménagement de certains dispositifs existants d'épargne ;
- le développement des contrats de prévoyance .
• En ce qui concerne la réorientation de certains dispositifs existants, la mission avait concentré son attention sur l'assurance sur la vie, le plan d'épargne retraite populaire (Perp) et le prêt viager hypothécaire.
Le rapport d'étape proposait ainsi de réorienter une partie de l'encours de l'assurance sur la vie vers la couverture du risque dépendance sans coût fiscal pour l'assuré. La mission avait précisé que « deux modalités pourraient être envisagées : d'une part, la possibilité de modifier le contrat pour y inclure une sortie en rente en cas de dépendance ; d'autre part, la possibilité d'utiliser tout ou partie des sommes inscrites sur le contrat afin de payer une prime permettant de souscrire à un contrat de prévoyance dépendance, les primes exigées étant d'autant plus élevées que la souscription est tardive ».
La mission s'était également interrogée sur la possibilité de prévoir l'exonération d'imposition des produits d'assurance sur la vie en cas de dénouement pour raisons de dépendance, à l'instar du cas d'invalidité prévu à l'article 125-0-A du code général des impôts.
Par ailleurs, le rapport d'étape préconisait d'adosser un contrat de risque à un Perp en prévoyant la déductibilité fiscale des cotisations dépendance dans les mêmes conditions et limites que celles versées sur le Perp.
La mission s'était également déclarée favorable à la création d'un environnement plus propice au développement du prêt viager hypothécaire .
• S'agissant du développement des contrats de prévoyance , la mission avait plaidé pour un renforcement de l'information des assurés pour améliorer la lisibilité des contrats ainsi que pour la mise en place d'une définition commune de la notion de dépendance. Elle avait également souhaité que soit assuré le plus large accès à ces contrats tout en appelant de ses voeux une aide publique en faveur des personnes les plus modestes.
Elle avait fait état des débats sur la mise en place d'une table réglementaire d'incidence et de maintien en dépendance ainsi que sur la possibilité de transférer les droits d'une couverture dépendance vers une autre entreprise ou vers un autre assureur, selon le cas.
• De façon plus globale, elle avait enfin appelé de ses voeux la mise en oeuvre d'un véritable partenariat public-privé, impliquant notamment l'élaboration de définitions communes de la dépendance, non seulement entre assureurs mais aussi entre assureurs privés et évaluateurs publics, ainsi que l'élaboration d'un processus de reconnaissance conjoint de l'état de dépendance, afin d'assurer un déclenchement commun des prestations.
4. Une gouvernance à renforcer et à simplifier
La refonte du système de prise en charge de la dépendance impliquait également de revoir les règles de gouvernance.
A cet égard, la mission s'était prononcée en faveur de trois orientations principales :
- les champs de compétences des différents acteurs devaient être clarifiés suivant une logique de responsabilisation ;
- les conseils généraux devaient être confortés dans leur rôle de chef de file dans le domaine de la politique menée en direction des personnes âgées ;
- les modalités de financement devaient être réajustées afin d'affirmer le principe de parité de financement de l'Apa entre l'Etat et les conseils généraux et de réviser les règles actuelles de péréquation interdépartementale.
a) Clarifier les champs de compétences des différents acteurs
La mission avait tout d'abord proposé de renforcer les compétences de la CNSA , qui avait fait la preuve de son efficacité et de la pertinence du schéma institué en 2004. Ses missions auraient pu s'organiser autour de deux axes : la gestion de l'Ondam médico-social et le développement de son rôle d'animation technique.
Cette démarche impliquait également de revoir son mode de fonctionnement d'une part, en créant un conseil d'orientation dans lequel seraient représentés l'Etat et les départements, d'autre part, en instaurant un comité scientifique pour associer les assureurs aux réflexions sur la gestion du risque dépendance.
En contrepartie de l'extension des fonctions confiées à la CNSA, la mission avait jugé nécessaire de redéfinir les tâches dévolues à l'administration de l'Etat afin d'éviter tout doublon avec la caisse. Ceci supposait notamment de réviser l'organisation de certaines directions d'administration centrale et de revoir leur articulation avec la CNSA, dont elles devaient continuer à assurer la tutelle.
Cette nouvelle articulation entre la CNSA et l'administration d'Etat nécessitait, en parallèle, un renforcement des pouvoirs de contrôle du Parlement . Celui-ci devait pouvoir se prononcer, lors de l'examen du projet de loi de financement de la sécurité sociale, sur un tableau d'équilibre pour le risque « perte d'autonomie ».
b) Eriger les départements en véritables responsables de la politique médico-sociale
La mission avait ensuite souhaité conforter la place des départements afin de les rendre véritablement responsables de la politique médico-sociale.
Pour la mission, les conseils généraux devaient devenir les interlocuteurs privilégiés des agences régionales de santé (ARS) dans le domaine médico-social, ce qui passait notamment par l'élaboration conjointe des programmes interdépartementaux d'accompagnement des handicaps et de la perte d'autonomie (Priac) au travers d'une structure de concertation.
La possibilité d'accorder aux départements la compétence de tarification et de gestion des crédits d'assurance maladie des établissements de leur ressort constituait, aux yeux de la mission, une autre piste à explorer. Une telle démarche présentait l'avantage d'une part, de placer le processus tarifaire sous une autorité unique, d'autre part, d'agir plus efficacement sur le reste à charge en Ehpad.
c) Réajuster, entre l'Etat et les départements, les modalités de financement de la prise en charge des personnes âgées dépendantes
Les orientations qui précèdent, en confortant la place des départements dans le dispositif de prise en charge des personnes âgées dépendantes, avaient conduit tout naturellement la mission à examiner les conséquences de cette réforme pour les finances départementales.
Constatant la dégradation des termes du rapport entre la part apportée par l'Etat (CNSA) et celle fournie par les départements pour couvrir le coût de l'Apa (respectivement un tiers et deux tiers), celle-ci s'était tout d'abord prononcée en faveur d'une parité de financement de l'allocation pour l'avenir .
La mission avait considéré que le partage de la charge d'Apa entre les départements et l'Etat sur une stricte base égalitaire (50/50), objectif réclamé par les responsables de terrain mais jamais inscrit dans la loi (cf. encadré), se justifiait doublement :
- il reflétait l'architecture même de la prise en charge de la dépendance qui combine, en les mixant, une gestion décentralisée prise en charge par les départements et une gestion nationale assurée par la CNSA et l'Etat ;
- il était le seul à même de permettre la mise en place d'une péréquation efficace entre les collectivités départementales, dont les profils démographiques et les capacités financières peuvent fortement diverger.
|
Ainsi que l'a rappelé la ministre au cours de son audition 1 , le partage de la charge d'Apa entre les départements et l'Etat sur une stricte base égalitaire (50/50) ne résulte d'aucune disposition législative . Ce principe a néanmoins été vivement débattu en séance publique lors de l'examen par le Sénat de la loi n° 2001-647 du 20 juillet 2001 relative à la prise en charge de la perte d'autonomie des personnes âgées et à l'allocation personnalisée d'autonomie. Le projet initial du Gouvernement reposait sur le schéma de financement suivant : deux tiers de la charge pour les départements, un tiers pour l'Etat. En première lecture, le Sénat a cependant adopté un amendement du rapporteur pour avis de la commission des finances, Michel Mercier, précisant que la contribution des départements et celle de l'Etat devaient être strictement égales . Cette disposition a finalement été supprimée en deuxième lecture par l'Assemblée nationale.
1
Audition de Roselyne Bachelot-Narquin,
ministre des solidarités
|
Afin de mieux compenser ces disparités financières et de réduire la charge nette supportée par certains départements relativement défavorisés, la mission avait ensuite jugé nécessaire d'apporter trois correctifs au dispositif actuel de péréquation :
- la suppression de la référence au nombre de bénéficiaires du RMI , dont on voit mal en quoi il influe sur les dépenses départementales de dépendance ;
- la mise en place d'un critère de revenu par habitant , notamment car ce critère est directement corrélé à celui de ticket modérateur et est ainsi susceptible de donner une image plus fidèle des charges réellement supportées par les départements ;
- la substitution à la notion de « potentiel fiscal » de celle de « potentiel financier » , qui prend en compte dans les ressources des collectivités territoriales les dotations versées par l'Etat, ce qui donne une vision plus exacte des ressources stables des départements.
II. LES AVANCÉES INTERVENUES DEPUIS 2008 VONT, POUR UNE LARGE PART, DANS LE SENS DES PROPOSITIONS DE LA MISSION
A. DANS L'ATTENTE D'UNE RÉFORME PLUS GLOBALE, PLUSIEURS DISPOSITIONS RELATIVES À LA PRISE EN CHARGE DES PERSONNES ÂGÉES DÉPENDANTES ONT ÉTÉ ADOPTÉES
Malgré le report de la réforme annoncée de la prise en charge de la dépendance, il convient de rappeler les avancées réalisées depuis la parution des conclusions de la mission commune d'information, grâce notamment à certaines dispositions de la loi n° 2009-879 portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires (HPST) du 21 juillet 2009 et aux dernières lois de financement de la sécurité sociale.
Ces principales mesures sont au nombre de quatre :
- la poursuite de l'effort consacré à la prise en charge de la dépendance grâce d'une part, à des taux d'évolution de l'Ondam médico-social qui restent élevés, d'autre part, à la poursuite des plans « Solidarité-Grand Age » et Alzheimer ;
- la réforme de la tarification des Ehpad introduite par la loi de financement de la sécurité sociale pour 2009 ;
- le bouleversement de la gouvernance du secteur médico-social dans le cadre de la loi HPST ;
- les avancées en matière de professionnalisation des personnels intervenant auprès des personnes âgées dépendantes.
1. La poursuite de l'effort consacré à la prise en charge de la dépendance
a) La progression de l'Ondam médico-social
L'évolution des crédits consacrés ces dernières années à la prise en charge des personnes âgées témoigne de la poursuite d'un engagement soutenu de la part des pouvoirs publics en ce domaine.
Ainsi, l'Ondam médico-social - personnes âgées a crû de 8,3 % en 2009 et de 10,9 % en 2010 . Il connaîtra une progression plus modérée en 2011 (4,4 %) , du fait notamment de l'utilisation d'une nouvelle méthode de construction de l'Ondam, ne prenant en compte que les places qui s'ouvriront effectivement au cours de l'exercice considéré (cf. encadré ci-après).
A travers le plan de relance de l'économie annoncé à l'automne 2008, le secteur a également bénéficié de financements supplémentaires destinés à améliorer la prise en charge dans les structures d'accueil et à accélérer la création de nouvelles places. Ainsi 5 050 places supplémentaires en Ehpad devraient être créées entre 2010 et 2012 pour un coût de 48 millions d'euros. Ces crédits supplémentaires devraient permettre de poursuivre le déploiement des plans « Solidarité-Grand Age » et Alzheimer.
|
Les crédits médico-sociaux sont retracés chaque année par l'objectif global de dépense (OGD) composé de : - l' Ondam médico-social (sous-objectifs « contribution de l'assurance maladie aux dépenses en établissements et services pour personnes âgées » et « contribution de l'assurance maladie aux dépenses en établissements et services pour personnes handicapées ») ; - la contribution propre de la CNSA . Au cours des dernières années, les crédits médico-sociaux ont régulièrement fait l'objet d'une sous-consommation, liée largement à un mode de construction budgétaire fondé sur la valorisation théorique de la cible de développement assignée au secteur médico-social, sans prise en compte des capacités effectives de réalisation des acteurs de terrain. Afin de modifier cette situation pour mettre en oeuvre un objectif de budgétisation assis sur la réalisation réelle des projets et la consommation financière qui s'y rattache, deux mesures ont été prises lors de la construction de l'OGD 2010 : - une réfaction de la base de l'OGD pour une cohérence plus forte entre le volume des engagements effectifs et la prévision de réalisation qui s'y rattache ; - la notification d'enveloppes anticipées d'un volume important et avec une visibilité pluriannuelle plus grande. La construction de l'OGD 2011 marque une nouvelle étape dans ce changement de mode de gestion : les objectifs sont désormais bâtis à partir de l'estimation des seuls crédits nécessaires aux besoins de financement effectifs de l'année (places nouvelles s'ouvrant réellement en 2011). Cette logique aboutit à distinguer l'évolution des « crédits de paiement » prévus par l'OGD de l'année, correspondant aux seuls besoins de financement des places en service au cours de cette année, déterminés en fonction de leur rythme d'ouverture, de celle des « autorisations d'engagement » constituées par les enveloppes anticipées à la disposition des ARS pour autoriser des places nouvelles, déterminées en fonction des objectifs annuels des plans gouvernementaux. En conséquence, le suivi de la progression des moyens du secteur médico-social doit désormais s'appréhender à la fois au travers des volumes d'enveloppes anticipées représentatives de la montée en charge des plans gouvernementaux et au travers de l'OGD traduisant leur rythme effectif de mise en service sur le terrain. |
*
|
Déplorant la sous-consommation des
crédits médico-sociaux,
|
b) La poursuite des plans « Solidarité-Grand Age » et Alzheimer
Le plan « Solidarité-Grand Age »
La poursuite du plan « Solidarité-Grand Age » (PSGA), présenté le 27 juin 2006 par le ministre délégué à la sécurité sociale, aux personnes âgées, aux personnes handicapées et à la famille, a, quant à elle, permis la création de places supplémentaires et un renforcement de la médicalisation des établissements d'accueil.
- Les créations de places
Concernant les établissements , outre les moyens importants alloués par la réforme de la tarification afin d'améliorer leur médicalisation, le PSGA affiche pour ambition de créer chaque année, entre 2007 et 2012, 5 000 places supplémentaires en Ehpad, soit un objectif global de 25 000 places sur la durée du plan .
En raison des besoins importants que retracent les programmes interdépartementaux d'accompagnement des handicaps et de la perte d'autonomie (Priac), la tranche 2008 de création de places d'Ehpad a été portée à 7 500 places et la tranche 2009 à 12 500 places à la faveur du plan de relance de l'économie, soit 7 500 places au titre de la tranche annuelle du PSGA et 5 000 places au titre du plan de relance, ce qui représente un triplement du rythme initial du précédent plan « Vieillissement et solidarités » et devrait permettre notamment de mieux prendre en compte les besoins qui résultent de la maladie d'Alzheimer.
S'agissant des services de soins infirmiers à domicile (Ssiad), le PSGA prévoit de renforcer sensiblement le rythme de leur création : il est donc prévu la création annuelle de 6 000 places de Ssiad pour disposer, en 2025, de 232 000 places installées selon un maillage territorial équilibré et tarifées en fonction des besoins et de la charge en soins requis des patients.
Pour garantir le libre choix du domicile en développant l'accompagnement des aidants et des formules de répit, le PSGA prévoit de créer, chaque année, 3 250 places d'accueil de jour et d'hébergement temporaire.
|
Créations de places prévues dans le Plan « Solidarité-Grand Age » (2007-2012) |
|||||||
|
Type d'équipement |
2007 |
2008 |
2009 |
2010 |
2011 |
2012 |
Total des places |
|
Places de services de soins infirmiers à domicile |
6 000 |
6 000 |
6 000 |
6 000 |
6 000 |
6 000 |
36 000 |
|
Places d'hébergement temporaire |
1 125 |
1 125 |
1 125 |
1 125 |
1 125 |
1 125 |
19 500 |
|
Places d'accueil de jour |
2 125 |
2 125 |
2 125 |
2 125 |
2 125 |
2 125 |
|
|
Places en établissements |
5 000 |
7 500 |
12 500 |
7 500 |
5 000 |
5 000 |
42 500* |
|
Total |
14 250 |
16 750 |
21 750 |
16 750 |
14 250 |
14 250 |
98 000 |
|
* Ce chiffre ne tient pas compte des créations de places supplémentaires prévues par le plan de relance de l'économie. |
|||||||
|
Source : secrétariat d'Etat à la solidarité |
|||||||
- Le processus de médicalisation des établissements
Depuis 1997, l'objectif d'amélioration de l'encadrement, du suivi et de la qualité de vie des personnes âgées qui résident en établissements repose sur la signature de conventions tripartites entre le département, l'Etat et l'établissement concerné . Ces conventions établissent les objectifs de qualité à atteindre en contrepartie desquels l'Etat et les départements s'engagent à augmenter les moyens alloués.
Le processus de médicalisation de seconde génération lancé en 2007 (« pathossification ») est fondé sur une évaluation des besoins de soins des résidents, effectuée par les médecins coordonnateurs des établissements et validée par les médecins conseils de l'assurance maladie. La loi de financement de la sécurité sociale pour 2011 prévoit, en cohérence avec les dispositions de la loi HPST, que la validation soit désormais effectuée par des médecins des ARS.
L'attribution des crédits au titre de la médicalisation, dans le cadre du nouveau mode de tarification au GMPS (groupe iso-ressources moyen pondéré) requiert ensuite la signature ou le renouvellement des conventions tripartites.
Selon les dernières données transmises par le ministère des solidarités et de la cohésion sociale, le processus initial de conventionnement est aujourd'hui quasiment achevé puisque 99,6 % des places en Ehpad (561 893 places) ont fait l'objet d'une convention tripartite entre l'établissement, le président du conseil général et l'autorité de l'Etat compétente.
Depuis le début du processus, les conventions tripartites ont ainsi permis la création de 42 302 emplois (équivalent temps plein) de personnels soignants (aides soignants, aides médico-psychologiques et infirmiers diplômés d'Etat).
En revanche, le nouveau processus de médicalisation fondé sur l'outil de tarification « Pathos » est lent à se diffuser puisqu'à la fin de l'année 2009, seules 45 % des places en établissement étaient concernées.
• Le plan Alzheimer
Le plan Alzheimer 2008-2012, présenté à Nice le 1 er février 2008, comporte trois axes - améliorer la qualité de vie des malades et des aidants, connaître pour agir, se mobiliser pour un enjeu de société -, onze objectifs et quarante-quatre mesures. Plusieurs mesures concernent le champ médico-social et ont été mises en oeuvre depuis la publication du rapport d'étape de la mission.
- Développer et diversifier des formules de répit
Les pouvoirs publics ont déjà développé une offre de structures de répit (accueil de jour et hébergement temporaire) qui bénéficie aujourd'hui d'une attention soutenue. Un état des lieux des dispositifs existants a mis en évidence les difficultés de fonctionnement des accueils de jour et il a été décidé de faire évoluer ce dispositif.
Les nouvelles modalités de fonctionnement des accueils de jour ont été précisées dans une circulaire du 25 février 2010, qui fixe notamment une capacité minimale (six places pour les accueils de jour adossés à un Ehpad et dix places pour un accueil de jour autonome) et prévoit la majoration du forfait transport de 30 %, l'obligation de mise en oeuvre d'un dispositif de transport adapté ou, à défaut, une atténuation du forfait journalier pour les familles qui assurent elles-mêmes le transport de leur malade et un financement pérenne des structures conditionné à la réponse à une enquête d'activité.
Au-delà de la création de places dans le cadre de ces deux types de dispositifs, le plan Alzheimer prévoit une expérimentation et une évaluation de plates-formes de répit et d'accompagnement pour les aidants familiaux et les malades, visant à offrir sur un même territoire une palette de formules (accueil de jour, répit à domicile, ateliers de réhabilitation, rencontres d'aidants, groupes de parole, sorties accompagnées...) afin de déterminer ce qui est le plus profitable à la fois pour l'aidant et la personne malade.
A la suite d'un appel à projets, onze sites ont été retenus sur une centaine de candidatures, pour expérimenter cette nouvelle formule.
Un deuxième appel à projets a été lancé le 15 février 2010 pour accompagner, évaluer et modéliser des formules de répit encore très peu développées sur le territoire. Dix-huit candidats ont été retenus.
Enfin, une convention relative au soutien psychologique des aidants a été signée le 22 juin 2010 entre l'association France Alzheimer et la CNSA.
En 2011, un guide pour la création de centres d'accueil de jour et l'ouverture de places de répit sera élaboré, pour lever certains freins aux initiatives, en partenariat avec les associations et fondations. La rédaction de ce guide sera réalisée après l'évaluation actuellement en cours des plates-formes de répit et d'accompagnement.
Un financement de 8 millions d'euros est prévu en 2011 par redéploiement du financement de places d'accueil de jour et d'hébergement temporaire afin de créer soixante-quinze plates-formes de répit et d'accompagnement.
- Consolider les droits à la formation des aidants
Afin de leur apporter les connaissances nécessaires à la compréhension des difficultés des malades, au maintien de la relation sociale et affective et à l'adaptation de l'environnement, le plan Alzheimer prévoit deux jours de formation par an pour chaque aidant familial afin d'aider les familles à construire un projet de vie avec la personne devenue malade. Ces formations doivent porter notamment sur la relation d'aide, les techniques de prise en charge, la communication non verbale et la gestion du stress.
Le référentiel de formation ainsi que la détermination des modalités d'organisation, les objectifs et résultats attendus des organismes en charge de cette formation ont été élaborés par la direction générale de la cohésion sociale (DGCS) dans le cadre d'un groupe de travail pluridisciplinaire associant France Alzheimer, la fondation Médéric Alzheimer, la société française de gériatrie et de gérontologie, la caisse centrale de la mutualité sociale agricole (CCMSA) ainsi que des personnes qualifiées et reconnues dans la réalisation d'actions de formations pour les aidants (AP-HP).
Une convention nationale relative à la formation des aidants entre la CNSA et France Alzheimer a été signée le 24 novembre 2009. La formation a démarré à la fin du deuxième semestre 2009. D'ores et déjà, un millier d'aidants a bénéficié de cette formation .
*
|
La mission avait souligné l'importance du
soutien
|
- Créer des maisons pour l'autonomie et l'intégration des malades d'Alzheimer (Maia)
Afin de favoriser « l'intégration » des différents dispositifs d'accompagnement des personnes atteintes de la maladie d'Alzheimer et de leurs familles, le plan Alzheimer 2008-2012 prévoit la création de « maisons pour l'autonomie et l'intégration des malades d'Alzheimer (Maia) » fédérant le réseau des acteurs de proximité et coordonnant leurs actions autour du malade . A la suite d'un appel à candidatures, dix-sept projets ont été retenus. Cent quarante autres sont associés à l'expérimentation via un groupe de volontaires sous la conduite de l'équipe projet nationale (EPN). Les premières expérimentations de ces Maia ont débuté en 2009 et se prolongeront en 2011, avant leur labellisation définitive.
Au 1 er juin 2010, 652 personnes atteintes de la maladie d'Alzheimer ont été prises en gestion de cas dans le cadre de l'expérimentation. L'année 2011 sera celle d'une généralisation progressive du dispositif grâce à la création de trente-cinq Maia supplémentaires qui s'ajouteront aux dix-sept sites fonctionnant déjà dans le cadre de l'expérimentation.
Par ailleurs, la loi de financement de la sécurité sociale pour 2011 a donné une base légale aux Maia tout en prévoyant les conditions de leur financement par la CNSA.
- Mettre en place des coordonnateurs/gestionnaires de cas au sein des Maia
Pour les cas complexes, le plan prévoit que les Maia disposeront de professionnels aguerris « coordonnateurs » ou « gestionnaires de cas » qui seront les interlocuteurs uniques, responsables du suivi sur le long terme de la coordination des différents intervenants.
A l'issue du plan, il est prévu la création de mille postes de gestionnaires de cas qui seront ensuite chargés d'élaborer des plans de services personnalisés et d'organiser la prise en charge multidisciplinaire adaptée à chaque patient. Le gestionnaire de cas sera le correspondant unique du médecin traitant et le porte-parole de la personne malade et de son entourage.
Actuellement, cinquante-trois personnes suivent une formation de gestionnaires de cas à l'université Paris V René Descartes. L'objectif pour la fin 2010 est de former soixante-dix personnes à la gestion de cas dans cette université. En lien avec le ministère de l'Enseignement supérieur et de la recherche et certaines universités, la formation à la gestion de cas est proposée depuis la rentrée 2010 dans d'autres universités.
- Faire intervenir des personnels spécialisés au domicile
Afin d'améliorer la prise en compte de la dépendance psychique et de développer les activités de réhabilitation des capacités motrices et cognitives du malade, l'une des mesures du plan prévoit un renforcement à domicile de l'offre de services de soins adaptés .
Ces interventions à domicile pour délivrer une prestation d'accompagnement des malades et de stimulation de leurs capacités restantes seront rendues possibles par la création d'équipes spécialisées composées d'assistants de soins en gérontologie et d'un psychomotricien ou d'un ergothérapeute dans le cadre des Ssiad, des services polyvalents d'aides et de soins à domicile (Spasad) ou dans le cadre d'un groupement de coopération sociale et médico-sociale (GCSMS).
Quarante équipes spécialisées réparties sur l'ensemble du territoire ont été sélectionnées en 2009, en guise de préfiguration des conditions de leur généralisation d'ici 2012. Les expérimentations ont débuté le 1 er septembre 2009.
Une évaluation des expérimentations des équipes spécialisées Alzheimer assurant une prestation de soins d'accompagnement et de réhabilitation a été réalisée de janvier à juin 2010. Actuellement, plus de 1 200 personnes sont prises en charge à domicile par ces quarante équipes spécialisées. Une étude d'impact des soins réalisés par les équipes spécialisées est en cours.
En 2010, des crédits ont été dégagés (25 millions d'euros) pour financer le fonctionnement de 166 équipes spécialisées, à hauteur de 150 000 euros par équipe. Il est prévu de financer une tranche équivalente de 166 équipes spécialisées en 2011 et 2012, pour disposer de 500 équipes fin 2012 à échéance du plan.
- Créer ou identifier dans les Ehpad des unités pour les malades souffrant de troubles comportementaux
Pour faire face à l'insuffisante capacité d'adaptation des Ehpad à des prises en charge différenciées et évolutives en fonction de la gravité de l'état des malades, il est apparu nécessaire d'adapter les modalités d'organisation des établissements aux besoins spécifiques des personnes atteintes de la maladie d'Alzheimer, seul moyen d'éviter les hospitalisations répétées et indues.
Le plan a prévu de créer, pour les patients souffrant fréquemment de troubles psycho-comportementaux et en fonction du niveau de ces troubles, deux types d'unités spécifiques :
- des pôles d'activités et de soins adaptés (Pasa) , proposant, pendant la journée, aux résidents ayant des troubles du comportement modérés, des activités sociales et thérapeutiques au sein d'un espace de vie spécialement aménagé et bénéficiant d'un environnement rassurant et permettant la déambulation ;
- des unités d'hébergement renforcées (UHR) pour les résidents ayant des troubles sévères du comportement, sous forme de petites unités accueillant nuit et jour douze à quatorze personnes, qui soient à la fois lieu d'hébergement et lieu d'activités.
Ces unités seront animées par des professionnels spécifiquement formés :
- des assistants de soins en gérontologie ;
- un psychomotricien ou un ergothérapeute.
A ce jour, plus de 532 dossiers de Pasa et 238 dossiers d'UHR sont parvenus aux ARS ; 53 dossiers de Pasa et 9 dossiers d'UHR sont en attente d'une visite sur site pour leur éventuelle labellisation.
Deux circulaires interministérielles du 7 janvier et 31 mai 2010 ont, par ailleurs, précisé :
- les modalités de financement de ces nouvelles structures ;
- la planification des besoins régionaux en Pasa et UHR en fonction du nombre de malades déclarés en ALD pour rééquilibrer les programmations sur les territoires ;
- les critères d'admissibilité en Pasa et en UHR (élaborés par un groupe d'experts et de professionnels) ;
- les étapes de la labellisation.
Les financements 2010 sont reconduits en 2011 et 2012 : pour chacune des trois années, 38 millions d'euros sont prévus pour permettre le développement de 8 333 places de Pasa par an, conformément aux objectifs du plan de création de 25 000 places d'ici fin 2012. En outre, 35 millions d'euros sont consacrés au développement des UHR et permettent le financement de la totalité de la cible à atteindre pour le secteur médico-social, soit 1 670 places sur un total de 5 000 fin 2012, les 3 350 places restantes relevant du champ sanitaire et des unités de soins de longue durée redéfinies.
En 2011 sera mise en place une action-recherche sous la forme d'un programme pour développer des réponses diversifiées et adaptées à l'accompagnement des personnes âgées atteintes de détérioration intellectuelle, s'inscrivant soit dans le cadre d'établissements existants, soit dans celui d'établissements à construire. France Alzheimer sera associée à cette démarche.
*
|
Saluant la démarche volontariste des
pouvoirs publics, la mission s'était néanmoins interrogée
sur les masses financières que ces plans mobilisent
Comme la mission l'avait pressenti, les dernières données disponibles montrent que les objectifs fixés en matière de création de places et de taux de conventionnement sont encore loin d'être atteints (cf. infra). |
2. La réforme de la tarification des Ehpad dans le cadre de la loi de financement de la sécurité sociale pour 2009
La loi de financement de la sécurité sociale pour 2009 a, quant à elle, permis d'importantes avancées en matière de tarification des établissements sociaux et médico-sociaux.
a) La tarification à la ressource
L'article 63 de la loi de financement de la sécurité sociale pour 2009 a institué une tarification à la ressource, proche dans son esprit de la tarification à l'activité (T2A) mise en oeuvre dans le secteur sanitaire.
L'article L. 314-2 du code de l'action sociale et des familles prévoit que les Ehpad sont financés par trois ressources distinctes :
- un forfait global relatif aux soins ;
- un forfait global relatif à la dépendance ;
- des tarifs journaliers afférents aux prestations relatives à l'hébergement.
Les périmètres des dépenses destinées à être couvertes par ces forfaits et tarifs sont distincts. La loi de financement de la sécurité sociale pour 2010 en a conforté l'étanchéité s'agissant des forfaits soins et dépendance, d'une part, du forfait hébergement, d'autre part.
La tarification à la ressource devait entrer en vigueur le 1 er janvier 2010, mais les dispositions réglementaires permettant de la mettre en oeuvre n'ont toujours pas été prises , ce que n'ont pas manqué de rappeler les représentants des offreurs d'hébergement en institution auditionnés par la mission. Après le rejet d'une première version par les fédérations d'établissements, le projet de décret a été profondément remanié par la section sociale du Conseil d'Etat, qui l'a approuvé le 8 décembre dernier. Ce projet fait désormais l'objet d'un dernier examen par le Gouvernement .
• Le forfait global relatif aux soins
Le projet de décret prévoit que le forfait global relatif aux soins , qui sera arrêté annuellement par le directeur général de l'ARS, correspond à la somme du forfait relatif aux soins et des charges additionnelles suivantes :
- les frais de transport ;
- le financement des frais financiers ;
- les forfaits spécifiques à certaines activités de soins ;
- les missions d'intérêt général.
Le forfait relatif aux soins est calculé selon une équation tarifaire qui prend en compte à la fois le niveau de besoins en soins requis des résidents évalué par l'outil « Pathos », le niveau de dépendance moyen des résidents de l'établissement évalué par la grille Aggir, la capacité permanente de l'établissement et la valeur du point fixée par arrêté ministériel.
Dans sa dernière version issue du Conseil d'Etat , le projet de décret précise que le forfait relatif aux soins est intégral ou partiel , selon ce que stipule la convention pluriannuelle ou le contrat pluriannuel d'objectifs et de moyens de l'établissement.
Le forfait relatif aux soins dit « intégral » est destiné à couvrir les charges suivantes :
- les charges relatives aux prestations de services à caractère médical ;
- les charges relatives à l'emploi du personnel médical et d'auxiliaires médicaux assurant les soins, à l'exception des diététiciens ;
- concurremment avec les produits du forfait global relatif à la dépendance, les charges de personnel afférentes aux aides soignants et aux aides médico-psychologiques diplômés ou en cours de formation ;
- l'amortissement et la dépréciation du matériel médical dont la liste est fixée par arrêté ministériel ;
- les médicaments ;
- les rémunérations ou honoraires versés au médecin coordonnateur, aux infirmiers libéraux et, le cas échéant, au pharmacien référent ;
- les rémunérations ou honoraires versés aux médecins spécialistes en médecine générale et en gériatrie et aux auxiliaires médicaux libéraux exerçant dans l'établissement, ainsi que les examens de biologie et de radiologique dont les caractéristiques sont fixées par arrêté ministériel.
Le forfait relatif aux soins dit « partiel » peut, quant à lui, être employé pour couvrir les charges susmentionnées, excepté le dernier ensemble.
D'après les informations transmises par le ministère des solidarités et de la cohésion sociale à votre rapporteur, la généralisation du tarif intégral n'a finalement pas été retenue car elle nécessiterait de pouvoir s'appuyer sur des données précises et complètes, qui font encore défaut, sur le montant de l'Ondam à transférer entre l'enveloppe soins de ville et celle du médico-social en contrepartie de l'intégration des honoraires des généralistes et des prestations de biologie et de radiologie dans les forfaits des établissements. Ayant également souligné la difficulté à opérer des transferts de l'enveloppe soins de ville vers le médico-social, certaines fédérations d'établissements ont accueilli le caractère optionnel du forfait intégral comme « une mesure de sagesse ».
Le forfait global relatif à la dépendance
A la différence du forfait global relatif aux soins, associant à un calcul de points par établissement une valeur de point déterminée pour l'ensemble du territoire, la tarification de la dépendance reste, au moins dans un premier temps, calculée pour couvrir les charges de la dépendance de l'établissement sur un périmètre strictement identique à celui financé jusqu'alors par les conseils généraux.
L'équation tarifaire est la suivante :
Forfait global dépendance = Gir x valeur du point dépendance de l'établissement x capacité , la valeur du point dépendance de l'établissement étant calculée au regard de l'ensemble des charges nettes dépendance de l'année précédente.
Le projet de décret pose les bases d'une possible convergence départementale sur la tarification de la dépendance en autorisant le président du conseil général à déterminer une valeur cible du point dépendance pour le département (« point GMP départemental »).
Lorsque la valeur du point GMP de l'établissement est différente de la valeur du point GMP départemental, la convention pluriannuelle ou le contrat d'objectifs et de moyens doit prévoir les modalités de la résorption progressive de cet écart, dont le président du conseil général tient compte lors de la fixation annuelle de la valeur du point pour l'établissement. A défaut de la détermination de ces modalités, le président du conseil général est tenu, pour les établissements dont le point GMP de l'année précédente était inférieur au point GMP départemental, soit à retenir une évolution du point GMP de l'établissement au moins égale à l'objectif annuel d'évolution des dépenses délibéré par le conseil général, soit à fixer une valeur de ce point au moins égale à celle de l'année précédente.
La tarification de l'hébergement
Le mode de détermination du tarif journalier afférent à l'hébergement repose sur le calcul d'un prix de revient excluant la reprise des résultats en majoration ou en minoration des tarifs.
Les tarifs arrêtés annuellement par les présidents de conseils généraux pour les établissements habilités à l'aide sociale seront opposables au seul flux des nouveaux entrants. Le projet de décret prévoit que le tarif journalier hébergement sera égal à l'ensemble des charges nettes de l'hébergement desquelles seront déduites les sommes des prix de journée acquittés par les résidents en place, ce reste à couvrir étant ensuite divisé par le nombre prévisionnel de journées .
Le tarif d'entrée des résidents continue ensuite de leur être applicable pendant toute la durée de leur séjour avec une revalorisation annuelle dans la limite d'un taux fixé par le ministre de l'économie et des finances.
*
La réforme des modalités de tarification des Ehpad doit entrer en application au fur et à mesure que les établissements renouvelleront leur convention pluriannuelle prévue à l'article L. 313-12-1 du code de l'action sociale et des familles.
Dans l'attente de ce renouvellement, les forfaits globaux soins et dépendance seront égaux aux dotations globales soins et dépendance de l'exercice précédent actualisés, pour la dépendance, par le président du conseil général, et pour le soin, par l'arrêté ministériel fixant les valeurs de points.
|
Le secteur de l'hébergement des personnes âgées est caractérisé par une grande hétérogénéité des ressources d'assurance maladie mises à sa disposition pour couvrir le coût des forfaits soins. Les lois de financement de la sécurité sociale pour 2008 et 2009 ont mis en place un dispositif de réduction de ces inégalités consistant à plafonner et réduire progressivement - sur une période de sept ans - les dépenses des établissements disposant historiquement de moyens nettement supérieurs à ceux dont bénéficient les autres établissements accueillant des publics comparables. Pour l'année 2009, les établissements concernés par le processus de convergence tarifaire représentent 8,5 % de l'ensemble des Ehpad, soit 583 établissements sur un total de 6 850, répartis comme suit : - 273 établissements dépassent les tarifs plafonds de plus de 10 % (4 % des Ehpad), dont 77 dépassant de plus de 30 %, 23 de plus de 50 % et 3 de plus de 100 % ; - 310 établissements dépassent les tarifs plafonds de moins de 10 % (4,5 % des Ehpad).
Ces données sont susceptibles de varier à la
baisse au titre de l'année 2010, dans la mesure où la
revalorisation du plafond Pathos réduira l'écart des
établissements qui dépassent et donc le nombre
d'établissements concernés.
|
*
|
Alors que la convergence tarifaire et la mise en
place de forfaits globaux
La mission avait également insisté
sur la nécessité de mettre en place
|
b) L'expérimentation de la réintégration des médicaments dans le tarif soins des Ehpad
L'intégration des médicaments dans le forfait soins des Ehpad avait déjà été tentée en 1999 avant d'être abandonnée en 2002.
L'article 64 de la loi de financement de la sécurité sociale pour 2009 a prévu la réintégration du coût des médicaments dans le forfait soins des établissements hébergeant des personnes âgées ne disposant pas de pharmacie à usage intérieur à compter du 1 er janvier 2011.
Toutefois, avant la mise en place généralisée de cette mesure, une expérimentation devait être conduite, donnant lieu à un bilan présenté au Parlement en octobre 2010.
Le même article 64 prévoyait en outre :
- l'instauration du principe d'un pharmacien d'officine référent pour l'établissement, afin d'améliorer le circuit du médicament et son bon usage au sein de l'Ehpad, en lien avec le médecin coordonnateur et les médecins traitants ;
- la publication d'un arrêté fixant la liste des médicaments pris en charge par les organismes d'assurance maladie en sus des prestations de soins ;
- l a consécration du rôle central du médecin coordonnateur, auprès des professionnels exerçant dans l'établissement, en matière de bonne adaptation aux impératifs gériatriques des prescriptions de médicaments et de produits de santé.
L'idée force de ce nouveau mode de gestion des médicaments au sein des Ehpad est que le risque iatrogène peut être limité en coordonnant l'action des professionnels de santé autour du résident, tout en régulant la consommation de médicaments.
Pour mettre en place l'ensemble de ces dispositions, une mission a été chargée, au début de l'année 2009, de préparer le démarrage de l'expérimentation en concertation avec les professionnels concernés. Des circulaires ont été adressées aux directions régionales et départementales des affaires sociales et sanitaires (Drass et Ddass) en août 2009 pour expliquer les principes et le déroulement de l'expérimentation. Une mission de pilotage et de suivi de l'expérimentation a été confiée à Pierre Naves, inspecteur général des affaires sociales, et à Muriel Dahan, conseillère générale des établissements de santé.
L'expérimentation a débuté en décembre 2009. Elle concerne 276 Ehpad, publics ou privés, répartis sur l'ensemble du territoire, en zones rurales et urbaines . Une dotation, calculée sur la base des dépenses de médicaments remboursés au cours du premier semestre 2009 extrapolées à l'ensemble d'une année, a été versée aux établissements expérimentateurs, les versements étant mensualisés. La dotation inclut également la rémunération du pharmacien référent. Des indicateurs qualitatifs et quantitatifs ont été fixés pour permettre le suivi de la consommation des médicaments.
Dès le mois d'avril 2010, un bilan d'étape établi par la mission d'appui et d'évaluation a recommandé le report de la date prévue par l'article 64 de la loi de financement de la sécurité sociale pour 2009 pour la généralisation de la réintégration, compte tenu des difficultés rencontrées.
En septembre dernier, la mission d'appui et d'évaluation Igas-CGES a présenté un rapport mettant en évidence à la fois d'importantes avancées liées à l'expérimentation en cours et de sérieux obstacles à la réintégration des médicaments dans le forfait soins des Ehpad .
|
• Le rapport établi en septembre 2010 par la mission d'appui et d'évaluation souligne que la réalisation de l'expérimentation de la réintégration des médicaments dans le forfait soins des Ehpad est riche d'enseignements pour l'amélioration de la prise en charge médicamenteuse des personnes âgées hébergées en Ehpad. Elle estime que les avancées obtenues à travers cette expérimentation devraient pouvoir être préservées quelle que soit la décision finale sur la réintégration et mentionne en particulier : - la mobilisation et la structuration, autour d'équipes médico-pharmaceutiques dont la place dans les Ehpad doit être réglementairement précisée, de démarches visant l'amélioration du bon usage des médicaments pour les personnes âgées en Ehpad ; - la place du pharmacien référent, dont l'expérimentation a montré l'utilité et l'adéquation aux besoins ; - l'implication nouvelle de la direction de l'Ehpad sur un sujet qui jusqu'alors ne pouvait pas la mobiliser, car géré « hors les murs » ; - l'importance d'une liste préférentielle de médicaments servant de guide pour l'ensemble des professionnels de santé intervenant dans l'Ehpad. • Le rapport met cependant en évidence de nombreuses difficultés et incertitudes que l'expérimentation n'a pas, pour l'instant, permis de lever. Ainsi, le mode de calcul du complément de dotation à allouer à chaque Ehpad sans pharmacie à usage interne en fonction des besoins en médicaments de ses résidents s'avère particulièrement ardu à définir . Certains modes de calcul se révèlent en effet inapplicables ou inadaptés, en particulier le calcul en fonction des consommations antérieures, tandis que d'autres ne sont pas encore envisageables (calcul fondé sur l'outil Pathos en cours de rénovation). • Le rapport de la mission fait surtout état de risques importants liés à la réintégration des médicaments dans le forfait soins . Parmi ceux-ci figurent : - la perte de la part actuellement payée par les organismes complémentaires ; - l'absence de moyens pour repérer les dotations surdimensionnées ; - les effets de la conjonction de la réintégration des médicaments dans les forfaits soins, incitatrice à la constitution de pharmacies à usage interne (PUI) et de la possibilité ouverte par la loi de financement de la sécurité sociale pour 2010 de constituer des groupements de coopération sanitaire médico-sociaux gérant des PUI. La création de PUI devient particulièrement attractive, menaçant la viabilité d'officines rurales qui repose en grande partie sur la fourniture de médicaments aux résidents d'Ehpad ; - des refus d'admission pouvant s'avérer dramatiques. Les Ehpad avec PUI refusent d'ores et déjà d'admettre certaines personnes âgées aux traitements médicamenteux trop coûteux, mais une alternative existe aujourd'hui avec les Ehpad sans PUI car le coût en médicaments n'intervient pas dans les critères d'admission. Après généralisation de la réintégration des médicaments, tous les Ehpad seront confrontés aux mêmes contraintes budgétaires, ne laissant plus aux personnes âgées sous traitements coûteux d'autre possibilité que de se tourner vers des structures moins adaptées et plus coûteuses ; - des hospitalisations injustifiées de résidents orientés vers l'hôpital dès lors que leurs traitements deviennent trop coûteux, ainsi que des choix de traitements moins coûteux mais inadaptés.
Face à ces constats, la mission a
envisagé une proposition alternative à la
généralisation de l'intégration des médicaments
dans le forfait soins, reposant sur la mise en oeuvre d'engagements
contractuels entre Ehpad, ARS et caisses d'assurance maladie et sur un partage
des gains obtenus par les économies sur les dépenses des
médicaments dispensés aux résidents en Ehpad et
remboursés en soins de ville.
|
La loi de financement de la sécurité sociale pour 2011 prolonge de deux années l'expérimentation en cours, sans remettre en cause le principe de sa généralisation à compter de 2013. Elle repousse également à octobre 2012 la remise du rapport au Parlement initialement prévue avant le 1 er octobre 2010.
Lors de leur audition, les représentants des fédérations d'établissements ont fait part de l'inquiétude que leur inspire une réintégration mal conduite des médicaments dans le forfait soins. Certains ont estimé qu'elle devrait être, « plutôt qu'une mesure systématique, une option de gestion » .
*
|
Avec la tarification à la ressource,
l'intégration des dépenses
Compte tenu des nombreuses difficultés et
incertitudes
|
3. Un bouleversement de la gouvernance du secteur médico-social dans le cadre de la loi HPST
La loi HPST du 21 juillet 2009 constitue, pour le secteur médico-social, un autre bouleversement considérable dont les effets sont encore loin de se faire pleinement sentir. La nouvelle loi a en effet transféré de nombreuses compétences aux nouvelles ARS, refondé le processus d'autorisation des nouveaux établissements et généralisé la pratique des contrats pluriannuels d'objectifs et de moyens.
La plupart des mesures réglementaires prévues par la loi ont été prises ou sont en passe de l'être :
- le décret n° 2010-514 du 18 mai 2010 définit le contenu du schéma régional médico-social ;
- le décret n° 2010-870 du 26 juillet 2010 et l'arrêté du 30 août 2010 précisent le nouveau régime d'autorisation des établissements et notamment la procédure de l'appel à projets sociaux et médico-sociaux ;
- le décret n° 2010-1319 du 3 novembre 2010 définit le calendrier d'évaluation de l'activité des établissements ;
- enfin, un décret en cours de contreseing définira les modalités de concertation par les présidents de conseils généraux des partenaires et usagers pour l'élaboration des schémas départementaux.
L'installation des agences régionales de santé
La création des ARS constitue l'un des piliers de la loi HPST. Dotées de pouvoirs étendus, ces agences reposent sur une vision décloisonnée de la santé. Elles sont en effet chargées de l'organisation et du financement des soins, de la politique de santé publique, mais aussi de l'accompagnement et de la prise en charge des personnes âgées et des personnes handicapées.
Le décloisonnement des secteurs sanitaire et médico-social doit permettre de prendre en compte les besoins du patient à la fois sur le plan des soins, de la réadaptation, de l'accompagnement social, de la réinsertion et de la prévention.
Toutefois, la création de ces structures a suscité, de la part des acteurs de terrain, la crainte d'une marginalisation du secteur médico-social en l'absence de dispositions imposant l'existence d'un pôle médico-social fort au sein de chaque ARS.
D'après les informations transmises à votre rapporteur, le Gouvernement a spécifiquement demandé aux directeurs généraux des ARS d'identifier, au sein de l'organigramme, des compétences clairement dédiées au secteur médico-social.
L'équipe de direction des ARS est structurée selon le schéma suivant dans la quasi-totalité des cas :
- un directeur général (prévu explicitement par la loi) ;
- un directeur général adjoint ;
- des directeurs en nombre restreint (entre deux et quatre) en charge des différentes politiques entrant dans le champ de compétences des ARS : santé publique et prévention, organisation de l'offre de soins, politiques médico-sociales, veille et sécurité sanitaire...
La politique médico-sociale est portée dans toutes les agences au niveau d'une des directions thématiques sous des intitulés divers : « politiques médico-sociales », « autonomie », « handicap et grand âge »... Dans la très grande majorité des cas, les politiques médico-sociales sont incluses dans la même direction que celle qui pilote l'offre et l'organisation des soins, ce qui est en cohérence avec l'objectif de décloisonnement assigné aux agences.
Les craintes relatives à la place du secteur médico-social dans la gouvernance des ARS semblent aujourd'hui partiellement dissipées.
En revanche, la première campagne budgétaire conduite par les agences s'est révélée particulièrement difficile, du fait notamment d'une sous-évaluation des besoins par les anciennes Ddass dans certaines régions.
*
|
La mission avait exprimé son accord avec
l'idée, arrêtée lors du Conseil
|
• L'affirmation du principe de « fongibilité asymétrique »
La loi HPST a, par ailleurs, introduit un dispositif de garantie des fonds dédiés au secteur médico-social . Les ARS autorisent la création et les activités des établissements et services de santé ainsi que des établissements et services médico-sociaux, sans que les ressources affectées aux établissements médico-sociaux par la CNSA sur le champ de l'Ondam « personnes âgées et personnes handicapées » puissent être destinées au financement d'établissements ou de services relevant du seul secteur sanitaire. L'inverse, en revanche est possible, selon le principe dit de « fongibilité asymétrique » .
La redéfinition des autorités compétentes en matière de planification médico-sociale
A travers la nouvelle gouvernance instaurée par les ARS, la loi HPST a également rationalisé et rendu plus lisible l'architecture institutionnelle de planification et de programmation médico-sociales en distinguant trois échelons :
- un échelon national, avec un schéma national d'organisation sociale et médico-sociale, élaboré sur proposition de la CNSA ;
- un échelon régional, avec une double compétence pour élaborer le schéma régional d'organisation médico-sociale (Sroms) : le directeur de l'ARS, qui dispose dorénavant d'une compétence de principe en matière de planification sociale et médico-sociale ; le préfet de région, aujourd'hui le seul à arrêter les schémas régionaux, qui n'interviendra plus à l'avenir que dans les domaines régaliens (comme les centres d'accueil pour demandeurs d'asile ou les services mettant en oeuvre des mesures judiciaires d'aide) ;
- un échelon départemental, l'élaboration du schéma départemental étant de la compétence du président de conseil général.
Une commission de coordination des politiques publiques dédiée au secteur médico-social, composée des représentants des services de l'Etat, des collectivités territoriales et des organismes de sécurité sociale, a été créée pour permettre la participation des conseils généraux à l'élaboration d'un diagnostic territorial partagé des besoins. Elle a vocation à devenir le lieu privilégié de confrontation des démarches de planification des différentes autorités publiques.
La loi HPST n'a, en revanche, pas modifié le périmètre ni le contenu des Priac , mais elle a transféré la compétence de leur élaboration du préfet de région au directeur général de l'ARS , après consultation de la commission de coordination. Les présidents des conseils généraux sont donc bien associés à l'élaboration des Priac, sans en être les cosignataires , comme l'avait pourtant recommandé la mission.
|
Les schémas régionaux d'organisation médico-sociale (Sroms) constituent l'un des éléments du projet régional de santé , unique et transversal, qui regroupe les soins - hospitaliers et ambulatoires -, la prévention et la prise en charge médico-sociale. Les ARS reçoivent depuis avril 2010, de la part des directions du ministère sous l'égide du secrétariat général, un appui méthodologique pour l'élaboration de ce document stratégique, qui va déterminer la politique et les actions régionales pour cinq ans dans l'ensemble des domaines sanitaires et médico-sociaux. Le projet régional de santé avec toutes ses composantes - plan stratégique, schémas et programmes - doit être arrêté et validé par les instances régionales (conférences régionales de santé et de l'autonomie) avant fin décembre 2011. En ce qui concerne plus spécifiquement le champ médico-social, un guide méthodologique d'appui à l'élaboration des Sroms a été réalisé conjointement entre la direction générale de la cohésion sociale et la CNSA et diffusé aux ARS en novembre 2010. Des éléments de cadrage nationaux ont été transmis aux ARS pour l'élaboration de leurs schémas médico-sociaux. Ces derniers doivent : - tendre à garantir l'égal accès de tous aux droits fondamentaux (santé, logement, éducation, emploi...) ; - s'appuyer sur le principe de subsidiarité (priorité au droit commun) ; à défaut, des moyens de compensation seront mobilisés pour adapter les solutions communes ; en dernier recours seulement, des dispositifs spécifiques seront créés ; - être élaborés dans une approche multidimensionnelle, prenant en compte le parcours de vie des personnes, les moments à risque de rupture (adolescence, sortie d'hôpital, entrée dans la vieillesse), les différents types de handicap, les différents types de prise en charge (dépistage, orientation, hébergement, suivi à domicile...), ce qui implique un travail de coordination, dès l'étape du diagnostic, avec les autres acteurs concernés (conseils généraux, services déconcentrés de l'Etat dans le domaine de la cohésion sociale, de l'éducation nationale, du travail) ; - tendre à réduire les inégalités territoriales dans la répartition de l'offre et les inégalités sociales de santé ;
- tendre à développer l'efficience des
prises en charge (amélioration du rapport coût/qualité).
|
*
|
Rappelant la nécessité de clarifier l'exercice de programmation et de planification médico-sociales, la mission avait préconisé une élaboration conjointe des Priac par les conseils généraux et les ARS dans le cadre d'une structure de concertation, puis une cosignature du document par ces deux instances. Cette recommandation n'a été que partiellement mise en oeuvre. |
La nouvelle procédure d'autorisation des établissements
L'article 124 de la loi HPST a enfin procédé à la refonte du dispositif de l'autorisation de création des établissements sociaux et médico-sociaux . Il s'agissait notamment de mettre fin à la faible efficacité et aux délais d'examen d'un système qui reposait sur les comités régionaux de l'organisation sociale et médico-sociale (Crosms) et conduisait à l'inscription sur une liste d'une durée légale de trois ans non acquisitive de droit à autorisation.
La nouvelle procédure d'appel à projets , dans laquelle l'initiative revient principalement aux pouvoirs publics, doit permettre de sélectionner les propositions les plus conformes aux priorités définies par le projet régional de santé. La réforme offre davantage de garanties et de lisibilité aux promoteurs à travers une procédure comparative plus transparente.
Afin de prendre en compte certaines inquiétudes face à cette nouvelle procédure, la loi a prévu l'association des usagers du secteur médico-social au sein de la commission de sélection chargée d'émettre un avis sur les projets soumis à autorisation. En outre, une partie des appels à projets sera réservée à la présentation de projets expérimentaux ou innovants afin de préserver la capacité d'initiative du secteur.
Pour préparer la mise en oeuvre de la nouvelle procédure d'appel à projets, une expérimentation a été conduite dans trois régions (Pays-de-la-Loire, Bourgogne, Centre). Celle-ci a permis de conclure qu'une attention particulière devait être accordée aux priorités suivantes :
- renforcer le dialogue en amont (définition des besoins) ;
- assurer la continuité et l'articulation avec les Priac ;
- valoriser l'innovation et l'expérimentation dans la procédure et le cahier des charges ;
- maîtriser les délais globaux de la procédure entre l'identification d'un besoin et la réalisation ;
- favoriser, dans le cadre de la nouvelle procédure, l'expression de tous les critères, notamment celui de la qualité ;
- assurer un niveau d'information et d'accès à la procédure égal pour tous.
A la suite de l'expérimentation, le décret du 26 juillet 2010 est venu déterminer les règles de publicité, les modalités de l'appel à projets et le contenu de son cahier des charges ainsi que les modalités d'examen et de sélection des projets présentés.
Ce décret prévoit notamment :
- une large publicité de la procédure à chacune de ses étapes ;
- la mise en place d'un calendrier prévisionnel des appels à projets permettant aux promoteurs d'acquérir une lisibilité sur les intentions des pouvoirs publics ;
- l'accès gratuit aux documents de l'appel à projets ;
- l'accompagnement des promoteurs candidats par un instructeur ;
- l'encadrement de la procédure dans des délais suffisants pour l'élaboration des réponses mais raisonnables pour ne pas allonger inconsidérément le temps d'instruction global (entre soixante et quatre-vingt-dix jours).
Lorsqu'un projet nécessite un financement public, les autorités compétentes (Etat, conseil général) délivrent l'autorisation après avis d'une commission de sélection d'appel à projets social ou médico-social, à laquelle sont associés les représentants des usagers. Pour être sélectionné, le projet doit satisfaire un certain nombre d'exigences, en particulier répondre aux besoins sociaux et médico-sociaux conformément aux schémas d'organisation sociale ou médico-sociale ainsi qu'au Priac lorsqu'il en relève.
Par ailleurs, la loi prévoit que les appels à projets puissent être l'expression de modes innovants ou expérimentaux d'accompagnement social ou médico-social , et des vecteurs d'adaptation et de transformation de l'offre. Pour la mise en oeuvre de ces projets expérimentaux ou innovants, il est prévu un cahier des charges allégé qui permette d'encourager l'innovation et l'expérimentation, et ainsi de répondre aux évolutions des besoins des personnes.
|
Extrait du décret du 26 juillet 2010 « Art. R. 313-3-1. - I. - Le cahier des charges de l'appel à projet : « 1° Identifie les besoins sociaux et médico-sociaux à satisfaire, notamment en termes d'accueil et d'accompagnement des personnes, conformément aux schémas d'organisation sociale ou médico-sociale ainsi qu'au programme interdépartemental d'accompagnement des handicaps et de la perte d'autonomie lorsqu'il en relève ; « 2° Indique les exigences que doit respecter le projet pour attester des critères mentionnés à l'article L. 313-4. Il invite à cet effet les candidats à proposer les modalités de réponse qu'ils estiment les plus aptes à satisfaire aux objectifs et besoins qu'il décrit, afin notamment d'assurer la qualité de l'accueil et de l'accompagnement des personnes ou publics concernés ; « 3° Autorise les candidats à présenter des variantes aux exigences et critères qu'il pose, sous réserve du respect d'exigences minimales qu'il fixe ; « 4° Mentionne les conditions particulières qui pourraient être imposées dans l'intérêt des personnes accueillies. « Pour les projets expérimentaux, le cahier des charges peut ne comporter qu'une description sommaire des besoins à satisfaire et ne pas faire état d'exigences techniques particulières, sous réserve du respect des exigences relatives à la sécurité des personnes et des biens ou sans lesquelles il est manifeste que la qualité des prestations ne peut pas être assurée. « Pour les projets innovants, le cahier des charges peut ne pas comporter de description des modalités de réponse aux besoins identifiés et ne pas fixer de coûts de fonctionnement prévisionnels. « II. - Sauf pour les projets expérimentaux ou innovants, les rubriques suivantes doivent figurer dans le cahier des charges : « 1° La capacité en lits, places ou bénéficiaires à satisfaire ; « 2° La zone d'implantation et les dessertes retenues ou existantes ; « 3° L'état descriptif des principales caractéristiques auxquelles le projet doit satisfaire ainsi que les critères de qualité que doivent présenter les prestations ; « 4° Les exigences architecturales et environnementales ; « 5° Les coûts ou fourchettes de coûts de fonctionnement prévisionnels attendus ; « 6° Les modalités de financement ; « 7° Le montant prévisionnel des dépenses restant à la charge des personnes accueillies ;
« 8° Le cas échéant,
l'habilitation demandée au titre de l'aide sociale ou de l'article
L. 313-10 »
.
|
*
|
La mission avait évoqué la mise en place de procédures d'appel à projets devant permettre de faire émerger des solutions innovantes. |
4. Les avancées en matière de professionnalisation accrue des personnels
Les grandes lignes du plan en faveur des métiers de la dépendance ont été annoncées par la secrétaire d'Etat à la solidarité, alors Valérie Létard, en février 2008. La méthode d'élaboration de ce plan a tenu compte de trois éléments principaux :
- les compétences dévolues aux régions en matière de formation professionnelle, et les responsabilités qui leur ont été confiées dans le domaine des formations sanitaires et sociales ;
- une nécessaire phase d'expérimentation à l'issue de laquelle, et compte tenu des enseignements qui en seront dégagés, la démarche pourra être généralisée ;
- un cadre national cohérent pour promouvoir et faciliter le développement des qualifications.
Vingt-huit actions ont été conduites depuis dans trois régions expérimentales (Alsace, Centre, Nord-Pas-de-Calais). Après évaluation, celles qui correspondent le mieux aux objectifs du plan des métiers peuvent être regroupées en cinq grandes catégories d'actions :
- observation des emplois et des formations du secteur médico-social et sanitaire (recensement au niveau régional) ;
- soutien à la professionnalisation des demandeurs d'emploi (information des publics et des employeurs, mise en relation des employeurs et des candidats) ;
- amélioration du tutorat (modules de formation à destination des tuteurs, actions de sensibilisation au tutorat à destination des cadres) ;
- qualification des personnes en cursus partiel (information des publics concernés, validation du projet professionnel des candidats) ;
- soutien à la gestion prévisionnelle des emplois et des compétences (identification des besoins et sensibilisation, coproduction d'une démarche d'animation territoriale).
Le financement de ces expérimentations repose sur la participation de l'Etat, de la CNSA et des régions concernées.
|
Financements prévus dans les conventions cadres signées au cours de l'année 2008 |
||||
|
(en euros) |
||||
|
Financement régions |
Financement
|
Financement Etat (DRTEFP/Drass) |
Total |
|
|
Alsace |
775 500 |
2 157 000 |
2 932 500 |
|
|
Centre |
2 168 750 |
2 450 150 |
4 618 900 |
|
|
Nord-Pas-de-Calais |
1 930 750 |
2 733 500 |
979 250 |
5 643 500 |
|
Total |
4 875 000 |
7 340 650 |
979 250 |
13 194 900 |
|
Source : secrétariat d'Etat à la solidarité |
||||
D'après les informations transmises à votre rapporteur, les expérimentations ne seront pas reconduites, mais les grands axes seront repris et approfondis dans le cadre des orientations nationales des formations sociales en cours d'élaboration. En effet, l'article L. 451-1 du code de l'action sociale et des familles prévoit que « ... les diplômes et titres de travail social sont délivrés par l'Etat (...) dans le respect des orientations définies par le ministre chargé des affaires sociales après avis du conseil supérieur du travail social » . Ces orientations nationales sont extrêmement structurantes pour l'ensemble des acteurs de la formation, notamment pour les régions qui, depuis 2004, ont en charge la définition et la mise en oeuvre des politiques de formation des travailleurs sociaux.
*
|
La mission avait soutenu cette initiative en faveur
des métiers de la dépendance. Elle avait néanmoins fait
valoir que l'intérêt de ce plan consistait moins à
prévoir des financements nouveaux qu'à chercher
|
B. PARALLÈLEMENT À CES AVANCÉES LÉGISLATIVES, LA PRISE EN CHARGE DE LA DÉPENDANCE A CONTINUÉ À FAIRE L'OBJET DE NOMBREUX TRAVAUX
Parallèlement à ces avancées législatives, la prise en charge des personnes âgées dépendantes a fait l'objet de nombreuses études complémentaires, dont les constats sont globalement très proches des observations formulées par la mission en 2008.
Outre les rapports de l'Inspection générale des affaires sociales et de l'Inspection générale des finances sur des sujets ciblés - notamment, la gestion de l'allocation personnalisée d'autonomie, le reste à charge en établissement, la consommation des crédits soumis à l'objectif global de dépense, les questions de tarification et de solvabilisation des services d'aide à domicile en direction des publics fragiles -, la question de la prise en charge de la perte d'autonomie a été au coeur de nombreux travaux plus transversaux :
- dans son rapport public pour 2009, la Cour des comptes a ainsi évalué, dans le cadre de sa démarche de suivi de ses recommandations, les progrès réalisés depuis 2005 , date à laquelle elle avait publié son rapport particulier consacré aux personnes âgées ;
- une mission d'information sur la prise en charge des personnes âgées dépendantes a également été créée à l'Assemblée nationale le 22 juillet 2009. Cette mission, présidée par la députée Valérie Rosso-Debord, a présenté ses conclusions le 23 juin 2010 ;
- plus spécifiquement, le Premier ministre a confié en 2010 à Pierre Jamet, directeur général des services du département du Rhône, une mission de diagnostic et de propositions sur la consolidation des finances des départements fragilisés par une croissance des dépenses d'action sociale plus rapide que celle de leurs recettes ;
- enfin, deux groupes de travail ont été mis en place par le ministère chargé du travail. Le premier portait sur les grilles d'évaluation de la perte d'autonomie et l'utilisation d'un référentiel commun. Le second devait examiner le contenu des garanties des contrats d'assurance dépendance : la sélection médicale, les périodes de carence et de franchise, les règles de revalorisation des rentes, les conditions de transférabilité des droits.
1. L'actualisation du rapport particulier de 2005 de la Cour des comptes consacré aux personnes âgées
Les conclusions de la Cour des comptes dans son rapport public de 2009 demeurent quasi inchangées quatre ans après sa première étude et correspondent donc toujours aux observations formulées par la mission dans son rapport d'étape : en dépit de progrès, qui devront être poursuivis, en ce qui concerne le soutien aux aidants familiaux, la lutte contre la maltraitance et les outils de suivi et de pilotage mis progressivement en place par la CNSA, les marges d'amélioration en matière de qualité de la prise en charge des personnes âgées sont encore grandes.
Il est cependant à noter que la nouvelle enquête menée par la Cour repose sur une mission de contrôle effectuée en 2007 et 2008 au niveau national et dans sept départements. Ses constats ne prennent donc pas en compte les avancées résultant de la loi de financement de la sécurité sociale pour 2009 et de la loi HPST, précédemment relevées (cf. supra ).
En matière de maintien à domicile, la Cour souligne ainsi la persistance du manque de coordination des intervenants, l'importance du reste à charge supportés par les familles, l' éclatement des procédures de régulation de ce secteur et l'absence de dispositif de contrôle de la qualité des services proposés.
• En ce qui concerne l'hébergement en institution, la Cour insiste particulièrement sur le manque de transparence des tarifs pratiqués, regrettant - comme la mission -, l'absence de système transversal de suivi en la matière, ainsi que la toujours grande hétérogénéité de la qualité des établissements d'accueil.
• Elle note enfin le caractère encore éclaté de la gouvernance du cinquième risque malgré la mise en place de la CNSA, les fortes disparités départementales en matière d'attribution de l'Apa et les incertitudes qui pèsent sur le financement de la prise en charge de la dépendance. S'agissant des disparités géographiques en matière de prise en charge, les travaux de la Cour permettent d'affiner le constat établi par la mission dans son rapport d'étape (cf. encadré suivant).
|
Selon la Cour, les disparités entre départements portent sur quatre éléments : - la conception des plans d'aide : le périmètre de ces plans peut varier considérablement en proposant, par exemple, des mesures plus ou moins détaillées en matière de logement ou de soutien aux aidants familiaux ; - les règles d'attribution et le contenu de la prestation : certains départements proposent ainsi des prestations extralégales facultatives en complément de l'Apa ou maintiennent des conditions d'attribution particulières (ouverture du droit à l'Apa à compter de la date de réception du dossier complet par les services du conseil général et non à compter de la date de notification de la décision d'attribution ; exonération partielle des usagers de l'augmentation du ticket modérateur, ...) ; - l'organisation des équipes médico-sociales chargées d'élaborer le plan d'aide : ces équipes font l'objet d'un encadrement médical plus ou moins important ; les rythmes de visites des bénéficiaires sont variables ; leurs méthodes d'intervention ne sont pas harmonisées et les actions de formation de ces intervenants sont encore assez peu développées ; - la gestion des dossiers et, en particulier, le contrôle de l'efficacité des plans d'aide : les contrôles ne sont pas systématiques. Selon la Cour, le développement du tiers payant pour les services prestataires ainsi que la mise en place du chèque emploi service universel (Cesu) pour les emplois directs seraient de nature à renforcer le contrôle de l'effectivité des plans d'aide. En tout état de cause, ces différences d'approche conduisent à des disparités financières : l'échantillon étudié par la Cour révèle ainsi que le montant mensuel moyen des plans d'aide (tous Gir confondus) de l'Apa à domicile varie de 432 euros dans le département de la Drôme à 533 euros dans le Territoire de Belfort, pour une moyenne nationale de 490 euros par mois. Quant à la part restant à la charge des bénéficiaires, elle peut varier du simple au double : si le « ticket modérateur » des bénéficiaires en Gir 1 est de 88 euros par mois dans le Territoire de Belfort, il s'élève à 149 euros dans le Calvados et à 156 euros en moyenne au niveau national.
Source : d'après les données de la Cour
des comptes, rapport public annuel 2009
|
2. La mission d'information mise en place à l'Assemblée nationale
a) Un constat largement partagé
Le constat réalisé par les députés, dans le cadre de la mission d'information présidée par Valérie Rosso-Debord, est également très proche des observations de la mission du Sénat, formulées deux ans auparavant. L'Assemblée nationale insiste ainsi particulièrement sur :
- la compensation inéquitable de la perte d'autonomie sur le territoire compte tenu, à la fois, des insuffisances de la grille Aggir et des disparités départementales de la gestion des aides aux personnes âgées dépendantes ;
- l'importance du reste à charge pour les familles , notamment pour les classes moyennes ;
- les faiblesses des dispositifs actuels de prise en charge à domicile ;
- enfin, la disparité de l'offre d'hébergement en institution, caractérisée par la complexité de la planification des besoins, le manque de lisibilité des financements et l' inadaptation de l'offre .
b) Des pistes de réflexion similaires
Pour pallier ces difficultés, la mission d'information présidée par la députée Valérie Rosso-Debord propose certaines pistes de réflexion qui rejoignent celles de la mission sénatoriale :
- conforter le rôle des agences régionales de santé ;
- poursuivre les efforts de convergence entre établissements d'hébergement pour personnes âgées dépendantes ;
- redéfinir le système de péréquation pour la répartition de l'enveloppe d'Apa en prévoyant « une compensation conçue comme un réel instrument de réajustement des inégalités entre les territoires et [permettant] d'encourager les gestions les plus vertueuses des départements et d'encadrer celles des départements les plus dépensiers » ;
- réduire le reste à charge en établissement ;
- réviser le régime fiscal de la rente viagère .
c) Certaines divergences néanmoins
En revanche, d'autres propositions se distinguent des conclusions de la mission du Sénat, soit parce qu'elles n'ont pas été abordées aussi précisément, soit parce que la mission les a écartées.
• La mission d'information constituée à l'Assemblée nationale propose, tout d'abord, un volet de mesures relatives à la prévention dont les principales préconisations sont résumées dans l'encadré suivant. Si la mission sénatoriale avait insisté sur le fait qu'une politique active de prévention était effectivement de nature à réduire sensiblement le nombre des personnes en situation de perte d'autonomie, elle n'avait pas proposé de mesures précises en la matière.
|
En matière de prévention, la mission formule huit propositions : « Proposition n° 1 : Mettre en place, sans délai, une consultation gratuite de prévention destinée à toute personne âgée de plus de soixante ans. « Proposition n° 2 : Adjoindre à chaque convention tripartite liant une agence régionale de santé, un conseil général et un établissement hébergeant des personnes âgées dépendantes, un cahier des charges spécifique audit établissement et relatif aux bonnes pratiques nutritionnelles devant être appliquées à l'égard de ses résidents. « Proposition n° 3 : Veiller à ce que les agences régionales de santé définissent les objectifs chiffrés et les moyens d'une prévention des accidents indésirables évitables frappant les personnes âgées sur leur territoire et qu'à ce titre, elles s'assurent que tous les établissements d'hébergement pour personnes âgées dépendantes ne disposant pas de pharmacies intérieures ont recours à un pharmacien référent. « Proposition n° 4 : Inclure dans les diverses conventions de partenariat sur la formation des intervenants auprès de personnes âgées dont la Caisse nationale de solidarité pour l'autonomie est signataire, une formation à la reconnaissance et au signalement des situations de fragilité de ces personnes. « Proposition n° 5 : - créer à destination des médecins généralistes des modules de formation initiale et continue relatifs à l'utilisation de protocole de diagnostics des maladies dégénératives invalidantes ; - créer à destination des médecins généralistes et des auxiliaires médicaux des modules de formation initiale et continue relatifs à la reconnaissance et à la prévention des situations de fragilité et des troubles psychiques des personnes âgées. « Proposition n° 6 : Confier à la Caisse nationale de solidarité pour l'autonomie la direction d'une étude sur les conditions d'hospitalisation des personnes âgées et, en fonction des enseignements de cette étude, l'engager à définir, en collaboration avec les agences régionales de santé, les actions à mener pour remédier aux éventuels dysfonctionnements constatés notamment, par une anticipation de ces situations par les établissements d'hébergement pour personnes âgées dépendantes. « Proposition n° 7 : Financer au titre du grand emprunt national des actions de recherche-développement sur les technologies d'aide à l'autonomie ainsi que des subventions au profit de petites et moyennes entreprises innovantes de ce secteur. « Proposition n° 8 : Définir au sein des programmes relatifs au développement de la télémédecine des plans régionaux de santé, les moyens d'une mise en place progressive de réseaux de télémédecine au sein des établissements hébergement des personnes âgées dépendantes. »
Rapport d'information n° 2647 (XIII
e
législature) de Valérie Rosso-Debord
|
• En ce qui concerne l'Apa , certaines propositions de l'Assemblée nationale sont proches de celles du Sénat, puisqu'elles prévoient aussi un droit d'option pour les demandeurs possédant un patrimoine entre une allocation à taux plein pouvant donner lieu à récupération sur succession et une allocation réduite de moitié sans récupération. Il existe cependant une différence avec les propositions de la mission du Sénat : l'Assemblée nationale évoque un niveau de patrimoine d'au moins 100 000 euros pour le déclenchement du système d'option, tandis que la mission sénatoriale prévoyait plutôt un seuil compris entre 150 000 et 200 000 euros afin de ne solliciter que les patrimoines les plus élevés.
L'Assemblée nationale propose, a contrario , d'inscrire dans le code civil que l'obligation alimentaire ne peut pas concourir au remboursement des aides sociales à l'hébergement accordées par les départements aux personnes âgées dépendantes résidant dans un établissement, considérant que le dispositif actuel n'est pas équitable : selon les pratiques des conseils généraux, l'entourage d'une personne âgée dépendante doit ou non contribuer au financement de l'hébergement de celle-ci. La mission sénatoriale avait également souligné les difficultés liées à la mise en oeuvre de l'obligation alimentaire.
Par ailleurs, toujours en ce qui concerne l'Apa, les députés proposent de recentrer la prestation sur les seuls Gir 1 à 3 , ce que le Sénat avait écarté, considérant que l'intervention de l'Apa dès un stade de dépendance modérée (Gir 4) joue un rôle déterminant dans la prévention.
Ensuite, si la mission sénatoriale insistait sur la nécessité de développer un étage de financement assurantiel pour les ménages disposant du patrimoine et des ressources suffisantes, les députés vont plus loin en proposant l'instauration d'une assurance obligatoire dès l'âge de cinquante ans , ainsi que la mise en place d'un dispositif permettant son universalité progressive par la mutualisation des cotisations et la création d'un fonds de garantie . La mission sénatoriale souhaitait un dispositif restant volontaire, qui viennent compléter la couverture assurée par la solidarité nationale.
• Enfin, la mission de l'Assemblée nationale se prononce en faveur de la révision de deux ressources affectées aujourd'hui à la CNSA :
- celle des taux de la contribution sociale généralisée (CSG) applicables aux pensions de retraite afin d'aménager une meilleure progressivité de ces derniers en fonction des montants des pensions et d'appliquer un taux de 7,5 % aux montants les plus élevés ;
- celle de l'assiette de la contribution solidarité autonomie (CSA) en prévoyant son extension aux professions aujourd'hui exemptées, par l'application de taux gradués en fonction des montants de leurs revenus.
3. La mission présidée par Pierre Jamet sur les finances départementales
A la demande du Premier ministre, Pierre Jamet, directeur général des services du département du Rhône a, plus spécifiquement, été chargé de réaliser une étude sur les finances départementales, dont les conclusions ont été évoquées lors d'une nouvelle table ronde organisée par la mission, le 8 septembre 2010.
Ce rapport fait notamment le constat que la situation des départements n'est pas homogène et que, si tous subissent l'effet de ciseaux entre dépenses et recettes, l'impact n'est pas le même partout, compte tenu de situations socio-démographiques et socio-économiques très différentes.
Pierre Jamet formule une quarantaine de propositions visant à améliorer la situation financière des départements, parmi lesquelles quelques-unes concernent spécifiquement la dépendance et le secteur médico-social. Il propose ainsi d'apporter une garantie de la recette de la journée affectée à la dépendance . Il suggère également l'élaboration de référentiels sur les coûts des prestations et des services et recommande la mise en place d'un système de diffusion des bonnes pratiques . Il recommande le transfert au département de la compétence pour la création des Ehpad et autres établissements , et une simplification des relations avec les services de prestation à domicile.
III. DES PRÉCONISATIONS QUI DEMEURENT D'ACTUALITÉ ET DES CHANTIERS QUI RESTENT À OUVRIR
A. PLUSIEURS QUESTIONS RESTENT EN SUSPENS
Les avancées, dont un panorama vient d'être dressé, ne doivent pas cependant conduire à sous-estimer l'ampleur des défis qui demeurent en matière de prise en charge des personnes âgées dépendantes :
- la qualité de la prise en charge peut être largement améliorée ;
- la question du financement reste entière compte tenu notamment du retournement conjoncturel intervenu depuis la publication du rapport d'étape ;
- la situation financière particulièrement dégradée de certains départements impose de revoir le principe de compensation de leurs dépenses au titre de l'Apa.
1. Les marges de progrès en matière de qualité de la prise en charge sont encore grandes
a) Le coût très élevé du reste à charge en établissement
Alors que les besoins de prise en charge des personnes âgées dépendantes ne cessent d'augmenter, on observe paradoxalement dans de nombreux territoires des difficultés en matière de taux d'occupation des structures . En effet, le prix important laissé à la charge de l'usager ou de sa famille a pour conséquence un maintien à domicile de la personne âgée au mépris parfois de la nécessité de la soigner et de l'accompagner. Comme l'observait la mission dans son rapport d'étape, près de 80 % des personnes accueillies en Ehpad doivent faire appel aux ressources de leurs proches pour financer leur prise en charge .
Déjà mis en exergue dans son rapport de 2005, la Cour des comptes note, dans son rapport public annuel 2009, comme cela a été mentionné précédemment, que « le problème du reste à charge pour les familles demeure entier ». Ce constat est corroboré par une étude de l'Igas qui dresse un état des lieux sévère des coûts mis à la charge des résidents ou des familles. Après avoir enquêté dans quatre départements et vingt Ehpad, elle note que la facture s'élève en moyenne à 2 200 euros par mois mais peut atteindre 5 500 euros dans certains cas . En outre, quelle que soit la nature des dépenses à la charge des résidents, « il existe de fortes différences d'un établissement à l'autre » .
Pourtant, diverses aides publiques existent pour limiter les dépenses supportées par les résidents en Ehpad et leurs familles : aides fiscales, aides au logement, aide sociale à l'hébergement. Mais ces trois dispositifs sont hétérogènes, attribués par des financeurs distincts (l'Etat pour les aides fiscales, la Cnaf pour les aides au logement et les conseils généraux pour l'aide sociale) et non articulés entre eux. Comme la Cour, l'Igas déplore « un ciblage insuffisant de la plupart des aides » sur les personnes qui en ont le plus besoin, leur conférant un caractère largement anti-redistributif .
Lors de son audition, la ministre des solidarités et de la cohésion sociale est convenue qu'il s'agissait là d'un sujet majeur :
« Le reste à charge peut être important pour les familles quand le tarif moyen en établissement est de 1 800 euros par mois contre une pension de retraite mensuelle de 1 400 euros par mois et de 800 euros pour les femmes, qui sont les trois quarts des résidents. Les difficultés sont, enfin, psychologiques : il faut, en quelque sorte, devenir le parent de ses parents. Plus que le reste à charge, ce sujet est d'ailleurs la première préoccupation des Français lorsqu'on les interroge sur la dépendance. »
Plus globalement, la question du reste à charge repose évidemment celle du financement de la perte d'autonomie et de la création d'un cinquième risque. Tant qu'aucune réponse n'y sera apportée, le niveau du reste à charge continuera d'être une barrière à l'entrée dans les Ehpad.
b) Les plans pluriannuels : des objectifs trop ambitieux ?
• Sur la période 2007-2009, le plan « Solidarité-Grand Age » a permis d' autoriser la création de 66 653 places supplémentaires en services de soins infirmiers à domicile (Ssiad) et en établissements pour personnes âgées dépendantes. Mais sur ce total, seules 40 961 places ont été effectivement installées , soit environ 61,5 % des autorisations.
Il est à rappeler que le plan repose sur un objectif initial de 93 000 places nouvelles à l'horizon 2012 (cf. tableau suivant), ce chiffre ne tenant pas compte des 5 500 places supplémentaires prévues par le plan de relance de l'économie. Si les places autorisées correspondent ainsi aujourd'hui à 72 % de cet objectif, les places effectivement installées n'en représentent que 44 %.
|
Le plan « Solidarité - Grand Age » |
||||||
|
Etablissements et services |
Tranches annuelles prévisionnelles (montant total cumulé prévisionnel en 2012) |
Réalisé 2007 |
Réalisé 2008 |
Réalisé 2009 |
Mesures réalisées 2007-2009 |
Prévisionnel 2010 |
|
Ssiad |
6 000 places (total 2012 : 36 000) |
4 707 places autorisées |
5 167 places autorisées |
6 360 places autorisées |
16 234 places autorisées |
6 000 places |
|
3 913 places installées |
5 185 places installées |
5 411 places installées |
14 509 places installées |
|||
|
Accueils de jour |
2 125 places (total 2012 : 12 750) |
1 310 places autorisées |
2 042 places autorisées |
1 846 places autorisées |
5 198 places autorisées |
2 125 places |
|
745 places Installées |
1 093 places installées |
1 016 places installées |
2 854 places installées |
|||
|
Hébergement temporaire |
1 125 places (total 2012 : 6 750) |
785 places Autorisées |
1 235 places autorisées |
915 places autorisées |
2 935 places autorisées |
1 125 places |
|
409 places Installées |
591 places installées |
500 places installées |
1 500 places installées |
|||
|
Ehpad |
5 000 places en 2007 7 500 places en 2008, 2009 et 2010 5 000 places en 2011 et 2012 (total 2012 : 37 500) |
11 846 places autorisées |
17 161 places autorisées |
13 279 places autorisées |
42 286 places autorisées |
7 500 places |
|
6 540 places installées |
9 043 places installées |
6 515 places installées |
22 098 places installées |
|||
|
Total |
Total 2012 : 93 000 places |
18 648 places autorisées |
25 605 places autorisées |
22 400 places autorisées |
66 653 places autorisées |
16 750 places |
|
11 607 places installées |
15 912 places installées |
13 442 places installées |
40 961 places installées |
|||
|
Source : d'après les données du ministère des solidarités et de la cohésion sociale |
||||||
Par ailleurs, comme l'indique le tableau ci-après, le processus de conventionnement ne permet pas encore d'atteindre les objectifs fixés annuellement et semble même, de l'avis de certaines fédérations, « grippé » .
|
L'évolution du taux de conventionnement des
établissements d'hébergement
|
|||||||
|
2004 |
2005 |
2006 |
2007 |
2008 |
2009 |
||
|
Médicalisation de première génération |
Cumul des places depuis 2000 |
314 028 |
390 000 |
440 553 |
513 673 |
549 253 |
551 893 |
|
Taux de conventionnement |
56 % |
69 % |
78 % |
91 % |
97 % |
99,6 % |
|
|
Médicalisation de deuxième
génération
|
Cumul des places depuis 2006 |
- |
- |
2 706 |
75 192 |
158 712 |
254 815 |
|
Taux de tarification au GMPS par rapport à la cible éligible à la fin de l'année n |
- |
- |
4 % |
51 % |
64 % |
45 % |
|
|
Source : CNSA |
|||||||
• A deux ans de l'achèvement du troisième plan Alzheimer , des progrès indéniables ont été réalisés comme en témoignent, par exemple, la mise en place à titre expérimental des premières maisons pour l'autonomie et l'intégration des malades d'Alzheimer (Maia) ou celle d'équipes spécialisées intervenant à domicile.
Beaucoup reste néanmoins à faire pour atteindre les objectifs quantitatifs fixés pour 2012 , particulièrement en ce qui concerne la mise en place des « gestionnaires de cas » - 53 personnes sont aujourd'hui en formation pour un objectif de déploiement de 1 000 coordonateurs en 2012 - et le développement des places en pôles d'activités et de soins adaptés (Pasa) et en unités d'hébergement renforcées (UHR) : afin d'atteindre les objectifs fixés par le plan, 8 333 places en Pasa devront être créées par an sur la période 2010-2012 .
Lors de leur audition, les représentants des services et hébergements en institution ont, à cet égard, insisté sur les difficultés de mise en oeuvre de ces nouvelles structures 1 .
• Dans les réponses qu'elle a adressées par écrit aux membres de la mission, la ministre des solidarités et de la cohésion sociale a indiqué que le grand débat national sur la dépendance sera l'occasion d'aborder la question des suites à donner aux plans pluriannuels et de s'interroger, en particulier, sur les objectifs chiffrés en termes de création de places :
« Je souhaite que nous ayons une vision prospective des besoins à venir et que nous ne refassions pas les mêmes erreurs que celles commises dans le secteur sanitaire, en développant des lits sans avoir pris en compte les progrès de la médecine et des techniques chirurgicales qui réduisent la durée des hospitalisations. »
*
c) Des places inégalement réparties sur le territoire
Une étude de la fédération hospitalière de France (FHF) de 2009 sur les dynamiques départementales de créations de places montre, par ailleurs, que les places nouvelles sont créées très majoritairement dans des départements disposant déjà d'un taux élevé d'équipement en Ehpad pour 1 000 habitants de plus de soixante-quinze ans.
En d'autres termes, les structures d'accueil des personnes âgées dépendantes sont très inégalement réparties sur le territoire et ne permettent pas de répondre aux besoins réels de la population. Parmi les départements bien dotés, on peut citer la Mayenne, la Loire-Atlantique, la Seine-Maritime, les Vosges ou la Haute-Loire. Parmi les départements sous-dotés, figurent le Pas-de-Calais, le Doubs, les Landes, l'Hérault et la Vendée.

Source : Fédération hospitalière de France, 2009
d) Les difficultés du secteur de la prise en charge à domicile
En ce qui concerne les services de soins à domicile (Ssiad), plusieurs points gagneraient à être éclaircis : le reste à charge des familles, le manque de coordination des intervenants, la régulation et la tarification de ce secteur.
Les Ssiad assurent, sur prescription médicale, aux personnes âgées de plus de soixante ans, malades ou dépendantes et aux personnes adultes de moins de soixante ans présentant un handicap ou atteintes de maladies chroniques, les soins infirmiers et d'hygiène générale ainsi que les concours à l'accomplissement des actes essentiels de la vie.
Fin 2009, les Ssiad représentaient 2 351 services et un volume financier de 1,31 milliard d'euros. Le nombre de places est de 103 821 installées et 108 613 places autorisées avec un coût moyen à la place - prévu dans l'Ondam 2010 - de 10 500 euros.
Lors de leur audition par la mission, les représentants de ce secteur ont insisté sur les grandes difficultés auxquelles il est confronté.
• Un reste à charge financier important
En 2008, le montant mensuel moyen du plan d'aide accordé dans le cadre de l'Apa à domicile était de 504 euros, dont 90 euros en moyenne étaient laissés à la charge du bénéficiaire . Ce montant ne représente cependant qu'une partie du reste à charge supporté par les familles. Il conviendrait d'y ajouter, d'une part, les dépenses qui ne sont pas prises en compte dans le plan d'aide de l'Apa, d'autre part, celles supportées par des personnes âgées dépendantes qui ont décidé de ne pas recourir à l'Apa ou de n'utiliser qu'une partie du plan d'aide. Ces dépenses sont certes difficiles à évaluer, mais on constate, pour certaines catégories de bénéficiaires, un phénomène de saturation des plans d'aide, preuve que ces derniers ne sont pas toujours suffisants pour couvrir les charges liées à la perte d'autonomie.
C'est pourquoi, la Cour des comptes recommandait en 2005 « d'engager une réflexion sur les moyens de mieux cibler l'effort de la collectivité, notamment en recentrant les dépenses d'Apa sur les personnes les plus dépendantes et les plus démunies ». Elle observe, en 2009, qu' aucun progrès n'a été réalisé dans ce domaine.
|
Le coût mensuel pour deux jours par semaine s'établit à 806 euros dont 336 euros pour la prise en charge de la dépendance (19,61 euros/jour) et de l'hébergement (17,80 euros/jour), 153 euros pour le transport 1 , 317 euros pour la prise en charge de l'auxiliaire de vie intervenant en début de matinée avant le départ pour l'accueil de jour (1 h 30) et au retour de l'accueil de jour (30 minutes) soit dix-huit heures par mois. Par ailleurs, le besoin en temps de présence des auxiliaires de vie en dehors des deux jours par semaine d'accueil de jour et en dehors des fins de semaine est de cinquante-quatre heures mensuelles (1 h 30 le matin + 1 h de repas + 1 h 30 l'après-midi). Ainsi l'aide nette reçue par une personne en Gir 2 (872 euros) ne couvre que les deux jours en accueil temporaire et quelques heures d'auxiliaire de vie. Il reste environ 700 euros à la charge de la famille, sans présence d'auxiliaire de vie en fin de semaine. (1) Ces chiffres ne tiennent pas compte de la prise en charge par l'assurance maladie d'une partie des frais de transport instaurée en 2007.
Source : Drass de Midi-Pyrénées
|
• Un manque de coordination entre les intervenants à domicile
De nombreux professionnels interviennent au domicile d'une même personne âgée : aide à domicile, infirmière, aides soignants, personnels médicaux et paramédicaux. Pourtant indispensable, leur coordination est encore lacunaire .
Celle-ci pourrait, comme l'a recommandé la Cour des comptes, prendre la forme d' « un système de correspondant ou d'interlocuteur unique de la personne pour les interventions à domicile » ou d'un regroupement de services, ceux-ci étant très nombreux et très dispersés. Les réalisations en ce sens ne sont, à ce jour, pas suffisantes. Par exemple, les créations de services polyvalents d'aide et de soins à domicile, assurant à la fois les prestations d'un service d'aide à domicile et celles d'un Ssiad sont restées rares : seulement quarante-deux étaient dénombrés sur l'ensemble du territoire en 2008.
• Une régulation peu rationnelle du secteur
L'aide à domicile est régie par deux dispositifs dont la logique est très différente, voire contradictoire :
- l'autorisation préalable , issue de la loi n° 2002-2 du 2 janvier 2002 rénovant l'action sociale et médico-sociale, vise à encourager le maintien à domicile par un service de type social et médico-social et est sous-tendue par une logique de protection de l'usager ;
- l'agrément qualité , issu de la loi n° 2005-841 du 26 juillet 2005 relative au développement des services à la personne, répond à un objectif de type quantitatif (développement de l'emploi et des services offerts) et est régi par une logique concurrentielle .
L'autorisation est délivrée aux opérateurs prestataires par le conseil général si le projet est compatible « avec les objectifs et répond aux besoins sociaux et médico-sociaux fixés par le schéma d'organisation sociale et médico-sociale dont il relève » (article L. 313-4 du code de l'action sociale et des familles). Elle peut être refusée pour des motifs de qualité mais aussi pour des raisons de régulation de l'offre. Autre particularité des services autorisés : la tarification. Le conseil général détermine annuellement, par négociation budgétaire avec le prestataire autorisé, un tarif horaire sur la base des prévisions de recettes (interventions) et de dépenses (intervenants).
L'agrément est délivré aux services prestataires ou mandataires par l'Etat (préfet, DDTEFP - direction départementale du travail et de la formation professionnelle -) sur des critères dits « de qualité ». Les services compétents proposent par contrat un prix aux bénéficiaires, mais le taux d'évolution de ce prix est soumis à un arrêté du ministre chargé des finances.
Les services prestataires (et uniquement ceux-ci) peuvent, depuis l'ordonnance du 1 er décembre 2005 relative aux procédures d'admission à l'aide sociale et aux établissements et services sociaux et médico-sociaux, choisir entre l'autorisation préalable et l'agrément qualité . L'autorisation vaut agrément qualité pour le département où elle a été demandée.
Difficilement compréhensible pour les usagers et les services eux-mêmes, ce système n'est pas satisfaisant pour plusieurs raisons :
- il ne permet pas de rationaliser l'offre . En effet, la décision d'autorisation doit tenir compte du schéma gérontologique et du schéma régional d'organisation médico-sociale tandis que l'agrément est délivré sans ce type de référence ;
- il laisse aux gestionnaires de services à domicile le choix entre deux procédures qui n'imposent pas les mêmes exigences en termes de qualité ;
- il favorise la pratique de tarifs différents et pose, en définitive, la question de l'égalité de traitement des personnes bénéficiaires de services à domicile.
Pour ces raisons, l'Igas, dans un rapport publié en 2009, recommande de simplifier le cadre juridique de l'aide à domicile en supprimant l'un des deux régimes. Son choix de ne laisser subsister que le régime de l'agrément se justifie par le fait qu'il « recouvre un champ d'activités plus large et un éventail d'opérateurs plus diversifié que l'autorisation » .
La mission estime que la coexistence de deux procédures juridiques est source de complexité, d'incohérence et qu'elle ne permet pas une régulation rationnelle du secteur. Elle plaide donc pour la suppression du régime de l'autorisation.
• Un système de tarification sur le point d'être réformé
Une enquête lancée en 2007 auprès de trente-six Ssiad a montré que la tarification de ces services n'est pas ajustée aux besoins des patients dans la mesure où elle n'incite pas à la productivité et à la prise en charge des patients qui nécessitent le plus une prise en charge coordonnée .
Sur la base de cette étude, une réforme de la tarification des Ssiad est en cours de réalisation, qui doit permettre d'assurer :
- une meilleure prise en charge des patients en fonction de la nature des interventions et du nombre de passages des intervenants ;
- une allocation plus juste des ressources entre Ssiad, en fonction notamment de la charge en soins et du coût de la structure ;
- une convergence tarifaire de sorte que l'allocation de ressources soit comparable entre structures assumant des charges équivalentes.
La réforme repose sur un modèle dit de tarification mixte per capita comportant :
- un financement par les coûts de structure ;
- un financement variable par patient, adapté à ses besoins.
Toutefois, alors qu'un décret devait être pris avant la fin de l'année 2009 pour une expérimentation en 2010, la mise en oeuvre de la réforme a pris du retard. Elle devrait l'être à compter de l'exercice 2012, l'année 2011 devant permettre de tester le modèle.
Une enquête nationale est actuellement réalisée auprès de l'ensemble des services de soins infirmiers à domicile, ce recueil de données devant servir à expérimenter le modèle de manière à apprécier précisément son impact sur les budgets de structures, à connaître dès 2011 les effets potentiels de la réforme, à infléchir le cas échéant le modèle, enfin à bâtir les scénarios de gestion du passage à la nouvelle situation.
Selon les informations transmises à votre rapporteur, le décret fixant le cadre de la réforme et les nouvelles modalités d'allocations des services aux Ssiad fera l'objet d'une publication au premier semestre 2011 . Il doit permettre de poser les principes et de fixer les bases de la future réforme, tout en laissant les discussions avec les fédérations de gestionnaires se poursuivre pour en déterminer, par décrets et arrêtés complémentaires, les modalités pratiques et techniques au regard des résultats de l'enquête menée par la direction générale de la cohésion sociale (DGCS) et la direction de la recherche, des études, de l'évaluation et des statistiques (Drees).
Enfin, il est prévu de bâtir, en associant l'ensemble des acteurs, gestionnaires et ARS au premier chef, le cahier des charges d'un référentiel détaillant les missions des services de soins infirmiers à domicile , les conditions de leur fonctionnement et l'optimisation de leur organisation, les modalités d'une prise en charge de qualité et les recommandations de bonnes pratiques, ainsi que les modalités d'information des médecins généralistes prescripteurs et de coordination avec les autres acteurs intervenant à domicile.
|
Les premières auditions de la mission avaient fait apparaître la nécessité de compléter par une analyse économique l'approche sociale et budgétaire du problème de la dépendance. Le sujet méritait en effet d'être appréhendé également sous l'angle d'un « marché » porteur, à forte rentabilité économique, attirant de nombreux investisseurs privés et mutualistes. C'est pourquoi, la mission avait demandé en 2008 au cabinet Ernst et Young une étude qui avait permis d'apporter un éclairage sur trois points : - l'état de l'offre de soins, d'hébergement et de services à destination des personnes âgées . Il s'agissait d'apprécier la typologie des acteurs présents sur ce marché, leur stratégie financière, ainsi que les raisons expliquant l'intérêt croissant des investisseurs pour cette activité ; - les perspectives de développement de la filière , les facteurs de croissance, ou à l'inverse les risques et les contraintes susceptibles d'entraver cette dynamique ; - ainsi que des éléments de comparaisons internationales . Si ces premiers éléments d'analyse gagneraient à être actualisés compte tenu notamment de la crise économique et financière intervenue depuis la publication de l'étude, la mission estime que cette approche économique du secteur de la prise en charge de la dépendance demeure un élément important à prendre en considération dans le cadre du débat sur le cinquième risque . |
2. La question du financement de la prise en charge de la dépendance reste entière dans un contexte financier et budgétaire encore plus contraint
La question du financement de la prise en charge de la dépendance reste en outre entière, d'autant plus que le retournement conjoncturel intervenu après la publication du rapport d'étape de la mission a encore réduit les marges de manoeuvres des finances publiques.
a) Une question essentielle déjà en 2008
Dans son premier rapport, la mission avait insisté sur quatre éléments dont il convenait de tenir compte au moment où se déciderait la création d'un cinquième risque :
- le financement des besoins futurs considérables de prise en charge ;
- le niveau déjà très élevé du total des dépenses sociales et des prélèvements obligatoires ;
- l'impossibilité d'accroître encore les contributions et les cotisations salariales , sauf à prendre le risque d'une dégradation de la compétitivité de l'économie ;
- les déséquilibres accumulés par les quatre branches de sécurité sociale .
Le défi était ainsi le suivant : comment continuer à garantir à nos concitoyens une base solide de prestations financées par la solidarité nationale dans un contexte de croissance mécanique des dépenses liées au vieillissement, de relative rareté de la ressource publique et de compétition accrue entre des économies ouvertes, qui interdit d'augmenter les prélèvements pesant sur le travail ?
b) Une dégradation du contexte budgétaire et financier
De ce point de vue, la crise économique et financière survenue après la publication du rapport d'étape de la mission n'a fait qu'accentuer considérablement ces contraintes.
La dette des administrations publiques (qui inclut celle des administrations de sécurité sociale) connaît en effet une dynamique préoccupante , puisqu'elle a augmenté entre 2005 et 2009 de 30 %. Comme le rappelait Philippe Marini, rapporteur général de la commission des finances, également président de la mission, même dans un scénario de croissance du PIB à 2 %, la dette publique pourrait atteindre près de quatre-vingt-seize points de PIB en 2015, contre soixante-dix-huit en 2009.
|
Evolution de la dette publique entre 1999 et 2009 |
||||||||||
|
(en milliards d'euros) |
||||||||||
|
1999 |
2001 |
2002 |
2003 |
2004 |
2005 |
2006 |
2007 |
2008 |
2009 |
|
|
ETAT |
634,7 |
683,1 |
743,3 |
806,8 |
847,0 |
894,5 |
892,5 |
928,7 |
1 036,2 |
1 162,6 |
|
ODAC |
51,4 |
49,7 |
45,1 |
55,3 |
91,1 |
94,5 |
90,7 |
97,7 |
95,5 |
115,3 |
|
APUL |
105,9 |
106,4 |
105,9 |
109,8 |
113,5 |
120,1 |
127,3 |
137,2 |
148,1 |
156,8 |
|
ASSO |
12,6 |
12,4 |
16,5 |
31,5 |
25,3 |
36,3 |
39,5 |
45,3 |
35,4 |
54,3 |
|
Total |
804,6 |
851,6 |
910,8 |
1 003,4 |
1 076,9 |
1 145,4 |
1 150,0 |
1 208,9 |
1 315,2 |
1 489,0 |
|
Organismes sociaux (1) |
45,3 |
nd |
46,3 |
63,4 |
97,7 |
110,4 |
120,4 |
128,1 |
129,5 |
155,8 |
|
en % du total |
5,6 |
5,1 |
6,3 |
9,1 |
9,6 |
10,5 |
10,6 |
9,8 |
10,5 |
|
|
(1) La dette des organismes sociaux comprend la dette des Asso ainsi que celle de la Cades qui est un Odac. |
||||||||||
|
Source : Insee, Cour des comptes |
||||||||||
La seule dette des organismes sociaux , qui représentent les premiers contributeurs aux dépenses liées à la perte d'autonomie, s'est accrue, sur la même période 2005-2009, de plus de 41 % .
Comme le montrent les graphiques suivants, toutes les branches de la sécurité sociale ont été frappées de plein fouet , y compris la branche famille pour laquelle la mission envisageait dans son rapport d'étape un redéploiement des excédents à venir (ces excédents étaient alors évalués à 4 milliards d'euros en 2012).
La branche maladie a été de loin la plus fortement touchée : son déficit est passé de 4,4 milliards d'euros en 2008 à 11,5 milliards d'euros en 2010. Comme le soulignait votre rapporteur, en sa qualité de rapporteur général de la commission des affaires sociales, en quelques mois, tous les efforts entrepris année après année pour parvenir à une vraie réduction du déséquilibre de l'assurance maladie ont été réduits à néant.
Evolution des soldes des quatre branches de la
sécurité sociale
sur la période 2003-2011
(avant mesures de la loi de financement de la sécurité sociale pour 2011)
(en milliards d'euros)
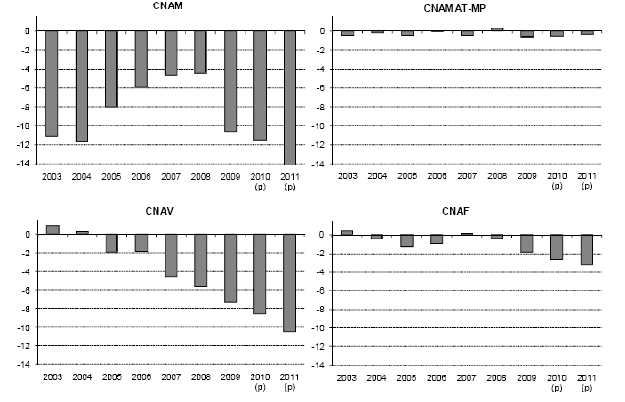
Source : commission des comptes de la sécurité sociale, rapport de septembre 2010
Sans minimiser le déficit structurel qui préexistait à la crise, les déficits historiques des quatre branches de la sécurité sociale constatés entre 2009-2011 sont, en majeure partie, la conséquence du ralentissement brutal des recettes de la sécurité sociale en 2009 et une reprise de celles-ci en 2010 et 2011 inférieure aux tendances passées.
Dans ce nouveau contexte, certaines hypothèses de financement de la prise en charge de la dépendance avancées par la mission ne sont plus d'actualité . Ainsi, la mission envisageait d'affecter une partie des recettes du fonds de réserve pour les retraites (FRR) à la prise en charge d'une partie des primes d'assurance dépendance des personnes dont les revenus sont les plus faibles. Une telle suggestion est aujourd'hui caduque, dès lors que les recettes et les actifs du FRR vont être transférés à la caisse d'amortissement de la dette sociale (Cades) dans le cadre de la récente réforme des retraites.
De même, la mission proposait d'affecter à la branche maladie de la sécurité sociale une partie des excédents à venir de la branche famille, afin de permettre une optimisation de la tarification ternaire des Ehpad. Cette proposition n'est plus d'actualité, dans la mesure où la branche famille de la sécurité sociale est elle aussi désormais déficitaire.
3. Le poids des dépenses consacrées à la prise en charge des personnes âgées dépendantes s'accroît dans le budget des départements
De la même manière, par un « effet de ciseaux » entre l'évolution de leurs dépenses sociales et celle de leurs recettes, la crise économique n'a fait qu'aggraver la situation financière des départements, deuxièmes financeurs des dépenses liées à la prise en charge de la dépendance.
Le rapport au Premier ministre précité de Pierre Jamet sur les finances départementales dresse un état des lieux de la situation financière des départements français. Cette situation, globalement difficile pour l'ensemble des départements, est plus particulièrement inquiétante pour quelques départements en grande difficulté.
Ces éléments ont été largement partagés par les participants à la table ronde organisée par la mission, le 8 septembre 2010, sur le rôle des départements dans le financement de la dépendance.
a) La situation financière globalement difficile des départements
L'effet de ciseaux auquel les départements sont confrontés se traduit, sur la période 2000-2008, par un différentiel de 1,3 point en moyenne entre les taux annuels de croissance de leurs recettes et de leurs dépenses.
Ceci résulte en grande partie de l'effet conjugué d'une forte augmentation des dépenses sociales des départements et d'une diminution de leurs recettes fiscales dans un contexte de crise économique.
(1) La forte augmentation des dépenses sociales à la charge des départements
• Le poids financier de l'Apa, de la PCH et du RSA
Comme l'a détaillé le sénateur Charles Guené dans son rapport, au nom de la commission des finances, sur les propositions de loi relatives à la compensation des allocations individuelles de solidarité versées par les départements, les difficultés financières des départements résultent notamment de la forte augmentation des dépenses liées aux allocations de solidarité nationale que sont l'Apa, la prestation de compensation du handicap (PCH) et le revenu de solidarité active (RSA).
Ainsi, pour 2009, le reste à charge des départements au titre de ces trois allocations est évalué à 4,52 milliards d'euros , répartis comme l'indique le tableau ci-après.
|
Répartition du « reste à
charge » des départements
|
||||
|
(en millions d'euros) |
||||
|
RSA |
Apa |
PCH |
Total |
|
|
Coût à la charge des départements |
6 472 |
5 029 |
843 |
12 344 |
|
Compensation |
5 764 |
1 548 |
510 |
7 822 |
|
Taux de couverture |
89,06 % |
30,78 % |
60,44 % |
63,37 % |
|
Coût net |
708 |
3 481 |
333 |
4 522 |
|
Source : CNSA, données citées dans le rapport précité de Charles Guené, rapporteur au nom de la commission des finances, sur les propositions de loi relatives à la compensation des allocations individuelles de solidarité versées par les départements |
||||
Or, le montant à la charge des départements au titre de ces trois allocations a fortement augmenté ces dernières années , ce qui résulte principalement de l'Apa, qui représente 77 % du reste à charge des départements au titre des trois allocations.
• La dégradation du taux de couverture des dépenses supportées par les départements au titre de la perte d'autonomie
Comme l'avait rappelé la mission dans son rapport d'étape, la fonction financière de la CNSA consiste principalement à verser aux départements la contribution de l'Etat au financement de la perte d'autonomie des personnes âgées et handicapées . Cette participation au financement des dépenses départementales au titre de l'Apa et de la PCH doit être réalisée dans le respect de l'égalité de traitement des personnes concernées sur l'ensemble du territoire.
|
I- Les modalités de répartition du concours de la CNSA aux départements au titre de l'Apa Elles ont été fixées par la loi du 30 juin 2004 relative à la solidarité pour l'autonomie des personnes âgées et des personnes handicapées et reposent sur plusieurs critères : le nombre de personnes âgées de plus de soixante-quinze ans, le potentiel fiscal de chaque département, le nombre de bénéficiaires du RMI et la dépense annuelle au titre de l'Apa. Le rapport entre la charge nette pour le département des dépenses d'Apa et le potentiel fiscal de ce dernier ne peut être supérieur à 30 %. • Le montant du concours de la CNSA - soit 1,571 milliard d'euros en 2010 - est déterminé sur la base des recettes de la CNSA affectées, pour tout ou partie, à cette dépense , à savoir : - une fraction de 20 % du produit de la CSA ; - une fraction du produit de CSG correspondant au reliquat disponible après détermination de la part affectée à la section IV des comptes de la caisse, et par conséquent comprise entre 88 % et 95 % ; - la participation des régimes d'assurance vieillesse. • Les critères de répartition du concours de la CNSA aux départements et leur pondération sont fixés par l'article 12-II de la loi du 30 juin 2004 précité et précisés par le décret n° 2004-1384 du 22 décembre 2004. Ils reposent sur : - le nombre de personnes âgées de plus de soixante-quinze ans (pondération de 50 %) ; - le potentiel fiscal de chaque département (pondération de - 25 %) ; - le nombre de bénéficiaires du revenu minimum d'insertion (RMI) (pondération de 5 %) ; - la dépense annuelle au titre de l'Apa (pondération de 20 %). Un mécanisme correcteur plafonne le rapport entre la charge nette d'Apa (dépenses - concours) et le potentiel fiscal du département, à un taux qui ne peut être supérieur à 30 %, comme indiqué plus haut. II- Les modalités de répartition du concours de la CNSA aux départements au titre de la PCH Quant au montant du concours de la CNSA aux départements au titre de la PCH ( 506,3 millions d'euros en 2010 ), il est calculé sur la base d'une fraction comprise entre 26 % et 30 % du produit de la CSA. Cette fraction était de 26 % en 2009 et en 2010. Les critères retenus pour la répartition du concours entre les départements sont le nombre de bénéficiaires de la PCH, le nombre de bénéficiaires d'autres prestations (allocation adulte handicapé) et le potentiel fiscal des départements.
Source : annexe 8 au projet de loi de financement de la
sécurité sociale pour 2011
|
Or, la répartition de l'effort entre l'Etat (CNSA) et les départements pour couvrir le coût de l'Apa s'est fortement dégradée au détriment de ces derniers. Elle est aujourd'hui d'un tiers pour la CNSA et de deux tiers pour les départements, comme le montre le graphique ci-après :
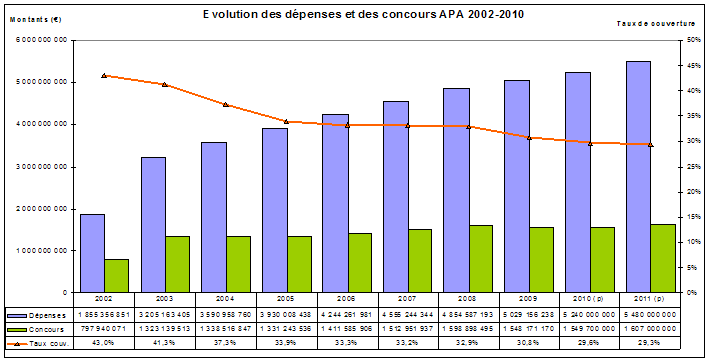
Source : CNSA
Comme l'avait indiqué la mission dans son rapport d'étape, dès 2002-2003, la progression des concours de la CNSA n'a pas été complètement en phase avec celle des dépenses d'Apa, mais elle a suivi malgré tout une pente assez forte (+ 66 %), ce qui explique que le taux de couverture soit resté dans un premier temps au-dessus de 40 %. Un décrochage net s'est en revanche produit en 2004 et 2005, entraînant une forte chute de ce taux : en effet, alors que la courbe des dépenses d'Apa et des bénéficiaires continuait de se développer à un rythme élevé (de 14 % en 2004 et de 8 % les deux années suivantes pour les dépenses), les concours de la CNSA ont quasiment stagné.
La dégradation des termes du rapport entre la part apportée par la CNSA et celle fournie par les départements a été temporairement stoppée en 2007 et 2008, sans que l'écart creusé ne puisse être, même partiellement, résorbé. La dégradation s'est accrue à compter de 2008 .
Compte tenu des critères actuels de répartition des concours de la CNSA aux départements, le taux de couverture des dépenses d'Apa varie dans une fourchette comprise entre 5,76 % (Hauts-de-Seine) à 83,56 % à Saint-Pierre-et-Miquelon .
|
Coût et compensation de l'allocation personnalisée d'autonomie en 2009 |
|||
|
(en euros) |
|||
|
Concours de la CNSA |
Dépenses APA 2009 |
Taux de couverture |
|
|
01 AIN |
9 586 083 |
33 458 346 |
28,65 % |
|
02 AISNE |
15 165 206 |
45 130 173 |
33,60 % |
|
03 ALLIER |
14 339 238 |
37 700 123 |
38,03 % |
|
04 ALPES-DE-HAUTE-PROVENCE |
4 777 676 |
14 776 199 |
32,33 % |
|
05 HAUTES-ALPES |
3 733 391 |
12 111 656 |
30,82 % |
|
06 ALPES-MARITIMES |
32 805 083 |
116 875 766 |
28,07 % |
|
07 ARDÈCHE |
11 654 364 |
38 556 744 |
30,23 % |
|
08 ARDENNES |
8 679 695 |
29 345 296 |
29,58 % |
|
09 ARIÈGE |
6 441 115 |
18 977 513 |
33,94 % |
|
10 AUBE |
8 629 993 |
25 597 559 |
33,71 % |
|
11 AUDE |
13 877 594 |
35 164 368 |
39,46 % |
|
12 AVEYRON |
12 601 345 |
39 262 135 |
32,10 % |
|
13 BOUCHES-DU-RHÔNE |
50 264 630 |
144 421 827 |
34,80 % |
|
14 CALVADOS |
17 817 661 |
60 419 890 |
29,49 % |
|
15 CANTAL |
7 779 492 |
21 723 439 |
35,81 % |
|
16 CHARENTE |
13 174 508 |
39 019 055 |
33,76 % |
|
17 CHARENTE MARITIME |
21 802 707 |
57 055 945 |
38,21 % |
|
18 CHER |
10 897 297 |
28 759 658 |
37,89 % |
|
19 CORRÈZE |
11 348 896 |
34 677 639 |
32,73 % |
|
20a CORSE-DU-SUD |
5 488 337 |
23 450 503 |
23,40 % |
|
20b HAUTE-CORSE |
5 738 121 |
18 376 162 |
31,23 % |
|
21 CÔTE-D'OR |
12 587 144 |
40 041 373 |
31,44 % |
|
22 CÔTES-D'ARMOR |
21 063 905 |
55 266 789 |
38,11 % |
|
23 CREUSE |
12 455 177 |
22 960 467 |
54,25 % |
|
24 DORDOGNE |
17 512 408 |
44 989 065 |
38,93 % |
|
25 DOUBS |
11 604 846 |
45 268 457 |
25,64 % |
|
26 DRÔME |
12 528 593 |
41 923 041 |
29,88 % |
|
27 EURE |
11 433 932 |
34 134 429 |
33,50 % |
|
28 EURE-ET-LOIR |
10 164 415 |
27 663 402 |
36,74 % |
|
29 FINISTÈRE |
30 409 314 |
96 785 654 |
31,42 % |
|
30 GARD |
22 642 938 |
72 563 787 |
31,20 % |
|
31 HAUTE-GARONNE |
24 741 306 |
90 164 210 |
27,44 % |
|
32 GERS |
11 740 466 |
27 892 023 |
42,09 % |
|
33 GIRONDE |
36 358 022 |
114 849 244 |
31,66 % |
|
34 HÉRAULT |
35 016 152 |
129 613 040 |
27,02 % |
|
35 ILLE-ET-VILAINE |
21 527 773 |
74 349 567 |
28,95 % |
|
36 INDRE |
9 854 853 |
26 163 399 |
37,67 % |
|
37 INDRE ET LOIRE |
15 369 674 |
38 555 318 |
39,86 % |
|
38 ISÈRE |
20 180 904 |
84 958 725 |
23,75 % |
|
39 JURA |
7 400 870 |
19 792 619 |
37,39 % |
|
40 LANDES |
12 631 464 |
37 255 288 |
33,91 % |
|
41 LOIR-ET-CHER |
11 557 198 |
31 087 663 |
37,18 % |
|
42 LOIRE |
22 975 058 |
67 141 449 |
34,22 % |
|
43 HAUTE-LOIRE |
8 043 963 |
26 223 103 |
30,68 % |
|
44 LOIRE-ATLANTIQUE |
24 893 189 |
75 501 640 |
32,97 % |
|
45 LOIRET |
14 990 658 |
46 267 148 |
32,40 % |
|
46 LOT |
7 961 826 |
23 544 176 |
33,82 % |
|
47 LOT-ET-GARONNE |
13 395 738 |
36 500 153 |
36,70 % |
|
48 LOZÈRE |
3 000 325 |
8 562 523 |
35,04 % |
|
49 MAINE-ET-LOIRE |
19 507 262 |
48 181 873 |
40,49 % |
|
50 MANCHE |
15 967 880 |
47 273 543 |
33,78 % |
|
51 MARNE |
11 533 321 |
30 788 848 |
37,46 % |
|
52 HAUTE-MARNE |
6 267 609 |
16 669 373 |
37,60 % |
|
53 MAYENNE |
9 484 103 |
28 171 121 |
33,67 % |
|
54 MEURTHE-ET-MOSELLE |
19 193 069 |
64 459 638 |
29,78 % |
|
55 MEUSE |
5 666 719 |
13 958 369 |
40,60 % |
|
56 MORBIHAN |
20 678 663 |
60 975 292 |
33,91 % |
|
57 MOSELLE |
20 956 450 |
65 752 653 |
31,87 % |
|
58 NIÈVRE |
9 847 845 |
27 659 248 |
35,60 % |
|
59 NORD |
59 396 584 |
188 249 385 |
31,55 % |
|
60 OISE |
11 052 262 |
32 727 024 |
33,77 % |
|
61 ORNE |
10 806 956 |
30 582 132 |
35,34 % |
|
62 PAS-DE-CALAIS |
44 661 584 |
161 326 243 |
27,68 % |
|
63 PUY-DE-DÔME |
17 796 207 |
55 471 862 |
32,08 % |
|
64 PYRÉNÉES-ATLANTIQUES |
19 911 843 |
52 214 507 |
38,13 % |
|
65 HAUTES-PYRÉNÉES |
9 936 284 |
32 381 497 |
30,69 % |
|
66 PYRÉNÉES-ORIENTALES |
16 482 723 |
43 335 885 |
38,03 % |
|
67 BAS-RHIN |
20 332 326 |
74 648 061 |
27,24 % |
|
68 HAUT-RHIN |
13 637 302 |
45 422 730 |
30,02 % |
|
69 RHÔNE |
28 968 178 |
97 678 192 |
29,66 % |
|
70 HAUTE-SAÔNE |
6 672 082 |
18 303 637 |
36,45 % |
|
71 SAÔNE-ET-LOIRE |
20 312 682 |
58 184 060 |
34,91 % |
|
72 SARTHE |
16 091 730 |
44 353 167 |
36,28 % |
|
73 SAVOIE |
7 125 890 |
31 104 503 |
22,91 % |
|
74 HAUTE-SAVOIE |
8 144 702 |
42 011 904 |
19,39 % |
|
75 PARIS |
11 322 197 |
121 508 747 |
9,32 % |
|
76 SEINE-MARITIME |
30 708 110 |
119 343 447 |
25,73 % |
|
77 SEINE-ET-MARNE |
11 508 094 |
44 804 893 |
25,68 % |
|
78 YVELINES |
8 708 020 |
54 095 053 |
16,10 % |
|
79 DEUX-SÈVRES |
12 535 663 |
34 059 280 |
36,81 % |
|
80 SOMME |
15 814 786 |
52 825 583 |
29,94 % |
|
81 TARN |
15 995 132 |
45 400 346 |
35,23 % |
|
82 TARN-ET-GARONNE |
8 923 253 |
29 650 611 |
30,09 % |
|
83 VAR |
30 245 209 |
92 857 912 |
32,57 % |
|
84 VAUCLUSE |
14 155 289 |
41 117 857 |
34,43 % |
|
85 VENDÉE |
16 199 262 |
41 567 551 |
38,97 % |
|
86 VIENNE |
12 647 305 |
31 176 586 |
40,57 % |
|
87 HAUTE-VIENNE |
14 218 793 |
40 286 554 |
35,29 % |
|
88 VOSGES |
10 775 135 |
29 635 632 |
36,36 % |
|
89 YONNE |
11 436 493 |
29 512 683 |
38,75 % |
|
90 TERRITOIRE DE BELFORT |
3 423 936 |
11 867 710 |
28,85 % |
|
91 ESSONNE |
9 625 250 |
43 796 273 |
21,98 % |
|
92 HAUTS-DE-SEINE |
3 912 295 |
67 867 838 |
5,76 % |
|
93 SEINE-SAINT-DENIS |
18 877 373 |
85 395 266 |
22,11 % |
|
94 VAL-DE-MARNE |
17 084 794 |
60 355 604 |
28,31 % |
|
95 VAL-D'OISE |
12 217 252 |
53 132 440 |
22,99 % |
|
971 GUADELOUPE |
16 333 450 |
48 202 494 |
33,89 % |
|
972 MARTINIQUE |
13 368 809 |
38 892 013 |
34,37 % |
|
973 GUYANE |
1 904 881 |
3 842 984 |
49,57 % |
|
974 RÉUNION |
24 665 452 |
80 450 889 |
30,66 % |
|
975 St-Pierre-et-Miquelon |
122 445 |
146 528 |
83,56 % |
|
978 SAINT-MARTIN |
365 694 |
600 969 |
60,85 % |
|
TOTAL |
1 548 171 170 |
5 029 156 238 |
30,78 % |
Source : CNSA, données citées dans le rapport précité de Charles Guené, rapporteur au nom de la commission des finances, sur les propositions de loi relatives à la compensation des allocations individuelles de solidarité versées par les départements
Quant au taux de couverture des dépenses de PCH, il s'est également considérablement dégradé . Le taux de concours atteignait encore 60 % en 2009, il ne serait plus que de 47 % en 2010 et pourrait encore diminuer en 2011.
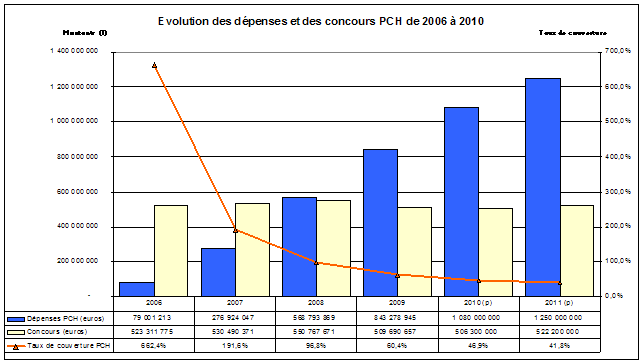
Source : CNSA
• La croissance des charges résultant du RSA
Enfin, outre le poids de l'Apa, la période récente a vu le nombre de bénéficiaires du RSA « socle », équivalent de l'ancien RMI, pris en charge par les départements, fortement augmenter .
Ce sont 1,14 million de personnes qui étaient bénéficiaires du RMI en juin 2008 et 1,33 million qui étaient allocataires du RSA socle en juin 2010, soit une hausse de plus de 16 % en deux ans. Cette hausse a également fortement pesé sur les budgets départementaux.
(2) Un effet de ciseaux accentué ces deux dernières années par la diminution du produit des droits de mutation à titre onéreux
Le second facteur expliquant la dégradation des finances de certains dpartements est la diminution du produit des droits d'enregistrement et de publicité foncière .
En effet, la crise immobilière a conduit à un « effondrement » des recettes de droits de mutation à titre onéreux (DMTO), dont la part est élevée dans les budgets départementaux puisqu'elles représentaient, en 2008, 19,9 % de l'ensemble de leurs recettes fiscales. Le montant des DMTO a ainsi diminué de près de 33 % entre 2007 et 2009, passant de 7,95 milliards d'euros à 5,35 milliards d'euros , comme l'indique le graphique ci-dessous.
Evolution du produit des DMTO départementaux
(en millions d'euros)
 Source :
ministère du budget, des comptes publics et de la réforme de
l'Etat.
Source :
ministère du budget, des comptes publics et de la réforme de
l'Etat.
b) Des situations particulières inquiétantes
Si l'ensemble des départements connaissent une situation financière tendue, seuls certains d'entre eux font face, à court terme, à de réelles difficultés pour équilibrer leurs budgets .
Toutefois, la détermination des départements en réelle difficulté financière n'est pas aisée . Le rapport précité de Pierre Jamet estimait, sur ce point que la réflexion « n'était pas encore aboutie ».
Il analysait cependant quelques situations départementales particulières :
- d'une part, celles de certains départements qualifiés de « ruraux pauvres » : la Creuse, la Corrèze, l'Indre, les Ardennes, le Cher, la Haute-Loire, la Meuse et la Haute-Saône. Toutefois, le rapport de Pierre Jamet précisait que l'ensemble de ces départements ne sont pas confrontés à des difficultés identiques et que certains sont même dans une situation financière saine ;
- d'autre part, celles de certains départements « urbains pauvres » : la Seine-Saint-Denis, le Pas-de-Calais et le Val d'Oise.
L'analyse de la situation des départements les plus en difficulté conduisait le rapport de Pierre Jamet à préconiser, pour les exercices 2010 et 2011, que l'Etat « abonde à titre exceptionnel les recettes des quelques départements en situation fragile et de déséquilibre ». Il estimait que cela « donnerait le temps d'étudier, hors précipitation, une modification des règles de compensation et de péréquation des dépenses d'intervention sociale ».
c) Le dispositif mis en place en loi de finances rectificative pour 2010, une mesure qui ne peut être que transitoire
Dans le cadre de la dernière loi de finances rectificative pour 2010, le Gouvernement a ainsi proposé, dans la continuité des travaux de Pierre Jamet, la création d'un fonds exceptionnel de soutien aux départements en difficulté .
Ce fonds sera alimenté, d'une part, par 75 millions d'euros prélevés sur le budget de la CNSA (cf. encadré suivant) et, d'autre part, par 75 millions d'euros ouverts sur la mission budgétaire « Relations avec les collectivités territoriales ».
Le versement des 75 millions d'euros prélevés sur la CNSA sera réservé aux trente départements présentant l'indice synthétique de ressources et de charges le plus élevé , cet indice étant calculé en tenant compte :
- pour un tiers, du potentiel financier par habitant du département par rapport au potentiel financier de l'ensemble des départements ;
- pour un tiers, du revenu moyen par habitant du département par rapport au revenu moyen par habitant de l'ensemble des départements ;
- enfin, pour le dernier tiers, de la population de personnes âgées de plus de soixante-quinze ans dans le département par rapport à cette population dans l'ensemble des départements.
Le prélèvement sur les fonds propres
de la CNSA ne constitue en rien une solution pérenne à la
situation financière difficile des départements
En 2009, la CNSA a enregistré, pour la première fois, un déficit de l'ordre de 474 millions d'euros. Celui-ci devrait atteindre 202 millions d'euros en 2010 et 145 millions d'euros en 2011. Ces déficits ont été cependant largement absorbés par les fonds propres de la CNSA.
En effet, jusqu'en 2008, la CNSA a vu ses réserves de fonds propres augmenter de manière très significative compte tenu de sous-consommations récurrentes de certaines sections de son budget . Ces sous-consommations s'expliquent essentiellement par les retards des procédures de création de places ou de médicalisation d'établissements spécialisés.
Les réserves de fonds propres de la CNSA - qui devraient être ramenées à 192 millions d'euros en 2011 - sont variables selon les sections budgétaires de la Caisse , comme le montre le tableau suivant, et portent principalement sur la section IV de la CNSA :
Répartition des fonds propres de la CNSA selon les sections de son budget
(en millions d'euros)
|
2009 |
2010 |
2011 |
|
|
Section I, sous-section 1 |
49,3 |
23,8 |
-4,6 |
|
Section I, sous-section 2 |
297,6 |
135,0 |
22,5 |
|
Section II |
Pas de réserves de trésorerie |
||
|
Section III |
|||
|
Section IV, sous-section 1 |
125,2 |
113,9 |
113,9 |
|
Section IV, sous-section 2 |
12,8 |
9,8 |
9,8 |
|
Section V, sous-section 1 |
57,2 |
57,2 |
52,2 |
|
Section V, sous-section 2 |
-4,6 |
-4,6 |
-4,6 |
|
Section VI |
1,5 |
1,9 |
2,3 |
|
Total |
538,9 |
336,9 |
191,5 |
Source : CNSA
|
Au vu de la situation financière de la CNSA , détaillée ci-dessus, le prélèvement exceptionnel de 75 millions d'euros sur la section IV « Promotion des actions innovantes et renforcement de la professionnalisation des métiers de service » du budget de la CNSA qu'a mis en place l'article 83 de la loi de finances rectificative précitée pour 2010 ne semble pas injustifié . En effet, la section IV est la section dont les réserves de fonds propres sont les plus importantes, puisqu'elles s'élèvent à 124 millions d'euros en 2010. Cependant, la nouvelle méthode de construction de l'Ondam médico-social (cf. supra ) aura pour effet mécanique d'empêcher la constitution de nouvelles réserves par la CNSA, dont les fonds propres ne pourront plus être utilisés comme ils viennent de l'être dans le cadre de la loi de finances rectificative pour 2010. |
La seconde section du fonds, dotée également de 75 millions d'euros issus de la mission « Relations avec les collectivités territoriales », est destinée à financer des « subventions exceptionnelles [...] en section de fonctionnement, dans le cadre d'une convention, à des départements connaissant des difficultés financières particulières, appréciées notamment au regard des perspectives d'une situation de déficit ».
A l'inverse de la première section, dont les fonds sont répartis de manière automatique, la seconde section vise expressément à répondre, au cas par cas, aux situations financières les plus délicates de départements qui ne seraient pas en mesure d'équilibrer leurs budgets .
Comme l'a rappelé le rapporteur général de la commission des finances, Philippe Marini, également président de la mission, ces mesures, bien que bienvenues, ne peuvent néanmoins constituer qu'une solution transitoire en attendant une réforme globale du financement de la prise en charge de la dépendance.
B. FACE À CE CONSTAT, PLUSIEURS DES PROPOSITIONS INITIALES DE LA MISSION DEMEURENT D'ACTUALITÉ TANDIS QUE D'AUTRES MÉRITENT D'ÊTRE COMPLÉTÉES OU MODIFIÉES
En dépit des avancées importantes menées depuis 2008, de nombreuses propositions de la mission restent d'actualité.
A titre liminaire, la mission réaffirme ainsi son souhait d'un financement mixte de la prise en charge de la perte d'autonomie des personnes âgées reposant sur un niveau élevé de solidarité nationale complétée par une couverture assurantielle volontaire. Elle maintient, par ailleurs, que la prise en charge de la perte d'autonomie des personnes handicapées et celle des personnes âgées reposent sur des logiques de compensation différentes .
De façon plus thématique, la mission souhaite qu'une action résolue soit engagée en faveur de la prévention de la dépendance. Elle réaffirme son souhait que soient privilégiées les orientations suivantes : un effort plus équitable en direction des bénéficiaires de l'Apa à domicile ; un reste à charge plus maîtrisé et une dépense plus efficace en établissements d'hébergement ; une articulation entre le socle solidaire et l'étage de financement assurantiel ; une réflexion attentive sur les nouvelles ressources pouvant être affectées à la prise en charge de la dépendance ; enfin, un renforcement et une simplification de la gouvernance du cinquième risque.
1. Les orientations liminaires : privilégier un financement mixte de la prise en charge de la perte d'autonomie
a) Cinquième branche ou cinquième risque ?
En 2008, la mission s'était engagée fermement en faveur d'un financement mixte de la prise en charge de la perte d'autonomie, souhaitant garantir un socle élevé de solidarité complété par le développement de garanties assurantielles.
Elle estime aujourd'hui que l'aggravation de la situation des finances publiques intervenue depuis la publication de son premier rapport ne fait que conforter ce choix.
D'ores et déjà, les différents risques couverts par les branches de la sécurité sociale donnent lieu à des financements complémentaires ne relevant pas de la solidarité nationale. Tel est notamment le cas du risque vieillesse.
En tout état de cause, quel que soit le nom qui sera donné à l'organisation à venir de la prise en charge de la dépendance, ses caractéristiques la rendent différente des branches actuelles de la sécurité sociale telles qu'elles ont été conçues au lendemain de la seconde guerre mondiale. Ainsi, retenir le modèle des quatre branches de la sécurité sociale aurait pour conséquence d'écarter les départements de la gouvernance du système, ce qui constituerait un recul incontestable. Comme l'indiquait la ministre des solidarités et de la cohésion sociale devant la mission : « La question de la dépendance est nouvelle ; on ne peut y répondre avec les solutions de 1945. Sans s'écarter des grands principes de solidarité et de fraternité, nous devons proposer de nouveaux outils. Pourquoi ne pas imaginer une cinquième branche qui ferait intervenir de nouveaux acteurs dans sa gouvernance ? Ne nous enfermons pas dans les schémas du passé. Il n'est pas impossible de concilier proximité et équité ! ».
b) Les logiques de compensation du handicap et de la dépendance des personnes âgées sont différentes
Conformément à l'orientation prise en 2008, la mission maintient que la prise en charge de la perte d'autonomie des personnes handicapées et celle des personnes âgées ne sont pas des problématiques identiques.
Sa position n'est pas justifiée par la seule analyse budgétaire , même si celle-ci entre en ligne de compte : une prise en charge de la dépendance exactement calquée sur les modalités mises en oeuvre pour le handicap entraînerait, en effet, un quasi-triplement du coût de l'Apa, et serait budgétairement insoutenable , dans un contexte de crise grave des finances publiques.
Plus encore, elle se fonde sur les logiques de compensation de la perte d'autonomie , en estimant que des différences objectives existent entre le handicap, qui revêt un caractère aléatoire et accidentel, légitimant un large recours à la solidarité nationale, et la dépendance, qui constitue un risque prévisible. Les dépenses liées à la prise en charge de cette dernière peuvent ainsi être anticipées , notamment grâce au recours aux mécanismes de prévoyance, qui pourront venir en complément de la contribution apportée par la solidarité nationale.
En outre, l'observation de leur situation économique respective justifie une prise en charge publique différente selon que la compensation est apportée aux personnes âgées dépendantes ou aux personnes handicapées : il est en effet légitime que la personne atteinte d'un handicap, alors qu'elle est en âge de travailler, bénéficie d'une compensation plus importante, dans une logique d'insertion ou de reconversion visant à lui permettre d'approcher le niveau de vie dont elle disposerait si elle n'était pas handicapée. En revanche, ce problème ne concerne pas les personnes âgées dépendantes qui ont, par définition, atteint l'âge de la retraite.
Dès lors, un alignement « par le haut » des prestations accordées aux personnes âgées dépendantes sur celles dédiées aux personnes handicapées, qui serait budgétairement insoutenable pour la collectivité, ne se justifie pas .
2. Renforcer la démarche de prévention de la perte d'autonomie
Même si cette question n'entre pas directement dans le champ d'investigation de la mission, chargée de réfléchir à la prise en charge de la dépendance, le débat sur le financement de la perte d'autonomie des personnes âgées ne saurait faire l'économie de la question de la prévention de la dépendance car il est aujourd'hui avéré qu'un certain nombre de troubles ou de maladies (cardio-vasculaires, rhumatismales, neuro-dégénératives, etc.) peuvent être traités à l'avance ou du moins retardés.
L'espérance de vie en bonne santé des Français - c'est-à-dire sans limitation d'activité ou sans incapacités majeures - augmente de façon régulière . En 2008, elle était de 62,4 ans chez les hommes (pour 77,5 ans d'espérance de vie globale) et 64,2 ans chez les femmes (pour 84,3 ans d'espérance de vie globale). Cela laisse ainsi une période théorique de 15,1 ans pour les hommes et 20,1 ans pour les femmes pendant laquelle le risque de dépendance est plus élevé.
Certes, ces résultats sont comparables à ceux des pays voisins, mais ils sont toutefois inférieurs à ceux des pays nordiques où des mesures de prévention ont été mises en place . En 2008, en Suède, l'espérance de vie en bonne santé était de 69,2 ans pour les hommes (pour 79,2 ans d'espérance de vie globale) et 68,7 ans pour les femmes (pour 83,3 ans d'espérance de vie globale). La période de risque accru de dépendance est ainsi respectivement de dix ans pour les hommes et de 14,6 ans pour les femmes, soit cinq ans de moins qu'en France.
Divers moyens pourraient être mis en oeuvre pour retarder la survenue de la dépendance, relevant de quatre grands types d'intervention : le dépistage, l'évaluation, l'intervention, le suivi . Le dépistage aurait pour objectif d'identifier, au sein de la population âgée, les personnes dites « fragiles » ou « pré-fragiles », vers lesquelles concentrer l'action. On estime ainsi à 15 % le taux des « fragiles » et à 25 % celui des « pré-fragiles » chez les personnes âgées de plus de soixante-cinq ans.
La mise en oeuvre d'une telle démarche requiert l'implication de tous les professionnels de santé intervenant auprès des personnes âgées : médecin traitant, pharmacien, infirmier, aide-soignant. Ce sont eux, en effet, qui pourront organiser le dépistage systématique, et prendre, le cas échéant, les mesures appropriées d'évaluation, d'intervention et de suivi.
3. Améliorer l'évaluation des besoins et la solvabilisation des personnes âgées dépendantes maintenues à domicile
a) Améliorer l'évaluation des besoins des personnes âgées en perte d'autonomie et la gestion de l'Apa
(1) Revoir la grille Aggir pour parvenir à un usage uniforme de cet outil sur tout le territoire et mieux prendre en compte la spécificité des maladies neurodégénératives
• En dépit de certaines avancées - notamment grâce à l'élaboration par la Cnam d'un nouveau guide de remplissage de la grille Aggir -, les nouvelles auditions menées par la mission montrent que des progrès demeurent à réaliser en ce domaine et que les observations formulées par la mission en 2008 demeurent largement d'actualité :
- d'une part, il convient de fiabiliser cette grille d'évaluation afin de permettre une évaluation plus objective de la perte d'autonomie et de mieux prendre en compte les maladies d'Alzheimer et apparentées ;
- d'autre part, il paraît nécessaire d'instaurer des modules de formation garantissant que son utilisation soit homogène, quel que soit le professionnel chargé de l'appliquer.
• La mission de l'Inspection générale des affaires sociales sur la gestion de l'allocation personnalisée d'autonomie propose, dans son rapport de juillet 2009, des pistes d'amélioration complémentaires qui gagneraient à être encouragées :
- un examen systématique au niveau du conseil général des dossiers repérés comme délicats par une équipe médico-sociale ;
- le développement au sein des conseils généraux, et entre conseils généraux, de la tenue de séminaires et de réunions d'échanges sur les pratiques internes, les évolutions de la grille Aggir et la formation gérontologique ;
- le suivi des résultats des classements moyens par Gir de chaque évaluateur afin de pouvoir débattre, si besoin, des écarts éventuellement constatés ;
- l'organisation de formations à destination des médecins libéraux chargés de remplir les certificats médicaux demandés par les conseils généraux.
• Comme l'avait souligné la mission dans son rapport d'étape et comme le rappellent également les députés, ces mesures sont indissociables de l'instauration d'un véritable partenariat public-privé qui doit aboutir à l'élaboration de référentiels communs d'évaluation des besoins et d'attribution des prestations entre financeurs publics et privés (cf. infra ).
De ce point de vue, les travaux menés par la CNSA en 2010 sur les possibilités d'un partenariat public-privé pour l'évaluation des situations de perte d'autonomie des personnes âgées constituent une première étape encourageante.
|
• Proposition 1 : pour comprendre et concevoir les outils d'évaluation et d'éligibilité aux prestations, adopter un glossaire commun sur la base des premiers éléments proposés par le groupe de travail. La finalisation et l'actualisation du glossaire commun seront confiées à un comité technique relevant de la commission nationale du partenariat public-privé (proposition 10). Ce glossaire sera conçu pour être accessible à tous, avec notamment la préoccupation d'être compris par les usagers ; • Proposition 2 : retenir le principe d' un recueil d'informations nécessaires à l'évaluation et à l'éligibilité aux prestations en incluant, au moins, les cinq activités de la vie quotidienne (AVQ) suivantes : l'habillage, la toilette, les transferts, l'alimentation, les déplacements à l'intérieur du lieu de vie ; • Proposition 3 : recueillir, pour chacune des activités de la vie quotidienne, en les décrivant avec précision, les informations pour l'évaluation des aspects suivants : les capacités (aptitudes) de la personne à réaliser, sans l'aide d'un tiers, l'activité considérée ; le besoin de surveillance et de stimulation pour la réalisation de chaque AVQ, besoin lié aux capacités cognitives de la personne ; la réalisation effective de l'activité (performance) dans les conditions de vie et d'environnement habituelles de la personne en utilisant les quatre qualificatifs : « totalement », « spontanément », « habituellement », « correctement » ; les éléments de son environnement matériel et humain qui interfèrent, positivement ou négativement, avec la réalisation, ou la non-réalisation, de cette activité ; • Proposition 4 : inclure, dans le dossier d'évaluation, un certificat médical détaillé indiquant les pathologies chroniques, ainsi que leur évolution prévisible (pronostic). L'enregistrement et le traitement des informations seront effectués selon les procédures habituelles de confidentialité. La commission nationale du partenariat public-privé donnera son avis sur le projet de certificat médical ; ce document pourra contenir un questionnaire-type et comportera des notions médico-légales d'irréversibilité et de consolidation ; • Proposition 5 : recueillir des informations sur les capacités cognitives de la personne, en particulier les éléments relatifs à la cohérence de la communication et du comportement, et à l'orientation dans le temps et dans l'espace ; aux besoins de surveillance et de stimulation pour les AVQ ; aux quatre activités instrumentales de la vie quotidienne (AIVQ) qui sont fortement corrélées aux performances cognitives, à savoir : gérer son budget, utiliser le téléphone, gérer les médicaments, utiliser des transports ; • Proposition 6 : recueillir les informations complémentaires suivantes : l'hygiène de l'élimination urinaire et fécale, les déplacements à l'extérieur, l'utilisation des moyens de communication pour alerter, le ménage, les achats, la cuisine, les activités de temps libre ; et en utilisant les quatre qualificatifs : « totalement », « spontanément », « habituellement », « correctement » ;
• Proposition 7
: s'engager,
dans un souci de transparence et avec l'accord de l'usager-assuré,
à faire connaître à l'autre partenaire
les
critères et la décision d'éligibilité
en
cohérence avec les éléments ci-dessus, et selon les
modalités qui seront définies par la commission nationale du
partenariat public-privé ;
• Proposition 8 : s'engager dans une démarche qualité de l'évaluation dont le contenu comprendra : l'élaboration d'un guide de bonnes pratiques, la mise en place de contrôle de fiabilité (définitions des modalités), des formations dûment référencées, l'agrément des personnes habilitées à recueillir les informations ; • Proposition 9 : reconnaître mutuellement la validité des informations recueillies selon les modalités définies dans les propositions 2 à 8 ; • Proposition 10 : dans le but d'une gouvernance commune du risque « perte d'autonomie », créer une commission nationale du partenariat public-privé composée, à part égale, de représentants des organismes d'assurance et des institutions publiques (ministères, conseils généraux, caisses). Cette commission aura notamment pour mission de veiller à l'adéquation des dispositifs (outils, procédures, etc.) utiles au suivi de l'évolution du risque, dans le respect des contraintes des différents organismes partenaires ; suivre l'évolution du risque dans le temps, à partir de données à définir ; formuler des avis et des propositions sur les projets de textes règlementaires relatifs à la perte d'autonomie des personnes âgées ; définir les outils d'une « démarche qualité » ; • Proposition 11 : observer l'évolution du risque « perte d'autonomie » au cours du temps, selon un cahier des charges étudié par la commission nationale, et prenant en compte les paramètres les plus pertinents, dont notamment ceux relatifs aux territoires départementaux, voire infra départementaux, en lien avec les futurs territoires de santé déterminés par les agences régionales de santé ; • Proposition 12 : s'engager dans le cadre du partenariat à établir les modalités de mise en oeuvre d'un partage de données .
Source : CNSA, « Evaluation des situations de
perte d'autonomie
|
(2) Harmoniser les processus d'instruction, de décision et de contrôle de l'Apa
Parallèlement à l'amélioration de l'évaluation médico-sociale des besoins des personnes âgées en perte d'autonomie, la gestion de l'Apa, elle-même, pourrait être revue afin de réduire les disparités géographiques constatées aujourd'hui dans les processus d'instruction et de décision.
Si la mission n'avait pas proposé de mesures concrètes dans le cadre de son rapport d'étape, les travaux précités réalisés par l'Inspection générale des affaires sociales en juillet 2009 sur la gestion de l'Apa apportent des éclairages intéressants dont il conviendra de tenir compte lors de l'examen d'un prochain projet de loi sur la prise en charge de la dépendance. Les pistes de réflexion exposées dans ce cadre procèdent d'une volonté, partagée par la mission, de proposer une prise en charge plus équitable en faveur des bénéficiaires de l'Apa à domicile.
Ainsi, la mission d'inspection recommande-t-elle notamment :
- de revoir les délais procéduraux et d'améliorer les pratiques (gestion du courrier, gestion des signatures, gestion des urgences) pour réduire les délais de traitement ;
- de rénover la procédure de décision au sein des conseils généraux ;
- d'ouvrir effectivement le droit à une Apa forfaitaire lorsque le délai global de décision n'est pas respecté. Cette obligation posée par l'article L. 232-14 du code de l'action sociale et des familles n'est pas aujourd'hui respectée ;
- d' améliorer la gestion des échéances d'attribution d'Apa ;
- de rendre systématique le contrôle annuel des ressources des bénéficiaires et d'organiser des échanges d'informations entre les conseils généraux et les services fiscaux ;
- de mieux coordonner les interventions des conseils généraux et des caisses de retraite en matière d'aide à domicile.
b) Améliorer de façon ciblée la solvabilisation des personnes âgées dépendantes à domicile en sollicitant les patrimoines les plus élevés
(1) Relever les plafonds d'aide de façon ciblée et permettre une revalorisation des plans d'aide
Par ailleurs, la mission maintient son souhait d'améliorer la solvabilisation des personnes âgées en perte d'autonomie maintenues à domicile . Afin de diminuer le reste à charge supporté par les bénéficiaires et leurs familles, deux pistes doivent être privilégiées :
- un relèvement ciblé des plafonds des plans d'aide pour deux catégories de populations : les personnes les plus isolées et les patients atteints de la maladie d'Alzheimer ;
- une revalorisation périodique des montants de ces plans, a minima sur l'inflation, au mieux sur les salaires.
Les deux idées forces qui guident ces propositions sont, d'une part, d'apporter une réponse aux besoins exprimés par les aidants familiaux s'occupant de personnes atteintes de la maladie d'Alzheimer qui doivent pouvoir recourir davantage aux accueils de jour ou à d'autres formules de répit et, d'autre part, de pouvoir garantir au bénéficiaire, pendant toute la durée de son plan, le maintien du volume horaire d'aide défini initialement.
(2) Maintenir le Gir 4 dans le dispositif de l'Apa
En revanche, la mission est fermement opposée à un recentrage de l'Apa sur les seuls Gir 1 à 3 .
En effet, comme elle l'avait indiqué dans son précédent rapport, l'intervention de l'Apa dès un stade de dépendance modérée (Gir 4) joue un rôle déterminant dans la prévention et le ralentissement du processus d'évolution vers des stades de dépendance plus élevés. Supprimer ou restreindre le Gir 4 pourrait ainsi être « contre-productif », en conduisant à un basculement plus rapide des personnes âgées en Gir 3.
Par ailleurs, la mission avait jugé, en 2008, moins essentiel de prévoir une majoration globale des plafonds applicables aux personnes lourdement dépendantes (Gir 1 et 2), considérant, sans remettre en cause le principe du libre choix, qu'au-delà d'un certain stade de dépendance, la question du maintien à domicile doit être posée : celui-ci n'est pas forcément la solution la plus pertinente du point de vue notamment de la dépense publique. Ce point avait été souligné par les intervenants à la table ronde organisée par la mission le 30 janvier 2008, notamment par les associations actives dans le secteur de l'aide à domicile.
(3) Solliciter les patrimoines les plus élevés
Pour la mission, les deux mesures proposées pour réduire le reste à charge des bénéficiaires de l'Apa - le relèvement ciblé des plans d'aide et la revalorisation périodique des plans d'aide - devaient être mises en oeuvre sans réduire l'aide apportée aux autres catégories de publics bénéficiant de la prestation.
C'est pourquoi, en partie pour financer ces mesures nouvelles, la mission proposait, pour l'Apa à domicile, de solliciter les patrimoines les plus élevés par le choix offert à l'entrée en dépendance entre une Apa à 50 % ou une prise de gage de 20 000 euros au maximum sur la fraction du patrimoine dépassant un seuil déterminé , à fixer entre 150 000 euros et 200 000 euros.
La mission maintient cette proposition ainsi que les seuils retenus en 2008 qui permettent à la fois de ne solliciter que les patrimoines les plus élevés et de ne pas entraîner d'effet d'éviction.
La mission rappelle les avantages de ce dispositif :
- il ne s'apparente pas - et la mission insiste sur ce point - à la récupération sur succession dès lors qu'il résulte d'un choix clair et ex ante du bénéficiaire ;
- il ne remet pas en cause le caractère universel de l'Apa et la modicité du gage ne revêt pas de caractère confiscatoire ;
- il présente un intérêt budgétaire certain , qui permettrait de financer des mesures tendant à améliorer la prise en charge des personnes âgées dépendantes. Selon les données transmises à la mission en 2008, le gain à attendre de cette mesure était de l'ordre de 800 millions d'euros en 2012 et de 1,1 milliard d'euros en 2014 ;
- enfin, il constitue une incitation, sur le long terme, à la souscription de produits d'épargne ou de prévoyance en matière de dépendance.
Les personnes opposées à la prise de gage sur patrimoine font souvent le parallèle entre :
- un patient atteint de la maladie d'Alzheimer placé en Ehpad, qui outre les dépenses d'hébergement à sa charge, se verrait appliquer un gage sur patrimoine au titre des dépenses couvertes par l'Apa ;
- et un malade atteint, par exemple, d'un cancer et hospitalisé qui n'aurait à sa charge que le forfait hospitalier.
Il convient de rappeler, à titre liminaire, que la maladie d'Alzheimer fait partie des affections de longue durée ouvrant droit à une prise en charge à 100 % par l'assurance maladie pour son volet soins. Ces dépenses de soins ne seraient pas concernées par le dispositif de prise de gage qui ne porterait que sur les dépenses couvertes par l'Apa , c'est-à-dire les différentes aides destinées à compenser les difficultés de la vie quotidienne : aide d'une ou plusieurs personnes intervenant auprès de la personne âgée, aides techniques ou aménagements du logement.
Par ailleurs, le dispositif proposé par la mission ne s'appliquerait qu'à l'Apa à domicile et non à l'Apa versée aux personnes âgées dépendantes accueillies en Ehpad qui sont, elles, déjà aujourd'hui soumises au recours sur succession si elles bénéficient de l'aide sociale à l'hébergement.
De façon plus générale, il convient de souligner que l'on ne peut pas mettre tout à fait sur le même plan une maladie invalidante de nature accidentelle et imprévisible et la dépendance des personnes âgées - dans laquelle la dépendance d'origine cognitive est appelée à occuper une place grandissante - dont la survenance revêt un caractère de probabilité mesurable. Autant il paraît normal que la solidarité joue à plein dans le premier cas, autant il paraît légitime, dans le second cas, que cette solidarité puisse être complétée par un apport financier de la personne et de son entourage familial, dans la mesure, bien sûr, de leurs revenus et de leur patrimoine.
*
En tout état de cause, cette proposition est à replacer dans le cadre plus global des réflexions menées actuellement sur la réforme de la fiscalité du patrimoine .
c) Progresser dans la régulation du secteur de l'aide à domicile
Comme cela a été indiqué précédemment, le cadre juridique de l'aide à domicile doit plus globalement être précisé . Des avancées en ce domaine sont essentielles tant pour les acteurs du secteur qui, devant la mission, ont souligné leurs difficultés financières compte tenu notamment des disparités de tarification mises en oeuvre par les départements, que pour ces derniers.
Dans son rapport d'étape, la mission avait en effet insisté sur la grande diversité des acteurs de ce secteur et, plus particulièrement, sur la multiplication des entreprises de service à domicile, agréées mais non tarifées , c'est-à-dire pratiquant des tarifs supérieurs à ceux admis par le conseil général. Dans ce cas de figure, le conseil général ne dispose d'aucun instrument de régulation pour intervenir et peut se voir reprocher par les bénéficiaires l'insuffisance du plan d'aide.
En 2008, la mission avait proposé d'encourager la contractualisation entre ces organismes et les départements. Cette mesure pourrait être compléter par la mise en place de référentiels de coûts , à l'instar de ce que la mission recommande pour les établissements d'accueil, ainsi que d' outils de contrôle de l'effectivité des aides et de la qualité de la prise en charge à domicile, comme le préconise la Cour des comptes dans son rapport d'activité pour 2009.
En tout état de cause, il convient d'avancer rapidement sur l'évolution des modes de régulation et procédures de tarification en vigueur dans ce secteur. Comme indiqué précédemment, la mission plaide pour la suppression du régime de l'autorisation.
|
L'article 90 du projet de loi de finances pour 2011 - devenu l'article 200 de la loi de finances - a pour objet de supprimer, à compter du 1 er janvier 2011, deux exonérations spécifiques de cotisations sociales à la charge de l'employeur, dans le domaine des services à la personne : - d'une part, l'abattement forfaitaire de 15 points sur les cotisations sociales dues par les particuliers employeurs cotisant sur l'assiette réelle ; - d'autre part, la franchise de cotisations patronales (à l'exclusion des cotisations accidents du travail-maladies professionnelles) dans la limite du salaire minimum de croissance (Smic), sans plafond de rémunération, dont bénéficient les prestataires agréés ou déclarés intervenant auprès de publics dits « non fragiles ». Quant aux dispositifs fiscaux dérogatoires (réduction et crédit d'impôt pour l'emploi des salariés à domicile), ceux-ci n'ont pas été modifiés par la loi de finances initiale pour 2011. Au cours des débats, le Sénat a conditionné son acceptation de cette réforme à l'absence d'impact de la mesure sur les publics fragiles. Selon une note transmise par le Gouvernement à la commission des finances : « Les publics fragiles ne sont pas concernés par l'article 90 : « - particuliers employeurs : exonération totale de charges sociales (article L. 241-10,1. du code de la sécurité sociale) ; « - structures agréées : exonération totale de charges sociales (article L. 241-10, III. du code de la sécurité sociale). « En revanche, les publics non fragiles sont impactés par la mesure : « - particuliers employeurs : l'abattement de quinze points des charges sociales en cas de cotisation sur l'assiette réelle (article L. 133-7 du code de la sécurité sociale) est supprimé par l'article 90 ; « - structures agréées : la franchise de charges sociales jusqu'à 1 Smic (article L. 241-10, III. bis du code de la sécurité sociale) est supprimée par l'article 90. » En conséquence, les exonérations de cotisations sociales pour les publics fragiles sont maintenues, pour les structures agréées comme pour l'emploi en direct par un particulier. Elles concernent : - les personnes âgées de soixante-dix ans ou plus ; - les invalides à 80 % ou titulaires de la prestation de compensation du handicap (PCH) ; - les personnes âgées de plus de soixante ans ayant l'obligation de recourir à une tierce personne ; - les bénéficiaires de l'Apa ; - les parents d'enfants handicapés. Cependant, certains interlocuteurs de la mission ont souligné les effets indirects potentiellement négatifs de la suppression des exonérations de cotisations sociales sur le secteur de la prise en charge à domicile des publics fragiles. Le modèle économique des acteurs du secteur risque d'être remis en cause en dépit du bénéfice de l'abattement dit « Fillon ». En effet, la suppression des exonérations pourrait conduire, selon eux, d'une part, au renchérissement des coûts de prise en charge des publics « non fragiles » de l'ordre de 3 à 4 euros par heure d'intervention, et, d'autre part, à une réduction éventuelle de la demande de services de la part de ces publics. Dans un tel cas, une proportion plus large des coûts fixes de gestion de l'opérateur de soins, dont la clientèle est constituée à la fois de publics fragiles et de publics non fragiles, pourrait alors être répercutée sur la population la plus fragile. En conséquence, si la mission soutient le Gouvernement dans sa démarche générale de réduction des niches sociales, elle souhaite que soit rapidement évalué l'impact de cette mesure sur le secteur de l'aide à domicile, à l'aune des économies réalisées sur le budget de l'Etat (de l'ordre de 460 millions d'euros en 2011 et environ 700 millions d'euros les années suivantes). |
4. Mieux maîtriser le reste à charge et assurer une dépense plus efficace en établissement
a) La maîtrise du reste à charge
La maîtrise du reste à charge en établissement reste un deuxième axe de réflexion prioritaire de la mission. Deux mesures proposées en 2008, dont l'effet cumulé aboutirait à une diminution du reste à charge, lui paraissent toujours devoir être étudiées :
- dans un premier temps, les dépenses d'animation-service social ainsi qu'une part accrue des charges d'agents de service pourraient basculer du tarif hébergement sur le tarif dépendance ;
- dans un second temps, l'intégralité du financement des aides soignants serait désormais portée par le tarif soins , alors qu'il est aujourd'hui éclaté entre les tarifs soins (70 %) et dépendance (30 %).
La mission estime que le regroupement des aides soignants sur le tarif soins constitue un élément important de simplification. Il est d'autant plus justifié que l'éclatement du poste « aides soignants » entre deux tarifs est aujourd'hui un facteur de blocage dans l'avancement du plan Solidarité-Grand Age, les départements étant réticents à suivre le rythme de création des postes d'aides soignants imposé par celui-ci, qui les oblige à accroître leur participation.
Si ce schéma était retenu, l'incidence serait neutre sur les finances départementales, dès lors que serait mis en place un tarif dégressif d'Apa permettant de réduire la dépense pour les personnes disposant de revenus élevés et qui ne supportent pas de reste à charge (cf. supra ), mais le gain global pour les personnes hébergées atteindrait 1,2 milliard d'euros, soit une diminution moyenne de près de 200 euros par mois du reste à charge (entre le tiers et la moitié du surplus exigé par rapport aux revenus de la personne).
L'assurance maladie verrait, a contrario , ses charges accrues d'un milliard d'euros . La mission estime que cette branche ne peut pas se permettre de subir une aggravation de son déficit, qui s'est établi à 11,5 milliards d'euros en 2010 pour le régime général, et qu'il conviendrait donc de lui affecter des ressources nouvelles (cf. infra ).
b) Etablir une échelle dégressive de versement de l'Apa en établissement
La mission maintient, par ailleurs, sa proposition tendant à prévoir la mise en place d'un tarif dégressif pour l'Apa versée en établissement en fonction des revenus du bénéficiaire.
Outre que cette mesure permettrait de dégager des ressources supplémentaires , elle se justifie également du point de vue de l'équité . En effet, lors de ces précédents travaux, la mission avait montré que le montant de l'Apa en hébergement était en moyenne le même pour tous les pensionnaires de l'établissement jusqu'à environ 2 200 euros de revenu mensuel.
Dans la même perspective, la question de l'articulation des aides au logement avec le dispositif de l'Apa gagnerait à être approfondie . En particulier, il convient sans doute de s'interroger sur la non-prise en compte des aides au logement dans l'évaluation des ressources retenues pour l'attribution de l'Apa, contrairement à d'autres dispositifs, comme la couverture maladie universelle complémentaire pour laquelle les aides au logement sont inclues dans le calcul des ressources du demandeur.
En revanche, la mission maintient ses réserves quant à la proposition de réforme évoquée par le Gouvernement en 2008 tendant à regrouper les aides accordées par l'Etat - dépenses fiscales et allocations logement - avec l'Apa versée par les départements dans une nouvelle prestation « d'accueil en Ehpad » qui remplacerait les actuels tarifs dépendance et hébergement et qui serait accordée selon une pente dégressive en fonction du revenu. Outre les difficultés techniques qu'un tel dispositif pourrait engendrer, le risque est grand que la compensation versée aux conseils généraux dans ce cadre ne soit pas correctement indexée pour assurer la neutralité financière de l'opération.
c) Accroître l'efficience de la dépense de soins en établissement
Parmi les recommandations formulées par la mission pour accroître l'efficience de la dépense de soins en établissement, plusieurs ont été mises en oeuvre ou sont sur le point de l'être :
- l'amélioration de la gestion de l'Ondam médico-social , lequel est désormais bâti à partir de l'estimation des seuls crédits nécessaires aux besoins de financement effectifs de l'année (cf. supra ) ;
- la généralisation de forfaits globaux , comme le prévoit l'article 63 de la loi de financement de la sécurité sociale pour 2009. Adoptée par le Parlement depuis plus de deux ans, la réforme de la tarification des Ehpad doit désormais entrer en vigueur dans les plus brefs délais. Il serait regrettable que prétexte soit pris de la concertation à venir pour retarder la mise en application d'une décision prise par le Parlement il y a maintenant fort longtemps ;
- le processus de convergence tarifaire entre les établissements médico-sociaux, mis en place par les lois de financement de la sécurité sociale pour 2008 et 2009 (cf. supra ).
En revanche, trois propositions méritent toujours d'être mentionnées.
• Les possibilités offertes par les reconversions de lits hospitaliers en lits d'établissements médico-sociaux
Une première opportunité à saisir est celle de la restructuration de certains établissements hospitaliers en établissements médico-sociaux. En effet, de nombreuses études montrent qu'une partie des lits occupés à l'hôpital le sont d'une manière inadéquate, notamment par des personnes âgées : une optimisation de l'offre permettrait donc tout à la fois une maîtrise des coûts et une réponse plus adaptée aux besoins.
La mission avait évalué à environ 30 000 le nombre de lits susceptibles d'être transférés du secteur du court séjour hospitalier aux Ehpad. Ceci se traduirait par un transfert de 200 à 300 millions d'euros de l'Ondam sanitaire vers l'Ondam médico-social et par une économie nette d'environ un milliard d'euros pour l'assurance maladie.
La mission ne minimise pas la complexité de ce processus, d'une part en raison de la nécessité de reconvertir les personnels actuellement employés en court séjour ; ensuite, parce que les redéploiements à effectuer concernent notamment des CHU, dont les lits ne pourront pas être reconvertis in situ . Ceci signifie que certaines places devront être transférées, comme l'AP-HP l'a fait en apportant des terrains aux Ehpad sous forme de baux emphytéotiques et en mettant également à disposition des personnels.
La mise en place des ARS, lesquelles reposent sur le décloisonnement des secteurs sanitaire et médico-social, devrait faciliter ce processus de reconversion.
• La mise en place de forfaits uniques
Au-delà de la généralisation du forfait global, la mission prône la mise en place de forfaits uniques couvrant l'ensemble des dépenses de soins produites par les pensionnaires accueillis en Ehpad, y compris les soins de ville qui faisaient, jusqu'à présent, l'objet de contrôles insuffisants.
L'assurance maladie s'est toutefois engagée dans une politique de contrôle spécifique des établissements d'hébergement pour personnes âgées dépendantes, afin notamment d' éviter des risques de double facturation de certains actes qui pourraient être pris en charge une première fois dans le cadre des forfaits soins, puis une seconde fois dans le cadre du remboursement des soins de ville.
d) Mettre en place des référentiels de coûts d'hébergement et rendre ces référentiels opposables
Enfin, la mission encourage fortement la mise en place de référentiels de coûts d'hébergement.
Si la Cour des comptes, dans son rapport d'activité de 2009, relève que quelques progrès ont été réalisés en ce domaine - des données sont plus systématiquement recueillies par les différents acteurs -, elle regrette qu' « il n'existe toujours pas de système transversal de suivi des tarifs pratiqués dans les différents établissements ».
La mission considère que l'établissement de référentiels de coûts est un garde-fou indispensable afin d'éviter que les ressources supplémentaires dégagées par la réforme du cinquième risque ne soient absorbées par les établissements, sans permettre de diminuer le reste à charge des personnes âgées en perte d'autonomie.
5. Rechercher de nouvelles recettes éventuelles en prenant en considération la situation globale des finances publiques
Une autre question devra être tranchée dans le cadre du nouveau processus de concertation qui vient d'être lancé par le Gouvernement : l'affectation éventuelle de nouvelles recettes allouées à la prise en charge de la perte d'autonomie. La dégradation du contexte budgétaire depuis la publication du rapport d'étape ouvre en effet ce nouveau chantier.
Dans le schéma de financement présenté par la mission en 2008, le basculement in fine vers l'assurance maladie de l'intégralité du financement des aides soignants , aujourd'hui éclaté entre les tarifs soins (70 %) et dépendance (30 %) - soit un coût alors évalué à 1 milliard d'euros - devait être compensé par la réallocation d'une partie des ressources de la branche famille correspondant aux excédents à venir de celle-ci (soit 4 milliards d'euros en 2012).
Cette mesure n'est aujourd'hui plus d'actualité :
- d'un côté, la perspective d'excédents de la branche famille s'est durablement éloignée : les projections pluriannuelles annexées à la loi de financement de la sécurité sociale pour 2011 font état d'un déficit cumulé 2011-2014 de la branche famille de 10,3 milliards d'euros ;
- d'un autre, la situation financière actuelle de la branche maladie (qui devrait enregistrer en 2011 un déficit 2,5 fois plus élevé qu'en 2008) ne permet pas plus d'envisager une non-compensation de ce transfert de charges .
Des nouvelles ressources destinées à financer la prise en charge de la dépendance sont donc indispensables. Trois pistes ont été principalement évoquées au cours des derniers mois :
- la création d'une deuxième « journée de solidarité » ;
- l'élargissement de l'assiette de la contribution solidarité autonomie (CSA) aux professions non salariées ;
- l'alignement du taux de CSG des retraités sur celui des actifs.
Pour la mission, ces nouvelles sources de financement doivent être analysées avec prudence dans le contexte actuel de sortie de crise et de niveau déjà élevé des prélèvements obligatoires.
• Si la mission estime que la première
piste mérite d'être étudiée de manière
approfondie, elle s'interroge en revanche sur les obstacles auxquels pourrait
se heurter
l'extension de la CSA
aux
non-salariés
compte tenu des difficultés de
décompte du temps de travail dans ces secteurs d'activité.
• La mise en place d'une seconde « journée de solidarité » calquée sur le dispositif actuel (cf. encadré ) permettrait, quant à elle, de dégager au total 2,3 milliards d'euros.
Si les critères actuels de répartition de son produit étaient maintenus, environ 1 milliard d'euros pourraient être destinés aux établissements d'accueil pour personnes âgées et ainsi réduire d'autant la participation actuelle de l'assurance maladie à leur financement et 460 millions d'euros pourraient être dirigés vers le financement de l'Apa .
Ajoutés aux ressources supplémentaires attendues du dispositif de gage sur patrimoine (800 millions en 2012 et 1,1 milliard d'euros en 2014), cette mesure permettrait de contribuer à atténuer les difficultés rencontrées aujourd'hui par les départements . A titre de comparaison, un financement à parité des dépenses d'Apa entre l'Etat et les conseils généraux aurait supposé de dégager, en 2009, environ 1 milliard d'euros.
Cette mesure est, en tout état de cause, liée au débat actuel sur le temps de travail et la compétitivité des entreprises .
Le mécanisme de la « journée de solidarité »
L'article 11 de la loi du 30 juin 2004 relative à la solidarité pour l'autonomie des personnes âgées et handicapées a instauré à compter du 1 er juillet 2004, une nouvelle contribution à la charge des employeurs, destinée à financer les ressources de la CNSA.
En contrepartie d'une journée travaillée mais non payée, tous les employeurs - publics et privés - versent une contribution de 0,3 % de la masse salariale . Les revenus du capital (revenus des placements et des revenus du patrimoine) y sont également soumis sous la forme d'une contribution additionnelle de 0,3 % au prélèvement social de 2 % assis sur ces revenus. La CNSA est chargée de la gestion de cette contribution.
À défaut d'une convention ou d'un accord, la loi fixait initialement la journée de solidarité au lundi de Pentecôte. Cette disposition s'étant révélée difficile à appliquer, le caractère chômé du lundi de Pentecôte a été rétabli en 2008, tout en maintenant le principe de la journée de solidarité et de la contribution des employeurs. Ainsi, depuis la loi n° 2008-351 du 16 avril 2008 relative à la journée de solidarité, les modalités d'accomplissement de cette journée sont fixées par accord d'entreprise ou d'établissement ou à défaut par accord de branche. À défaut d'accord collectif, ces modalités sont définies par l'employeur, après consultation du comité d'entreprise ou, à défaut, des délégués du personnel s'ils existent.
Le cas échéant, l'accord peut prévoir :
- soit le travail d'un jour férié précédemment chômé autre que le 1 er mai ;
- soit le travail d'un jour de réduction du temps de travail ;
- soit toute autre modalité permettant le travail de sept heures précédemment non travaillées en application de dispositions conventionnelles ou des modalités d'organisation des entreprises.
L'article 13 de la loi précitée du 30 juin 2004 prévoit que le produit de la CSA est affecté chaque année au financement des dispositifs individuels et collectifs de la perte d'autonomie selon la répartition suivante :
- 60 % pour les personnes âgées (40 % pour le financement des établissements et services et 20 % pour Apa, distribuée par les conseils généraux au bénéfice des personnes âgées vivant à domicile ou en établissement) ;
- 40 % pour les personnes handicapées (26 % pour le financement de la PCH et des maisons départementales des personnes handicapées, 14 % pour le financement des établissements et services médico-sociaux).
Les données de l'annexe 8 au projet de loi de financement de la sécurité sociale pour 2011 font état d'un rendement prévisionnel de la CSA pour 2011 de 2,3 milliard d'euros .
Rendement de la CSA
|
Réalisation 2009 |
Prévision 2010 |
Prévision 2011 |
|
|
CSA sur les revenus d'activité |
1 887 |
1 907 |
1 978 |
|
CSA sur les revenus du patrimoine |
151 |
157 |
145 |
|
CSA sur les revenus de placements |
169 |
188 |
195 |
|
Produit total |
2 206 |
2 252 |
2 318 |
Source : annexe 8 au projet de loi de financement de la sécurité sociale pour 2011
• La mission estime, en revanche, que l'alignement du taux de CSG des retraités sur celui des actifs doit, quant à lui, être replacé dans une réflexion plus globale, que la mission appelle de ses voeux, sur la rationalisation des dépenses fiscales en faveur des personnes âgées dépendantes.
Dans son rapport d'étape, la mission, sans proposer de mesures détaillées, avait en effet estimé souhaitable l'adaptation des dépenses fiscales existantes afin de mieux prendre en compte les besoins les plus urgents des personnes âgées dépendantes.
6. Généraliser la couverture assurantielle sur une base volontaire
En 2008, la mission d'information défendait la mise en place d'un véritable partenariat public-privé pour la prise en charge de la dépendance, ainsi que le développement de la couverture assurantielle de ce risque sur une base volontaire.
Après avoir examiné les évolutions intervenues depuis deux ans et entendu à nouveau les représentants des principaux organismes et fédérations d'assurance, elle estime que ses propositions demeurent pertinentes pour compléter le socle solidaire de prise en charge de la perte d'autonomie. Elle écarte en revanche à ce stade la mise en place d'une assurance obligatoire, qui soulèverait de très sérieuses difficultés.
a) Ecarter le recours à l'assurance obligatoire
Dans son rapport sur la prise en charge de la dépendance, la députée Valérie Rosso-Debord s'est prononcée en faveur de l'instauration d'une assurance dépendance obligatoire dès l'âge de cinquante ans.
Elle relève notamment que : « Cette perception mature et de plus en plus partagée des Français du risque que fait peser la dépendance des futures personnes âgées sur les jeunes générations - constituant pour ces dernières une charge financière insupportable - est une chance qu'il nous faut saisir immédiatement Elle rend en effet possible, aujourd'hui, la construction à moindres frais d'un dispositif d'assurance universelle obligatoire dont la charge générationnelle et intra-générationnelle doit être également répartie entre les personnes les plus aisées et les plus pauvres, entre celles qui se maintiendront en bonne santé et celles qui perdront leur autonomie. »
Le rapport suggère, en conséquence, d'organiser un nouveau dispositif de prise en charge de la dépendance reposant essentiellement sur le système assurantiel en prévoyant de rendre obligatoire dès cinquante ans la souscription d'une assurance contre la perte d'autonomie dont le cahier des charges serait défini par la CNSA. La nouvelle assurance devrait :
« - fixer un socle minimal de couverture fondé sur des montants de cotisations plafonnées ;
« - garantir les dépendances d'une gravité importante ou très importante (correspondant aux actuels GIR 1 à 3) liées à l'âge et au grand âge. Leur évaluation se ferait par des équipes indépendantes formées et contrôlées par la CNSA, au moyen du référentiel d'éligibilité qui devrait prochainement être défini par le groupe de travail constitué à cet effet par la CNSA ;
« - prévoir des revalorisations périodiques des cotisations et des rentes, à des taux et des dates qui devraient être déterminées en concertation avec la CNSA ;
« - garantir des indemnités calculées sur les montants versés, si l'assuré devait temporairement cesser de cotiser ;
« - autoriser une portabilité des droits lorsque le bénéficiaire change d'assureur ou passe d'un régime d'assurance collective à une assurance individuelle ;
« - ne pas contenir de délais de franchise à compter de la reconnaissance de l'état de dépendance et ni d'autres clauses d'exclusion que celles qui auront été définies par la CNSA ».
Afin que soit prise en charge la totalité de la population, quelle qu'ait été la durée d'assurance de chaque personne, le rapport préconise que les mutuelles, sociétés de prévoyance et sociétés d'assurance constituent et gèrent un fonds alimenté par un pourcentage prélevé sur chaque cotisation, dont elles définiront le montant en commun.
Selon le rapport, la gouvernance du nouveau dispositif serait confiée à la CNSA dont les pouvoirs seraient renforcés, puisqu'il lui appartiendrait de fixer en concertation avec les assureurs les règles de labellisation des contrats ou de revalorisation des cotisations et des rentes et de former et de contrôler les équipes d'évaluation des pertes d'autonomie.
La proposition de recours à une assurance obligatoire présente l'intérêt évident d'assurer à chacun une couverture contre le risque de dépendance et de permettre une mutualisation très large de ce risque.
Un dispositif de ce type a été mis en oeuvre à Singapour en 2002 , sous le nom de plan « Eldershield » (« protection des plus anciens »). Il s'agit d'un système d'assurance dépendance à enrôlement automatique proposé à l'ensemble des non-dépendants âgés de quarante à soixante-neuf ans. Ceux-ci ont la possibilité de le quitter pendant les trois premiers mois. Ce mécanisme repose sur un partenariat public-privé. Les produits, la tarification et la gestion des contrats sont réalisés par les assureurs dans le cadre de règles définies par l'Etat. Les produits standardisés proposent une rente viagère de l'ordre de 400 dollars.
Ce système s'accompagne d'une aide à la souscription . En effet, l'Etat singapourien finance une fraction des cotisations des personnes âgées entre cinquante-cinq et soixante-neuf ans. Quant aux personnes âgées de plus de soixante-dix ans ou déjà dépendantes, un financement selon leur revenu est assuré par un fonds temporaire : l'Interim Disability Assistance Programme .
La mission estime que la création d'une assurance obligatoire en matière de dépendance soulèverait de très nombreuses difficultés, pratiques et de principe, qui la conduisent à écarter cette perspective.
En premier lieu, si le droit français connaît le principe de l'assurance obligatoire en matière de responsabilité civile, cette garantie est toujours conçue pour assurer la protection des tiers . L'assurance dépendance serait ainsi la première assurance de personne obligatoire dans notre pays. Comme l'indiquait Gérard Ménéroud, président du bureau de la commission plénière des assurances de personnes à la FFSA, lors de son audition par la mission : « Une assurance obligatoire n'aurait de sens que si la dépendance était susceptible de toucher toute la population. Or tel n'est pas le cas : seuls 15 % d'une génération de personnes âgées de soixante ans connaîtront une perte d'autonomie avant leur décès et seulement 40 % d'une génération de personnes âgées de quatre-vingts ans ».
En deuxième lieu, la mise en oeuvre d'une telle obligation d'assurance imposerait de répondre à des questions pratiques d'une redoutable complexité : par quels moyens contrôler le respect de l'obligation d'assurance ? Quelles sanctions appliquer en cas de défaut d'assurance ? Quelles seraient les prérogatives des organismes d'assurance en matière de refus de garantie, de tarifs, de sélection médicale ?
En troisième lieu, l'introduction d'un tel dispositif ne pourrait à juste titre qu'être perçue comme la création d'un prélèvement obligatoire masqué sous le vocable d'assurance.
Enfin, la création d'une assurance obligatoire impliquerait de prendre en compte de manière spécifique deux populations particulières pour qui cette assurance ne serait pas financièrement supportable :
- les personnes très âgées entrant statistiquement dans la cible à risque ou celles déjà dépendantes ;
- les personnes ayant les revenus les plus modestes .
Le rapport de l'Assemblée nationale prévoit la création d'un fonds de garantie pour les personnes déjà dépendantes ou très âgées, mais ne formule aucune proposition particulière concernant les personnes aux plus faibles revenus.
Or, l'aide à la souscription serait vraisemblablement indispensable pour permettre la création du dispositif proposé.
Les assureurs ont entrepris de réaliser différentes études relatives au montant de l'aide à souscrire qui pourrait être accordée et aux économies à terme réalisées. Face à la complexité d'établir un modèle économique viable, en l'absence de la définition des contours du futur partenariat public-privé, de telles hypothèses n'ont pas encore été validées par lesdits organismes. La mission sénatoriale a néanmoins pu obtenir l'un de ces scénarios, à titre d'illustration des montants financiers en jeu.
|
- Garantie de 500 euros de rentes mensuelles en dépendance lourde (Gir 1 et 2) pour les cinquante-soixante-neuf ans en complément des 500 euros de rente mensuelle moyenne allouée par l'Apa en Gir 1 et 2. - Aides financières à la souscription pour les revenus inférieurs à 1 500 euros par mois , croissantes selon l'âge de souscription : Les personnes aidées bénéficieraient d'une aide annuelle d'environ 100 euros à cinquante ans et 160 euros à soixante-neuf ans pour le paiement des primes. A cinquante ans, la prime mensuelle pour les personnes aidées serait inférieure à 5 euros pour les personnes de cinquante ans et inférieure à 10 euros pour les personnes de soixante ans. - Budget annuel de 750 millions d'euros pour ces incitations financières (cinquante-soixante-neuf ans) ayant des revenus inférieurs à 1 500 euros par mois ; - Economie de la « charge évitée » à l'horizon 2040 pour les finances publiques : 17 milliards d'euros. - Dans le cas d'une garantie doublée avec une assurance universelle proposant 1 000 euros de rente mensuelle en cas de dépendance lourde, le budget annuel d'aides à la souscription serait alors de 1,5 milliard d'euros et les économies pour les finances publiques à l'horizon 2040 s'élèveraient à 34 milliards d'euros.
Source : Données recueillies auprès de
diverses sociétés d'assurance
|
A ce stade, la mission considère que la création d'une assurance dépendance obligatoire présenterait plus d'inconvénients que d'avantages. Elle réaffirme sa préférence pour une généralisation de la couverture assurantielle du risque dépendance sur une base volontaire.
Elle souhaite que le recours à l'assurance puisse être assorti d'une aide publique réservée aux personnes les plus démunies, un tel dispositif pouvant être mis en oeuvre dans le cadre d'un réexamen de l'ensemble des dépenses fiscales en faveur des personnes âgées.
La mission estime qu'afin de permettre le plus large accès à la population, le socle assurantiel doit être « multiproduits labellisés » , reposant, soit sur la logique de prévoyance, peu onéreuse d'accès, soit sur celle de la capitalisation, plus coûteuse mais génératrice d'épargne . En effet, la perspective d'un investissement à fonds perdus sur une très longue période est difficilement acceptable par la plus grande partie de la population.
Cette approche multiproduits conduit à examiner les voies et moyens du développement des contrats individuels comme celui des contrats collectifs.
Ayant poursuivi sa réflexion depuis le rapport d'étape, la mission souhaite également mentionner la possibilité de recourir au contrat complémentaire santé qui couvre aujourd'hui plus de 93 % de la population .
b) Optimiser le marché des produits d'assurance à vocation d'épargne au profit de la dépendance
(1) Réorienter les contrats à adhésion individuelle vers la garantie dépendance
(a) Adapter la fiscalité de l'assurance vie transformée en garantie de risque ou couverture complémentaire
Les contrats d'assurance sur la vie peuvent constituer un vecteur dynamique de diffusion de la garantie dépendance. L'Insee estime en effet à près de 15 millions le nombre d'assurés ayant au moins un contrat d'assurance sur la vie en 2010, alors que 155 000 de ces personnes seulement sont couvertes par un contrat d'assurance sur la vie incluant une garantie dépendance.
Les pistes de réflexion envisagées par la mission en 2008 demeurent donc d'actualité :
- avant la survenance de la dépendance,
• une voie consiste à encourager la transformation d'une partie de l'épargne capitalisée sur un contrat d'assurance sur la vie vers un contrat de risque auprès de l'assureur. Une telle mesure permettrait aux personnes assurées les plus âgées, qui n'ont pas souscrit de garantie dépendance complémentaire ou de contrats de risque, de financer une partie de leurs besoins générés par la perte d'autonomie. Dans la mesure où une telle opération consisterait en un rachat partiel ou un dénouement, il conviendrait alors d'alléger, dans la mesure du possible, la fiscalité de ce rachat ;
• il est également envisageable d'inciter à la souscription d'une couverture complémentaire dépendance des personnes assurées sur la vie . Cependant, il convient de souligner qu'en raison de la défiscalisation de la rente d'un contrat de risque, l'imposition de la rente dans le cadre de la fiscalité de la rente viagère à titre onéreux (RVTO) peut décourager une telle démarche. Certains travaux sont en cours pour étudier les conditions d'une réforme de la fiscalité de la rente afin de la rendre plus attractive. A coût constant pour les finances publiques, la diffusion de la rente suppose probablement un redéploiement des avantages fiscaux de l'assurance vie.
- au moment de la survenance de la dépendance , une autre piste réside dans le déblocage de la valeur de rachat du contrat d'assurance sur la vie afin de couvrir les besoins de dépendance ou la conversion immédiate en rente. Ainsi que mentionné ci-dessus, de telles options supposent un allègement de l'imposition du capital débloqué ou de la rente versée dans le cadre de finances publiques fortement contraintes. Certains organismes d'assurance préconisent l'exonération de l'imposition des produits, conformément au dispositif prévu par l'article 125-0-A du code général des impôts, lors du dénouement d'un contrat pour cause d'invalidité.
(b) Adosser un contrat de risque au Perp
Coupler la dépendance et la retraite constitue une piste de réflexion pertinente. Elles partagent le même horizon d'investissement à long terme et leur sortie s'effectue en rente.
Même si le rythme de diffusion du Perp se ralentit depuis quelque temps (29 000 nouveaux plans entre janvier et juin 2010), le nombre total de plans en phase de constitution s'élève à 2,1 millions au 30 juin 2010, soit une progression de 2 % sur un an. Les provisions mathématiques s'établissent à cette même date à 5,7 milliards d'euros.
Il est donc pertinent d'associer la couverture dépendance à celle de la vieillesse, dans le cadre de l'offre de retraite du Perp . Ce dernier s'adresse à des personnes fortement imposées, ayant généralement une grande capacité d'épargne et procédant à une diversification de leur investissement.
Cette association pourrait prendre la forme d'une souscription d'un contrat de prévoyance dépendance, grâce à la majoration des cotisations de base du Perp.
L'incitation fiscale pourrait résider dans la déductibilité de la part des cotisations dépendance dans la limite du plafond existant, dès lors que ce dernier n'est pas saturé.
Votre rapporteur tient à rappeler que sont aujourd'hui considérées comme déductibles les cotisations destinées à garantir le risque de dépendance par la majoration de la rente de base ou complémentaire de retraite d'un contrat dit « Madelin » ou à cotisations définies de l'article 83 du code général des impôts.
Par ailleurs, il convient de relever que la loi portant réforme des retraites a prévu un certain assouplissement du fonctionnement du Perp en autorisant une sortie en capital à hauteur de 20 %. La loi de finances rectificative pour 2010 a, quant à elle, fixé les modalités d'imposition de cette sortie de manière assez avantageuse. Ces dispositions devraient renforcer l'attractivité du Perp.
(2) Développer les contrats d'assurance dépendance d'entreprise
Si un peu moins de la moitié des assurés auprès d'organismes relevant du code des assurances sont couverts par un contrat collectif, ces derniers ne représentent que 7,1 % du montant total de cotisations d'assurance dépendance en 2009. En outre, le nombre de véritables contrats à adhésion obligatoire souscrits au niveau de l'entreprise ou de la branche d'activité demeure limité (86 000).
En conséquence, il peut être pertinent de développer à côté de l'offre d'une garantie individuelle, l'adhésion à des contrats de groupe. En effet, ces derniers sont particulièrement avantageux pour les assurés puisque le coût de la prime est inférieur au prix qui doit être acquitté en cas d'adhésion individuelle . La cotisation moyenne annuelle s'établit à 35 euros contre 361 euros pour les contrats à adhésion individuelle.
En outre, les contrats collectifs permettent de couvrir une population plus jeune dans un cadre mutualisé plus large. En effet, tous les salariés cotisent, quels que soient leur âge, leur revenu ou leur état de santé. La tarification est identique pour tous et est souvent élaborée de manière à garantir une même rente viagère aux assurés. Les contrats collectifs ne nécessitent pas de questionnaire médical. Ils ne prévoient pas de délai de carence ou de franchise. Des possibilités de cotiser à titre individuel sont parfois offertes après le départ de l'entreprise. L'entreprise peut également constituer un lieu propice à l'information, quant au risque de survenance de la dépendance ainsi que sur les différents instruments de couverture.
Le développement des contrats collectifs doit cependant être étudié dans le cadre de leur articulation avec les dispositifs individuels . Ces contrats doivent ainsi reposer sur un socle commun de caractéristiques en termes de définition du risque, de nature de la couverture (viagère ou non), de montant minimal de la rente... En outre, il convient d'examiner les modalités de l'organisation de leur portabilité vers les contrats individuels (lors du départ à la retraite, en cas de démission ou de licenciement), ou vers un autre contrat collectif.
D'un point de vue fiscal, les enveloppes prévoyance existantes, qui prévoient une exonération de charges sociales des cotisations d'assurance dépendance versées par l'employeur ne sont pas saturées. Il serait donc possible de développer une incitation fiscale dans le cadre de cette enveloppe.
c) Utiliser les contrats complémentaires santé comme vecteur de diffusion de la garantie dépendance
Dans un souci de généralisation de la garantie dépendance, sans recourir à une obligation de couverture, la mission a examiné la possibilité de renforcer le développement d'une telle garantie dans le cadre des contrats d'assurance complémentaire santé.
Cette proposition, formulée notamment par le groupement des entreprises mutuelles d'assurance (Gema), permettrait de créer une forte mutualisation du risque compte tenu de la population déjà couverte. D'ores et déjà, les mutuelles de la fonction publique offrent depuis 1996 à plus de trois millions d'adhérents une couverture dépendance en inclusion automatique à leur contrat de complémentaire santé et prévoyance souscrits sur la base d'une adhésion individuelle.
Par extrapolation des données fournies par l'exemple des mutuelles de la fonction publique, dans l'hypothèse où l'ensemble de la population serait couverte, une inclusion de garantie permettrait de fournir une rente de l'ordre de 500 euros en cas de dépendance lourde, pour un coût de l'ordre de 50 euros par an pour les moins de soixante ans et de 110 euros au-delà.
De surcroît, une telle inclusion apparaît opportune, dès lors que les complémentaires santé interviennent déjà dans la couverture des charges induites par la dépendance puisqu'elles remboursent tout ou partie des frais de soins prodigués à des personnes dépendantes.
Une telle préconisation, au-delà de sa pertinence en termes de mutualisation du risque, requiert un examen approfondi , notamment sur sa mise en oeuvre technique et prudentielle.
D'une part, l'inclusion obligatoire d'une telle garantie dans un contrat complémentaire santé pourrait se heurter à la possible introduction d'un biais dans la concurrence et au renchérissement du coût du contrat. En effet, une telle pratique n'est concevable que si le coût de la garantie accessoire incluse paraît secondaire au regard du coût des garanties principales.
D'autre part, la détermination du caractère automatique ou non de l'inclusion d'une telle couverture dans un contrat souscrit à titre facultatif tend à réintroduire indirectement le débat sur la nature obligatoire ou non de l'assurance dépendance .
Sous réserve des observations précédentes, la mission juge pertinent d'examiner les voies et moyens d'une incitation à la souscription d'une couverture dépendance dans le cadre d'un contrat complémentaire santé.
d) Prévoir un plan d'information pédagogique et ciblé
Aucune réforme de la dépendance ne pourra atteindre son objectif sans la mise en oeuvre d'un plan d'information . Contrairement à la santé ou à la retraite, le risque dépendance ne concerne pas toute la population. Une politique de sensibilisation est nécessaire.
Un tel plan d'information doit tout d'abord permettre la prise de conscience , non seulement des générations plus avancées en âge, mais également des plus jeunes, quant aux enjeux de la perte d'autonomie . L'âge moyen de souscription d'un contrat d'assurance est, en effet, de soixante-deux ans . Or le montant de la cotisation est corrélé à l'âge. A titre d'illustration, à soixante-dix ans, il peut être quatre fois supérieur à celui d'une personne âgée de trente-cinq ans.
Aussi primordiale que puisse être une telle politique d'information en faveur de la souscription d'une couverture dépendance, elle se heurtera, sans doute, à la réticence des personnes face à l'effet « tunnel » que procure l'immobilisation du capital ainsi qu'aux arbitrages au profit des besoins d'investissements jugés prioritaires (logement...).
C'est pourquoi ce plan d'information devrait être pédagogique et ciblé . A titre d'illustration, deux temps majeurs peuvent être identifiés, s'agissant des salariés, l'entrée dans la vie active et le départ en retraite. La démarche d'information pourrait être essentiellement de nature pédagogique aux fins de sensibilisation pour les nouveaux actifs alors qu'elle pourrait être de nature plus incitative à la couverture pour les retraités.
En second lieu, ce plan d'information doit également conduire à une réelle lisibilité des produits et à leur comparabilité . Chacun doit disposer des éléments nécessaires lui permettant d'identifier, en fonction notamment de sa capacité d'épargne et de son âge, le produit le plus adapté que ce celui-ci réponde à une logique de souscription assurantielle ou mutualiste, individuelle ou collective.
Comme le notait la mission en 2008, la mise en place d'un outil d'information simple et clairement identifié , sur le modèle du Gip Info-retraite pourrait contribuer à la diffusion la plus complète des informations relatives à la couverture du risque dépendance.
e) Définir un contrat « socle » établi dans le cadre d'un partenariat « public-privé »
Dans son premier rapport, la mission relevait que la logique de financement mixte qu'elle appelait de ses voeux impliquait la mise en place d'une forme de partenariat public-privé en matière de prise en charge du risque dépendance.
Ce partenariat implique :
- l'élaboration d'un référentiel commun pour l'évaluation de la perte d'autonomie aujourd'hui inexistant ;
- une harmonisation des contrats passant par la voie de la labellisation ;
- une gouvernance efficiente .
(1) Créer une définition commune
La mise en oeuvre du partenariat public-privé implique au premier chef de mettre en oeuvre une définition de la dépendance commune à l'ensemble des partenaires.
A cet égard, les propositions de la mission ont été prises en compte à travers les travaux du groupe de travail animé par la CNSA sur l'évaluation des situations de perte d'autonomie des personnes âgées (cf. supra ). Les propositions de ce groupe, qu'il s'agisse de l'élaboration d'un glossaire commun, de la reconnaissance mutuelle des informations recueillies par les partenaires ou de la création d'une commission nationale du partenariat public-privé doivent permettre de progresser rapidement vers une harmonisation des définitions et des méthodes d'évaluation de la perte d'autonomie.
(2) Labelliser les contrats
Une telle labellisation des contrats doit permettre de garantir la fiabilité des contrats . L'articulation de l'intervention de la solidarité nationale avec l'étage assurantiel ne peut être organisée que si ce dernier est cohérent, en dépit de la diversité des supports. Si les contrats offerts sur le marché peuvent être construits selon une logique commerciale propre à chaque organisme d'assurance, chacun d'entre eux devrait comporter un « socle » commun de stipulations propres notamment à définir l'étendue minimale de la garantie, quant au niveau de dépendance et au montant de la rente.
La plupart des organismes et fédérations d'assurance estiment entre 300 et 500 euros le montant mensuel de rente viagère qui devrait pouvoir être servi en cas de dépendance lourde et consolidée, sans que ce montant ait vocation à différer selon que l'assuré reste à son domicile ou est placé en établissement. Le tableau suivant retrace les montants moyens de cotisation mensuelle pratiqués par les compagnies d'assurance pour obtenir ce niveau de rente, en fonction de l'âge de souscription.
Simulation du montant mensuel des cotisations et du
niveau de la rente
en fonction de l'âge de souscription
|
Niveau de rente
|
|||
|
300 |
500 |
||
|
Age de souscription |
40 |
6 |
10 |
|
50 |
9 |
15 |
|
|
55 |
11 |
18 |
|
|
60 |
13 |
22 |
|
|
65 |
17 |
28 |
|
|
70 |
23 |
38 |
|
|
75 |
33 |
55 |
|
|
Source : FFSA- transmis par le ministère des solidarités et de la cohésion sociale |
|||
Le processus de labellisation devrait également permettre de déterminer les modalités communes et minimales de la garantie concernant notamment :
- le type de prestations fournies ;
- l'indexation et la revalorisation des prestations ;
- la sélection médicale éventuelle ;
- les délais de carence et de franchise.
La question des modalités du provisionnement devrait également être abordée non seulement afin d'anticiper la pleine mesure de la sinistralité mais également de trancher le débat entre gestion annuelle et gestion viagère. Votre rapporteur juge cette question essentielle car elle a non seulement des conséquences en termes de tarification mais également du point de vue de droit de l'assuré à transférer son contrat.
(3) Instaurer une gouvernance efficiente
Toute instauration de partenariat public-privé pose au préalable la question de sa gouvernance. Or il apparaît que ce sujet est complexe et primordial car il touche au coeur du mécanisme d'assurance : le pilotage du risque .
La mission s'est déclarée favorable à la création à terme d' un processus de reconnaissance de l'état de dépendance conjoint public-privé , déclenchant les prestations afin de conduire à une reconnaissance commune du sinistre par les experts publics et privés. Les pratiques d'expertises devraient également être encadrées afin d'assurer une prise en charge du souscripteur conforme à la définition commune publique-privée de la dépendance.
La proposition de création d'une commission nationale du partenariat public-privé formulée par le groupe de travail animé par la CNSA sur l'évaluation des situations de perte d'autonomie des personnes âgées pourrait être l'un des éléments de préfiguration de la gouvernance future du partenariat.
f) Etudier les conditions de la pérennité de la couverture : la transférabilité des contrats
La mission estime essentiel de prévoir les modalités de la transférabilité des contrats. En effet, la généralisation de la couverture , vecteur de la mutualisation du risque requiert que soient conçues des passerelles entre les couvertures d'entreprise et les couvertures individuelles, d'une part, ainsi qu'entre organismes d'assurance, d'autre part.
Or une telle portabilité ne peut être organisée que si sont levés préalablement certains obstacles techniques car la transférabilité doit s'exercer dans des conditions neutres de marché pour l'assureur et sans perte de droit pour l'assuré.
(1) Du point de vue de l'assureur
(a) La gestion du risque
S'agissant de la transférabilité d'un contrat entre organismes d'assurance, elle se heurte tout d'abord à la grande disparité des caractéristiques de ces contrats . En effet, le transfert est simple si le produit d'assurance est le même. Or, chaque assureur dispose de sa propre tarification, de sa propre définition du risque, de son propre barème de prestations...etc ; les termes du contrat reposent sur une évaluation et une gestion du risque spécifiques à chaque organisme. Ce risque est ainsi apprécié par rapport à la mutualité des assurés de l'organisme. La tarification ou la sélection s'appuie alors sur des éléments démographiques, financiers et autres définissant le niveau de risque : âge, sexe, état de santé, catégorie socio-professionnelle, activités sportives.... La prestation peut donc être différente dans le contrat d'accueil en raison d'une population couverte ayant des caractéristiques différentes.
A titre d'illustration, l'assureur ou le groupe recevant des personnes transférées serait pénalisé si ces dernières avaient un profil de risque plus élevé que la moyenne. Des ajustements tarifaires tant de l'organisme receveur que de l'organisme donneur (de personnes transférées) pourraient donc s'imposer en fonction de l'ampleur et du profil des transferts constatés.
(b) La gestion des actifs
Ensuite, la transférabilité entraîne éventuellement pour l'assureur une gestion spécifique des actifs . Dans le cas d'une gestion viagère, la provision représente l'engagement de l'assureur envers l'assuré et a comme contrepartie des éléments d'actifs. Bien que non propriétaire de la provision, l'assuré, en décidant de transférer son contrat chez un autre assureur, déclenche un mécanisme semblable à un « rachat » de la provision et donc à la réalisation éventuelle d'une moins-value. En outre, tout transfert tend à diminuer la maturité moyenne des contrats, ce qui peut avoir dans une certaine mesure comme conséquence de réduire l'horizon de gestion des actifs sous-jacents et in fine les rendements des contrats.
(2) Du point de vue de l'assuré : garantie annuelle ou viagère
Du point de vue de l'usager, la transférabilité peut se heurter aux différentes modalités de gestion, selon qu'elle est viagère ou annuelle.
Il convient de souligner que dans le cas d'une garantie annuelle, l'assuré n'acquiert aucun droit, s'il met fin à son contrat. A l'inverse, dans le cadre de la garantie viagère, la personne assurée paie une prime qui doit permettre la couverture de son propre risque. Cette garantie insensible aux évolutions démographique constitue un engagement envers l'assuré de prise en charge de ses futurs sinistres tout au long de sa vie.
Cette double gestion complexifie la question de la transférabilité. Votre rapporteur s'interroge sur la possibilité de majorer la cotisation due dans le cadre d'une garantie annuelle afin de donner lieu à constitution d'une provision qui, bien que l'assuré n'en soit pas propriétaire, pourrait permettre la reprise du contrat par un autre organisme d'assurance en couverture viagère.
(3) Du point de vue de l'entreprise
S'agissant de la transférabilité des contrats entre entreprises , il convient de relever qu'en vertu d'une tendance au renforcement des obligations des entreprises en termes de maintien de certaines garanties de santé et prévoyance pour les personnes ayant quitté l'entreprise sous certaines conditions, celles-ci pourraient être réticentes à proposer une couverture viagère de la dépendance risquant de s'exposer à une augmentation de leurs passifs sociaux.
7. Aménager la gouvernance afin de renforcer le rôle du Parlement et celui des départements
Parmi les principales recommandations formulées par la mission en 2008 au sujet de la gouvernance, celle relative à l'élaboration conjointe des Priac par les départements et les ARS au sein d'une structure de concertation a été partiellement mise en oeuvre. La loi HPST prévoit en effet que les Priac sont élaborés par les ARS, après consultation de la commission de coordination à laquelle participent les représentants des conseils généraux. En revanche, contrairement à ce qu'avait souhaité la mission, les départements ne sont pas cosignataires des Priac .
D'autres propositions demeurent d'actualité et peuvent être précisées.
a) Renforcer le rôle du Parlement
La mission estime que la réforme de la prise en charge de la perte d'autonomie devrait s'accompagner d'un renforcement de l'information et du rôle du Parlement, conformément aux règles en vigueur pour les quatre branches de la sécurité sociale.
Dans leur enquête sur la consommation des crédits soumis à l'objectif global de dépenses, l'inspection générale des affaires sociales (Igas) et l'inspection générale des finances (IGF) ont notamment souligné l'insuffisance de l'information du Parlement en ce qui concerne le secteur médico-social .
|
L'OGD et l'apport financier de la CNSA à celui-ci sont fixés uniquement par voie d'arrêté, le Parlement n'étant informé de leur montant prévisionnel que dans le cadre de l'annexe 8 du PLFSS dont la lisibilité est assez faible. La CNSA n'est pas insérée dans les tableaux d'équilibre soumis au vote au PLFSS et le Parlement ne se prononce donc pas par un vote sur les comptes et le budget prévisionnel de la CNSA. L'efficacité des dépenses publiques conduit ainsi à souligner l'insuffisance du contrôle du Parlement sur les crédits de la dépendance de manière générale et de l'OGD en particulier. La situation actuelle apparaît en effet préjudiciable en raison : - de l'éclatement des débats du projet de loi de financement de la sécurité sociale entre de nombreux enjeux différents, dans un contexte où l'Ondam voté par le Parlement ne comprend pas la totalité des montants destinés aux établissements et services aux personnes dépendantes ; - de l'extrême complexité des circuits de financement caractérisés par la double comptabilisation des crédits d'assurance maladie.
En définitive, il est sans doute nécessaire de
rétablir une plus grande clarté de l'approche du secteur
médico-social dans le cadre de l'examen du projet de loi de financement
de la sécurité sociale. Cette démarche supposerait
a
minima
de revoir la loi organique n° 2005-881 du
2 août 2005 pour
permettre à la loi de financement de
voter un tableau d'équilibre pour le risque « perte
d'autonomie », avec éventuellement une séparation de la
partie « personnes âgées » et de la partie
« handicap ». Il conviendrait que la répartition du
financement de l'OGD entre l'assurance maladie et la CNSA soit
présentée de manière plus lisible, en permettant au
Parlement de voter chaque année, dans le cadre de la loi de financement
de la sécurité sociale, des tableaux d'équilibre
(dépenses, recettes, solde) présentant
l'intégralité des dépenses et des recettes, y compris les
ressources propres de la CNSA et le complément que la caisse apporte sur
ces mêmes ressources à l'Ondam médico-social.
|
La mission soutient ces propositions et estime que la réforme à venir devrait permettre une modification de la loi organique de 2005, afin de permettre au Parlement d'appréhender de manière plus complète les dépenses et recettes de la CNSA .
b) Affirmer, pour l'avenir, le principe de parité de financement de l'Apa entre l'Etat et les conseils généraux
La mission considère que l'affirmation d'un partage de la charge d'Apa selon une règle de stricte égalité entre le niveau national et le niveau local est indispensable pour l'avenir et ce d'autant plus que depuis 2008, les termes du rapport entre la part apportée par la CNSA et celle fournie par les départements se sont dégradés (respectivement 30 % et 70 %).
Des mécanismes devront ainsi être mis en oeuvre pour garantir le caractère pérenne de cette répartition égalitaire du coût de la prestation.
Comme exposé précédemment, la mesure de prise de gage sur patrimoine proposée par la mission qui va mécaniquement abaisser la contribution relative des conseils généraux dans le financement de l'Apa ainsi que la création d'une seconde journée de solidarité sont des pistes à explorer pour atteindre cette parité de financement.
c) Modifier les critères de péréquation pour la répartition de l'enveloppe d'Apa afin de garantir une approche plus juste de la charge objective pour les départements
• Les propositions de la CNSA
Après avoir constitué fin 2009 un groupe de travail afin de réfléchir aux critères de péréquation des concours versés aux départements, le conseil de la CNSA a adopté en juin 2010, de manière consensuelle, des propositions de modification qui ont été transmises au Gouvernement.
La CNSA a d'abord envisagé une modification modeste, consistant à ramener de 5 % à zéro le critère du nombre de bénéficiaires du RMI , qui n'a pas de lien direct avec la problématique de la dépendance. Plus substantiel est le projet de modifier les critères relatifs au nombre de personnes âgées de plus de soixante-quinze ans (actuellement 50 %) et à la dépense annuelle au titre de l'Apa (actuellement 20 %). Les simulations de la caisse réduisent le premier à 40 % et portent le second à 60 %. Le critère du potentiel fiscal passerait, quant à lui, de - 25 % à - 30 %. Selon la CNSA, ce scénario conduirait à un redéploiement entre départements de 100 millions d'euros sur une enveloppe globale de 1,5 milliard d'euros, sans qu'aucun département ne voie le concours de la caisse qu'il reçoit augmenter ou diminuer de plus de 3 %.
Selon Laurent Vachey, directeur de la CNSA, « une telle proposition est relativement modérée. Elle aboutira mécaniquement à mieux compenser les dépenses au titre de l'Apa des petits départements ruraux qui ont un nombre important de demandeurs à faibles revenus et un ticket modérateur faible » .
• La proposition de l'assemblée des départements de France
L'assemblée des départements de France (ADF) propose, pour sa part, de modifier les pondérations existantes en ramenant à 20 % le critère des personnes âgées de plus de soixante-quinze ans et à 50 % celui des dépenses consacrées à l'Apa .
L'ADF plaide, par ailleurs, pour que l'Etat prenne en charge 70 % des dépenses au titre de l'Apa.
• La position de la mission
Dans la continuité de ses recommandations formulées en 2008, la mission estime que des aménagements doivent être apportés au système actuel de péréquation.
En effet, au-delà du nombre de personnes âgées et du potentiel fiscal, l'explication des deux tiers des disparités entre départements résulte d'une prévalence du risque inégalement répartie selon les catégories socioprofessionnelles : certains départements font face, du fait de leur structure sociodémographique, à des charges élevées par rapport à leur potentiel financier. Le nombre de bénéficiaires du minimum vieillesse est également un facteur important, le « ticket modérateur » à la charge du bénéficiaire de l'Apa étant fonction de ses revenus. Ainsi que l'a expliqué le directeur de la CNSA, Laurent Vachey, « si l'on modifie les critères de pondération actuels en tenant compte de ces deux éléments - la composition sociodémographique et le nombre de bénéficiaires du minimum vieillesse -, les disparités financières constatées entre les départements seraient réduites. Le troisième tiers des disparités semble, en revanche, relever de l'organisation intrinsèque des départements et de leur générosité. »
En conséquence, la mission réitère sa proposition consistant à apporter trois correctifs au dispositif actuel de péréquation :
- la suppression de la référence au nombre de bénéficiaires du RMI , laquelle n'a pas de lien avec les dépenses départementales de dépendance, comme l'a également noté la CNSA ;
- la mise en place d'un critère de revenu par habitant , notamment parce que ce critère est directement corrélé à celui de ticket modérateur et est ainsi susceptible de donner une image plus fidèle des charges réellement supportées par les départements ;
- la substitution à la notion de « potentiel fiscal » de celle de « potentiel financier » , qui donne une vision plus exacte des ressources des départements.
Le but poursuivi est bien de permettre une approche plus juste de la charge objective d'Apa pour les départements.
En tout état de cause, une réforme d'ampleur des critères de péréquation pouvant avoir une incidence importante sur les finances de certains départements, un mécanisme de transition pourrait être envisagé pour lisser les effets du passage au niveau système.
d) Expérimenter, sur une base volontaire, une gestion déléguée aux départements des crédits d'assurance maladie des Ehpad
La possibilité d'accorder aux départements la compétence de tarification et de gestion des crédits d'assurance maladie des établissements de leur ressort constitue, aux yeux de la mission, une autre piste à explorer.
Il convient de rappeler qu'elle avait déjà été préconisée par le rapport de Raoul Briet et Pierre Jamet, qui recommandaient d'attribuer aux conseils généraux les compétences de tarification et de financement sur les établissements et services du champ médico-social (avec le basculement vers une tarification binaire, hébergement d'un côté et soins-dépendance de l'autre, le tout encadré par des règles continuant à être fixées au plan national).
Certains départements seraient prêts à expérimenter une gestion déléguée des crédits d'assurance maladie destinés aux Ehpad, voire un transfert de l'entière compétence de tarification et de financement des Ehpad.
Une telle démarche pourrait présenter des avantages significatifs, d'une part, en plaçant le processus tarifaire sous une autorité unique , d'autre part, en permettant d' agir, sans doute plus efficacement qu'aujourd'hui, sur le reste à charge en Ehpad.
La mission maintient donc sa proposition d'expérimenter cette approche , dans un cadre strictement défini :
- cette expérimentation serait menée avec des départements volontaires ;
- elle s'effectuerait sur la base d'un nombre réduit d'établissements , à savoir ceux pour lesquels une forfaitisation de l'ensemble des dépenses de soins aurait été mise en place ;
- elle serait suivie d'une évaluation remise au Parlement , afin de pouvoir apprécier l'efficacité de cette mesure et d'en tirer les conséquences qui s'imposent.
e) Améliorer la gouvernance de la CNSA
• La nécessité d'associer les assureurs aux réflexions sur la gestion du risque dépendance
Dans son rapport d'étape, la mission avait préconisé de réformer la gouvernance de la CNSA, notamment en associant les assureurs aux réflexions sur la gestion du risque dépendance .
La mise en place d'un véritable partenariat « public-privé » requiert en effet des échanges réguliers et techniques sur différents dossiers, qui ne peuvent être menés dans le cadre du conseil de la caisse, à vocation plus générale.
La proposition de la mission d'instaurer un comité ad hoc dans lequel siègeraient des représentants des assurances, des mutuelles et des institutions de prévoyance n'a pas été suivie d'effet. Toutefois, la proposition du groupe de travail piloté par la CNSA sur l'évaluation des situations de perte d'autonomie des personnes âgées (cf. supra ) de créer une commission nationale du partenariat public-privé composée, à part égale, de représentants des organismes d'assurance et des institutions publiques (ministères, conseils généraux, caisses) s'inscrit dans la même logique.
• Le risque de disparition des plans d'aide à l'investissement de la CNSA
Dans son rapport d'étape, la mission s'inquiétait de la persistance de la sous-consommation des enveloppes financières médico-sociales dans un contexte de rareté des fonds publics. Elle ne peut donc que se féliciter des nouvelles modalités de construction de l'Ondam médico-social, qui devraient mettre fin à cette situation (cf. supra ).
Cependant, si elle présentait des inconvénients réels, l'existence de crédits non consommés au sein de l'OGD permettait à la CNSA d'inscrire à son budget de l'année suivante un plan d'aide à l'investissement grâce auquel elle participait à la modernisation des établissements médico-sociaux. Cette participation de la CNSA aux projets de modernisation est essentielle pour les établissements, dans la mesure où bon nombre de financeurs n'acceptent de s'engager qu'une fois que la caisse a confirmé sa participation.
Les évolutions en cours dans la construction de l'Ondam médico-social et de l'OGD vont mettre fin aux excédents constatés, et par conséquent faire disparaître les réserves de la CNSA qui lui permettaient de bâtir des plans d'aide à l'investissement .
Dans leur enquête sur la consommation des crédits soumis à l'objectif global de dépense réalisée en 2009 et dont les résultats définitifs ont été publiés en février 2010, l'Igas et l'IGF avaient certes recommandé la mise en place d'une nouvelle procédure budgétaire permettant d'éviter les sous-consommations de crédits, mais également l'inscription explicite dans l'OGD d'une enveloppe de financement au titre du plan d'aide à l'investissement permettant la poursuite d'actions de modernisation des établissements sociaux et médico-sociaux . Cette préconisation n'a pas pour l'instant été suivie d'effets.
Un amendement au projet de loi de financement de la sécurité sociale pour 2011 présenté par Sylvie Desmarescaux, rapporteur de la commission des affaires sociales pour le secteur médico-social, a cependant permis de garantir la mise en place d'un plan d'aide à l'investissement pour la seule année 2011.
ANNEXES
Guide méthodologique pour le débat
Les enjeux essentiels
|
Quels moyens mettre en oeuvre pour empêcher ou retarder la survenue de la dépendance ? |
|
Quel type de prévention privilégier : dépistage, évaluation, intervention, suivi... ? |
|
A quel moment engager ces actions de prévention et dans quel cadre ? |
|
Comment employer et former à la prévention tous les professionnels de santé intervenant auprès des personnes âgées ? |
|
Comment améliorer la qualité de la prise en charge à domicile et garantir son caractère équitable ? |
|
Evaluation des besoins : comment améliorer l'évaluation des besoins des personnes âgées en perte d'autonomie ? En particulier, comment mieux tenir compte des maladies neurodégénératives ? Une nouvelle grille Aggir est-elle souhaitable ? Quelle formation proposer aux évaluateurs ? |
|
Gestion de l'Apa : comment pallier les difficultés rencontrées aujourd'hui dans la gestion de l'Apa (disparités territoriales, délais de procédure, contrôle des aides accordées...) ? |
|
Niveau de prise en charge : faut-il recentrer le dispositif de l'Apa à domicile sur les seuls Gir 1 à 3 ? Les plans d'aide actuels sont-ils adaptés à toutes les situations individuelles ? Comment répondre à l'érosion actuelle du « pouvoir d'achat » des prestations non revalorisées régulièrement ? |
|
Equité du financement : l'Apa doit-elle continuer à être attribuée sans tenir compte du patrimoine des personnes en perte d'autonomie ? En cas de réponse négative, faut-il opter pour un recours sur succession ou une prise de gage ? A quel niveau et dans quelles conditions ? |
|
Régulation du secteur : comment rationaliser le cadre juridique actuel du secteur de l'aide à domicile ? Quel régime privilégier pour la création des services de soins infirmiers à domicile (Ssiad) ? Quel mode de tarification retenir ? |
|
Métiers de la dépendance : comment assurer le développement de la qualification des professionnels intervenant auprès des personnes dépendantes ? Comment accompagner le développement des métiers de la dépendance ? |
|
Aidants familiaux : par quels moyens renforcer le soutien aux aidants ? |
|
Quelle prise en charge en établissement ? |
|
Offre d'hébergement : les objectifs et le contenu des plans pluriannuels de création de places sont-ils parfaitement adaptés aux besoins ? Tiennent-ils compte des besoins locaux et des aspirations des personnes ? Sont-ils réalistes en termes budgétaires ? |
|
Reste à charge : faut-il transférer des postes de dépenses aujourd'hui à la charge des personnes hébergées vers d'autres financeurs ? Comment faire en sorte que les aides soient dirigées vers les personnes qui en ont le plus besoin ? L'Apa, les aides au logement, les aides fiscales et l'aide sociale à l'hébergement sont-elles convenablement articulées ? |
|
Efficience de la dépense en établissement : comment pallier les difficultés aujourd'hui rencontrées dans la convergence tarifaire entre établissements ? Quelles économies attendre de la reconversion de lits hospitaliers en lits d'établissements médico-sociaux ? Faut-il mettre en place des forfaits uniques couvrant l'ensemble des dépenses de soins ? Quels enseignements tirer de l'expérimentation de l'intégration des dépenses de médicaments dans les tarifs soins des Ehpad ? |
|
Quelle gouvernance ? |
|
Cinquième branche ou cinquième risque : le modèle des quatre branches de la sécurité sociale, conçues au lendemain de la seconde guerre mondiale, peut-il être décalqué pour la prise en charge de la dépendance ? |
|
Rôle du Parlement : est-il logique que le Parlement ne se prononce pas sur l'intégralité des recettes et dépenses correspondant au risque « perte d'autonomie » dans le cadre du projet de loi de financement de la sécurité sociale ? |
|
Quelle répartition des rôles entre l'Etat, les départements et la CNSA ? Quelles conséquences sur la participation respective de l'Etat et des départements au financement de la perte d'autonomie ? |
|
Quelle convergence entre compensation du handicap et prise en charge de la perte d'autonomie ? Jusqu'à quel point les enjeux sont-ils comparables ? |
|
Quel financement ? |
|
Solidarité/prévoyance : le financement du cinquième risque peut-il relever intégralement de la solidarité nationale ? Doit-il reposer sur un partenariat public-privé ? Peut-il, à terme, relever de la seule prévoyance individuelle ? |
|
Recettes nouvelles : Quelles nouvelles recettes pourraient être consacrées au financement de la dépendance dans un contexte financier contraint ? Création d'une deuxième journée de solidarité nationale ? Elargissement de la contribution solidarité autonomie (CSA) ? Alignement du taux de CSG des retraités sur celui des actifs ? Quel serait le rendement de ces différentes solutions et quelles difficultés soulèveraient-elles ? |
|
Assurance : pour développer la couverture assurantielle, faut-il recourir à l'assurance obligatoire ou privilégier l'incitation ? |
|
Couverture obligatoire : en cas de mise en oeuvre d'une assurance obligatoire : par quels moyens contrôler le respect de l'obligation d'assurance ? Quelles sanctions appliquer en cas de défaut d'assurance ? Quelles seraient les prérogatives des organismes d'assurance en matière de refus de garantie, de tarifs, de sélection médicale ? |
|
Couverture volontaire : si l'assurance volontaire est privilégiée : comment optimiser le marché des produits d'assurance à vocation d'épargne au profit de la dépendance ? Comment utiliser les contrats complémentaires santé comme vecteur de la diffusion de la garantie dépendance ? Faut-il prévoir un plan d'information pédagogique et ciblé ? Sur quel socle commun fonder un partenariat entre les financeurs publics et privés (définition commune de la dépendance, labellisation des contrats, gouvernance efficience,...) ? Comment répondre à la question de la transférabilité des contrats ? |
|
Aide à l'assurance : faut-il assortir le recours à l'assurance d'une aide publique réservée aux personnes les plus démunies ? Si oui, dans quelles conditions et avec quels moyens ? Un redéploiement de crédits est-il envisageable dans le cadre d'une refonte des dépenses fiscales ciblées sur les personnes âgées ? |

Glossaire
|
L'évaluation se fait sur la base de dix-sept variables : - dix variables dites « discriminantes » se rapportent à la perte d'autonomie physique et psychique et sont utilisées pour le calcul du Gir (groupe iso-ressources) : cohérence, orientation, toilette, habillage, alimentation, élimination, transferts (se lever, se coucher, s'asseoir), déplacement à l'intérieur, déplacement à l'extérieur, communication à distance ; - sept variables dites « illustratives », concernant la perte d'autonomie domestique et sociale, n'entrent pas dans le calcul du Gir mais apportent des informations utiles à l'élaboration du plan d'aide : gestion personnelle de son budget et de ses biens, cuisine, ménage, transports, achat, suivi du traitement, activités de temps libre. • Apa - Entrée en vigueur le 1 er janvier 2002 en remplacement de la PSD (prestation spécifique dépendance), l'Apa (allocation personnalisée pour l'autonomie) est une allocation destinée aux personnes âgées de soixante ans ou plus, qui ont besoin - en plus des soins qu'elles sont susceptibles de recevoir - d'une aide pour accomplir les actes essentiels de la vie courante, ou dont l'état nécessite une surveillance régulière. Elle peut bénéficier à des personnes hébergées à domicile ou en établissement. Son attribution n'est pas soumise à condition de ressources, mais le montant de la participation du bénéficiaire (le « ticket modérateur », c'est à dire la somme restant à sa charge) dépend des revenus de celui-ci. • CNSA - Mise en place en 2005, la CNSA (caisse nationale de solidarité pour l'autonomie) est chargée de financer les aides en faveur des personnes âgées dépendantes et des personnes handicapées ; de garantir l'égalité de traitement sur tout le territoire et pour l'ensemble des handicaps ; assurer une mission d'expertise, d'information et d'animation pour suivre la qualité du service rendu aux personnes. La CNSA est donc à la fois une « caisse » chargée de répartir les moyens financiers et une « agence » d'appui technique. • Coupe « Pathos » - Elaboré en partenariat par le syndicat national de gérontologie clinique (SNGC) et le service médical de la caisse nationale d'assurance maladie des travailleurs salariés (Cnamts), le modèle Pathos évalue à partir des situations cliniques observées les soins médico-techniques nécessaires pour assumer la prise en charge de toutes les pathologies d'une population de personnes âgées, en établissement ou à domicile. Outil de « coupe transversale », il donne la « photographie » d'une population à un moment donné, dans un objectif de comparaison de services, de structures ou de populations. • Gir - Les groupes iso-ressources (Gir) permettent de classer les personnes en fonction des différents stades de perte d'autonomie. Ils sont au nombre de six.
- Le
groupe iso-ressources 1
comprend les personnes âgées confinées au lit ou au
fauteuil, dont les fonctions mentales sont gravement altérées et
qui nécessitent une présence indispensable et continue
d'intervenants ;
- le groupe iso-ressources 3 réunit les personnes âgées ayant conservé leur autonomie mentale, partiellement leur autonomie locomotrice, mais qui ont besoin quotidiennement et plusieurs fois par jour d'être aidées pour leur autonomie corporelle ; - le groupe iso-ressources 4 intègre les personnes âgées n'assumant pas seules leurs transferts mais qui, une fois levées, peuvent se déplacer à l'intérieur de leur logement. Elles doivent parfois être aidées pour la toilette et l'habillage. Ce groupe s'adresse également aux personnes âgées n'ayant pas de problèmes locomoteurs mais devant être aidées pour les activités corporelles et pour les repas ; -le groupe iso-ressources 5 comporte des personnes âgées ayant seulement besoin d'une aide ponctuelle pour la toilette, la préparation des repas et le ménage ; - le groupe iso-ressources 6 réunit les personnes âgées n'ayant pas perdu leur autonomie. • Maia - Afin de favoriser « l'intégration » des différents dispositifs d'accompagnement des personnes atteintes de la maladie d'Alzheimer et de leurs familles, le plan Alzheimer 2008-2012 prévoit la création de « maisons pour l'autonomie et l'intégration des malades Alzheimer » (Maia) fédérant le réseau des acteurs de proximité et coordonnant leurs actions autour du malade. • OGD - Les crédits médico-sociaux sont retracés chaque année par l'objectif global de dépense (OGD) composé de l'Ondam médico-social (sous-objectifs « contribution de l'assurance maladie aux dépenses en établissements et services pour personnes âgées » et « contribution de l'assurance maladie aux dépenses en établissements et services pour personnes handicapées ») et de la contribution propre de la caisse nationale de solidarité et d'autonomie (CNSA). • Priac - Le Priac (programme interdépartemental d'accompagnement des handicaps et de la perte d'autonomie) est un outil de programmation régional et pluriannuel qui organise l'adaptation et l'évolution de l'offre régionale de prise en charge et d'accompagnement des personnes en situation de handicap et des personnes âgées dépendantes.
• Ssiad
- Les services de
soins infirmiers à domicile (Ssiad) contribuent au maintien à
domicile des personnes âgées en situation de dépendance en
offrant des prestations paramédicales (infirmières et/ou aides
soignantes) coordonnées avec celles des autres intervenants à
domicile (auxiliaire de vie, aide ménagère,
kinésithérapeute...).
|
CONTRIBUTIONS
|
|
|
|
Guy FISCHER Vice-président du Sénat Sénateur du Rhône Groupe Communiste Républicain Citoyen et des Sénateurs du Parti de Gauche ________ |
Paris, le 21 janvier 2011 |
|
Contribution de Guy FISCHER pour le groupe CRC-SPG au rapport de la mission commune d'information sur la prise en charge de la dépendance et la création du cinquième risque |
|
Il y a de cela deux ans, le groupe CRC-SPG apportait sa contribution au rapport de la mission commune d'information sur la prise en charge de la dépendance et la création du cinquième risque afin de faire connaître ses éléments de réflexions et de propositions et réaffirmer son opposition à un mode de financement présenté par le rapporteur comme par le Gouvernement comme inéluctable, celui du recours assurantiel.
Selon nous, la vie, ses évolutions, les éventuelles dégradations des conditions d'existence ne sont pas des risques assurantiels, ce sont des besoins à satisfaire.
Ce refus de la substitution du champ de la solidarité par le secteur commercial nous conduisait déjà à nous interroger sur la notion de «risque », dont nous savions que son utilisation renvoyait à des pratiques que nous ne voulions pas voir se développer, c'est-à-dire le financement à terme des besoins individuels par des contrats reposant exclusivement sur les capacités contributives de nos concitoyens.
Nous sommes convaincus aujourd'hui que cette notion de « risque » est utilisée à dessein. Elle tend à donner l'illusion que la dépendance serait un événement soudain, irrésistible, contre lequel la seule «prévention » possible reposerait sur la conclusion, le plus en amont possible, de contrat d'épargne et/ ou d'assurance, pouvant le cas échéant, intervenir et permettre le financement au moins partiel des besoins issus de cette situation.
Nous ne partageons pas cette conception de la dépendance, ni le terme utilisé. Nous préférons pour notre part, parler de « perte d'autonomie », étant entendu qu'il ne s'agit pas là d'une différence exclusivement sémantique. Pour nous, la «perte d'autonomie » est la résultante multifactorielle de situations qui jalonnent la vie de tout individu. Elles sont parfois prévisibles, parfois non, parfois physiques, psychologiques, cognitives mais aussi matérielles, sociales et familiales qui menace au maximum la poursuite de l'existence des personnes et au minimum leur dignité. Cette «perte d'autonomie » pourrait avoir pour conséquence de rendre les personnes qui en sont atteintes «dépendantes » d'autres personnes comme les proches - au premier rang desquels la famille - ou d'individus intervenant dans un contexte professionnel.
On voit bien que la dépendance n'est pas un risque en soi. Elle est la situation dans laquelle se trouve la personne en perte ou ayant perdu son autonomie.
Par ailleurs, après mure réflexion, et tirant les enseignements de la réforme des retraites de 2010, nous écartons aujourd'hui l'idée d'une nouvelle branche au sein de la sécurité sociale.
En effet, si nous avons soutenu un temps l'idée d'une branche qui aurait pour mission de gérer et de répondre aux besoins liés à la perte d'autonomie, nous ne pouvons aujourd'hui que nous résoudre à l'évidence. Il s'agit pour le gouvernement, la droite et le patronat, de donner l'illusion d'une prise en charge collective tout en lui appliquant les mêmes mécanismes d'individualisation des droits qu'en matière de maladie. En somme, c'est prendre prétexte d'une prise en charge reposant sur l'assurance maladie pour ensuite confier aux assurances privées le reste du «marché dépendance » - puisque c'est de cela dont il s'agit. Cette analyse est par ailleurs confirmée par votre refus d'intégrer dans le «5 ème risque », les besoins d'autonomie liés au handicap. Car si les groupes assurantiels et bancaires ont clairement intérêt à capter une part du marché lié à l'âge, tel n'est pas le cas pour celui du handicap, comme l'atteste la frilosité des banques et des assurances à ouvrir leur droit au crédit.
Et si les assurances désirent tant intervenir dans le champ de la dépendance, c'est qu'elles le considèrent comme un marché plus que rentable. En 2008, la Fédération française des sociétés d'assurance comptait 2 007 600 assurés versant 387,6 millions d'euros de cotisations (au titre d'un contrat pour lequel la dépendance est la garantie principale) et versait 112,4 millions d'euros de rente (différence : 275,2 millions d'euros). En 2009, 2 024 200 assurés versaient 403,1 millions d'euros de cotisations pour 127,7 millions d'euros de rente versée (différence : 275,4 millions d'euros).
En outre la constitution de cette nouvelle branche participerait au mouvement d'affaiblissement de la sécurité sociale. Ce faisant patronat et Gouvernement poursuivent le même mouvement de démantèlement que celui opéré par la création des quatre branches que l'on connaît aujourd'hui. Cela permet d'avoir une gestion divisée de prestations sociales prises en charge par la sécurité sociale et d'isoler celles qui peuvent ainsi faire l'objet d'une privatisation progressive. A ce stade, les propos du Président de la République posant très clairement sur la forme interrogative la question d'une création d'une prise en charge exclusivement assurantielle de la dépendance nous confirme dans nos craintes.
Pour autant, cela ne signifie pas que nous soyons hostiles à une prise en charge par la sécurité sociale. Celle-ci doit naturellement intervenir afin de garantir les principes de solidarité qui lui sont propre depuis sa création par le Conseil National de la Résistance. C'est cet attachement à ces principes qui, on le voit bien, sont les seuls à même de garantir une véritable solidarité, qui nous conduit à refuser le modèle proposé par le Gouvernement.
Une conception universelle de la «perte d'autonomie » :
Cette conception nous a conduit en 2008 à proposer une approche universelle de la «perte d'autonomie ». C'est aujourd'hui encore notre conviction. Ce chantier ô combien important, tant du point de vue financier que par les perspectives émancipatrices qu'il pourra offrir aux personnes concernées, ne peut en aucun cas être limité ni à une catégorie de nos concitoyens, ni à une situation donnée. La prise en charge de la «perte d'autonomie » n'a de sens que si elle place au coeur de ses ambitions la satisfaction des besoins propres à chacun de nos concitoyens.
Son organisation et son financement doivent être la conséquence de cette ambition, et non l'inverse. Nous ne pourrions accepter une logique dans laquelle les besoins à satisfaire résulteraient d'un mode d'organisation et de financement défini au préalable. Or on entend trop souvent le Gouvernement et sa majorité avancer l'idée selon laquelle la situation économique actuelle du pays et de l'État justifierait que l'on exclue pour le moment du dispositif appelé «5eme risque » la prise «en charge de la perte d'autonomie liée aux handicaps ». Cette conception qui fait primer les ressources existantes sur les besoins des populations n'est pas acceptable. Aussi nous entendons réaffirmer le principe selon lequel la prise en charge de la perte d'autonomie ne doit pas opérer de distinction entre celle qui résulte de l'âge ou du handicap. Bien qu'il s'agisse là de deux manifestations différentes de la perte d'autonomie, pouvant appeler des réponses matérielles et humaines différentes, elles reposent sur une même exigence, celle d'éviter que l'autonomie perdue ou en voie de l'être ne se traduise par une perte même partielle de lien social.
Cette volonté de satisfaction de tous les besoins nous conduit à rappeler que la «perte d'autonomie » peut et doit être traitée en amont, ce qui nous conforte dans notre refus de considérer la «perte d'autonomie » comme un risque. Cela passe notamment par le développement du concept de «design universel » ou «d'architecture pour tous ». Il s'agit de faire en sorte que l'espace public puisse faire l'objet d'une réappropriation par tous les publics. Concrètement il s'agit de créer et de promouvoir des équipements, des architectures, des environnements simples d'emploi et adaptés au maximum d'utilisateurs. Cela implique de revenir sur l'ensemble des dérogations relatives au bâti et de faire de l'accessibilité pour tous un principe incontournable, un préalable à toute nouvelle construction ou à tout projet pouvant accueillir du public.
A titre d'exemple, le développement des transports en commun adapté aux personnes en situation de handicap moteur, c'est à dire de bus doté de portes à plateforme basse, d'escalier mécanisé ou d'ascenseur leur profite naturellement, mais profite aussi à toute la collectivité : aux femmes enceintes, aux jeunes mères avec leurs enfants, aux personnes âgées dont le déplacement est devenu difficile en raison de l'âge et des difficultés médicales qui sont liées au vieillissement.
Cette exigence traduit notre volonté de réduire le niveau de dépendance de nos concitoyens. Les politiques préventives et de transformation de la société au quotidien doivent permettre de rendre toute sa dimension sociale à l'espace public.
Pour des maisons départementales de l'autonomie et une société conçue pour tous :
Dans la mesure où nous considérons qu'il faut opter pour une approche globale de la perte d'autonomie, nous souhaitons que les maisons départementales des personnes en situation de handicap se muent en des maisons départementales de l'autonomie avec le même projet que lors de la création des MDPH mais révisé en fonction de ces nouvelles missions : être un lieu unique d'accueil, d'information et d'orientation de toutes les personnes en situation de perte d'autonomie, sans qu'il y ait lieu de rechercher les causes de celle-ci.
La question essentielle du financement.
Si nous divergeons avec le rapporteur comme avec le gouvernement sur la nature de la prise en charge de la perte d'autonomie, quant à son champ (intégration ou non de la perte d'autonomie liée au handicap), nous sommes naturellement en totale opposition pour ce qui est du financement.
En effet, nous considérons que le choix proposé d'un financement mixte public-privé n'est pas de nature à répondre aux besoins de nos concitoyens en situation de perte d'autonomie. Car si cette solution peut apparaître comme satisfaisante d'un point de vue strictement comptable, elle entrainerait de facto une importante inégalité entre nos concitoyens et ferait supporter par ceux d'entre eux qui sont les moins riches, d'importants reste à charge.
Par ailleurs, le fait que des pistes de financement proposés en 2008 par le rapport sur le cinquième risque, que nous avions critiquées et qui nous avait conduit à voter contre, ne soient aujourd'hui plus d'actualité - je pense à un prélèvement d'excédents sur d'autre branches - devrait nous inviter à proposer enfin un mode de financement construit sur une autre logique que celle portée actuellement par le rapporteur et défendue par le Gouvernement. Nous ne souscrivons pas à l'idée selon laquelle les seuls financements possibles mobilisables pour financer la perte d'autonomie devraient reposer sur nos concitoyens, soit à travers l'application du même taux de CSG aux retraités qu'aux actifs, soit en instaurant une nouvelle journée de solidarité, c'est à dire une journée de travail n'ouvrant pas droit à rémunération.
Ce raisonnement ne tire pas les conséquences de l'importance des ressources nouvelles issues du travail et continue à faire comme si les richesses produites par l'augmentation de la productivité des salariés devaient continuer à leur échapper. Aussi proposons-nous de jouer sur les deux facteurs que sont les cotisations sociales et l'impôt. Nous proposons une hausse modérée des cotisations sociales destinée à couvrir le financement de la perte d'autonomie et de l'impôt. Nous considérons en effet que les prestations doivent être délivrées sans condition de ressources ni d'âge, sous réserve que soit auparavant engagée une réforme de l'impôt destinée à le rendre plus progressif, plus contributif et réellement solidaire.
En conclusion, nous ne pouvons que rappeler notre opposition à ce rapport.
Contribution de Bernard CAZEAU, membre du groupe socialiste et apparentés
La remise des orientations et conclusions de la Mission d'information sur la prise en charge de la dépendance et la création du cinquième risque du Sénat appelle de la part du groupe socialiste les commentaires suivants.
I. Un constat démographique partagé qui appelle une réforme, sans pour autant verser dans le catastrophisme
Le vieillissement de la population n'est pas l'âge de la vieillesse, et encore moins celui de la dépendance. Avoir 75 ans aujourd'hui n'a nullement la même signification sociale ou sanitaire que dans les années 50 et il est permis de penser qu'avoir 85 ans en 2030 n'aura pas non plus la même signification qu'aujourd'hui. Aujourd'hui, la probabilité d'être dépendant au-delà de 75 ans n'est que de 1 sur 6. Elle sera sûrement moindre au cours des décennies à venir. Les seuils d'âge ne traduisent donc qu'une réalité biologique partielle et la notion même de « personnes âgées » est extrêmement relative selon l'époque et les conditions de vie qui la caractérise. En cela, la mission ne sombre pas dans un catastrophisme ambiant entretenu par les pouvoirs publics actuels.
Le grand changement socio-démographique qui attend aujourd'hui la France est ailleurs. Il réside plutôt dans l'explosion numérique du troisième âge, ceux que l'on appelle désormais les « jeunes vieux » , ces enfants du baby boom qui vont partir à la retraite massivement à compter de 2015 et que la question de la dépendance ne concernera que dans deux décennies. Le tsunami démographique de la dépendance n'est donc pas pour demain et les dispositifs actuels de prise en charge, pour peu qu'on les conforte, les adapte et les perfectionne, sont de nature à répondre aux enjeux qui sont devant nous à court et moyen terme.
***
II. Le système actuel est efficace mais il doit être clarifié, complété et pérennisé
Conscients de ces réserves, nous avons toutefois des raisons empiriques et scientifiques de penser que le nombre de personnes atteintes d'incapacités importantes à partir de 85 ans va croître plus rapidement que la population dans son ensemble.
En cela, il est possible d'affirmer que l'évolution démographique appelle une réforme et, impose, un triple renforcement des politiques actuelles de prise en charge, qui peut constituer un point de convergence entre la position de la mission et notre analyse :
• renforcement institutionnel , avec une clarification de la gouvernance entre CNSA / ARS et Conseils généraux. A la CNSA l'harmonisation nationale des financements et de la qualité, aux ARS la péréquation régionale et la coordination du sanitaire et du médico-social, aux Conseils généraux la mise en oeuvre territoriale , au plus près des usagers, des orientations médico-sociales définies nationalement.
• renforcement qualitatif avec une homogénéisation souhaitable des conditions d'accueil et de la tarification en établissement ainsi qu'une meilleure prise en charge des personnes accompagnées à domicile , particulièrement pour les cas les plus lourds - situations de maladies neurodégénératives notamment - qui devraient légitimement voir leurs plans d'aide réévalués.
• renforcement financier enfin avec la nécessité de définir un niveau de couverture publique garanti dans le temps et de stabiliser les relations financières entre les différents niveaux institutionnels , notamment pour ce qui concerne le reste à charge grandissant des conseils généraux frappés par l'envol des diverses prestations sociales servies pour le compte de l'Etat.
Nous noterons avec satisfaction que la mission n'est pas favorable aux orientations du rapport Rosso-Debord concernant la révision de la grille AGGIR en vue de l'éviction de l'actuel GIR IV du bénéfice de l'APA. Cela ne doit toutefois pas empêcher d'étudier des systèmes plus performants, comme par exemple le Système de Mesure de l'Autonomie Fonctionnelle (SMAF) actuellement expérimenté dans plusieurs départements français sous l'égide de la CNSA et avec son expertise.
Nous partageons aussi les préconisations relatives à l'impérative et urgente remise à niveau des relations financières Etat/département en matière de dépense d'APA sur une base de répartition paritaire 50/50. Sur ce point, la révision des critères d'attribution de la compensation nationale versée aux Conseils généraux par le CNSA, qui prendraient davantage en compte le vieillissement objectif de la population et la richesse initiale des Conseils généraux, nous semble aller dans le bon sens.
Enfin, la perspective d'une contribution nouvelle de l'assurance-maladie aux dépenses d'hébergement au terme d'un processus de basculement tarifaire dont les usagers bénéficieraient au final sous la forme dune réduction moyenne de 200 € de reste à charge par mois d'hébergement en EHPAD nous paraît intéressant, avec malgré tout un impact indubitable sur la détérioration des comptes de l'assurance-maladie, qui devrait assumer plus d'un milliards d'€ de dépenses nouvelles.
Il n'en demeure pas moins que des points de désaccords importants subsistent concernant la répartition des efforts entre solidarité nationale et efforts des bénéficiaires, ainsi qu'entre gestion par la sphère publique ou la sphère marchande.
***
III. Objectifs partagés mais solutions divergentes
La perte d'autonomie ne doit pas redevenir une angoisse sociale pour les personnes concernées et leurs familles, ni un fardeau. Dans une société qui vieillit, la question de la prise en charge des nos aînés est bel est bien une question collective. Il s'agit désormais d'en faire un atout.
Le raisonnement selon lequel les personnes âgées, considérées en tant que groupe homogène, sont un problème ou une gêne pour la société française (coût des retraites, de la santé, de la dépendance, impact sur le taux d'activité de la population...) est un point de vue daté. A contrario, nous estimons aujourd'hui que la majoration des dépenses publiques au profit du grand âge constitue un outil de dynamisation d'une économie apathique. Prenons-en quelques exemples évidents :
- L'APA et la dépendance représentent un gain significatif en emplois de proximité pour des zones géographiques moins favorisées ou pour des catégories de salariés peu qualifiés et jetés hors du marché du travail par les vagues massives de désindustrialisation qui touchent le pays depuis les années 80.
- La construction publique dans le domaine médico-social équivaut à un soutien économique important au profit du secteur du bâtiment et des travaux publics.
- L' économie de la connaissance médicale et médico-sociale, la recherche universitaire, les développements techniques et médicaux autour du vieillissement démographique et de l'état de santé de la population font partie des ressorts avérés de la croissance des pays occidentaux.
Pour cet ensemble de raisons, nous jugeons qu'il n'y a pas de réserves à avoir sur un plus grand investissement de la collectivité nationale dans le champ de la dépendance. Aussi rejetons-nous les perspectives d'individualisation croissante des coûts de prise en charge préconisées par la mission.
***
IV. Assurances et successions : la prévoyance individuelle est une impasse
La mission se trompe d'analyse sur l'articulation couverture sociale / couverture individuelle .
Elle prétend que la situation budgétaire de la sphère publique est enrayée par la crise et qu'à ce titre, tout effort budgétaire supplémentaire est à proscrire. Il incomberait donc aux citoyens de se prendre en charge par eux-mêmes puisque la collectivité ne peut le faire davantage pour leur compte.
A nos yeux, sous sa logique apparente au plan budgétaire, ce raisonnement ne tient pas au plan social, car s'il est indéniable que la crise atténue l'évolution des revenus de l'Etat et de la sécurité sociale, il en est de même pour ceux des citoyens qui voient leurs salaires stagner, le chômage croître, la pauvreté progresser et les charges individuelles de protection sociale augmenter à un rythme jamais atteint (complémentaires santé, épargne retraite, mutuelles...). Aussi la réponse proposée par la mission - « assurez-vous vous-même » - n'est elle pas satisfaisante ni socialement car une grande partie de la population n'en aura pas les moyens, ni qualitativement car les trous dans la couverture de la population se paieront au prix fort par un abaissement rapide du niveau d'autonomie des personnes concernées.
Nous savons de plus toutes et tous que l'assurance privée conduira à une sélection des clients ainsi qu'à des coûts de gestion importants. Méditons à cet égard l'exemple américain où la gestion privée de l'assurance-maladie conduit à ce que 15 % des dépenses de santé ne concernent pas les soins médicaux, mais la rémunération des compagnies d'assurance. Ce taux équivaut au double de celui des coûts de gestion de l'assurance-maladie française. A ce propos, un court détour par les Etats-Unis nous a permis de vérifier que l'assurance privée dépendance individuelle ne marche pas, les séniors américains aspirant en ce qu'en ce domaine la solidarité nationale assure la prise en charge nécessaire.
Enfin, nous contestons la perspective de rétablissement d'une forme, certes optionnelle, de recours sur succession. Pour le groupe socialiste, le caractère volontaire du gage sur héritage n'enlève rien à la rupture d'universalité qu'il constitue car il y aura bien demain deux catégories de bénéficiaires de l'APA selon le mode de récupération successorale pour lequel ils auront opté. La question des seuils est-elle aussi très problématique car elle vise très directement les propriétaires de résidence principale, du petit pavillon périurbain à la fermette des zones rurales ; rappelons ici que 75 % des retraités sont propriétaires de leurs logements.
Au final, nous craignons que ce type de mesure ne dénature l'APA, ne reconstitue les freins psychologiques qui existaient du temps de l'ancienne PSD, n'instaure des inégalités renforcées entre ceux pour qui le gage représenterait un fort pourcentage de leur patrimoine et ceux pour lesquels il n'est qu'une goutte d'eau. Enfin, le gain budgétaire généré à moyen terme - une fois la récupération opérée, parfois plusieurs années plus tard - n'est pas à la hauteur des enjeux.
Sur ce point, notre opposition est totale. Si la question d'une taxation de la transmission du patrimoine n'a pas à être éludée , il serait très nettement préférable de revenir sur les mesures du paquet fiscal de 2007 qui ont relevé les seuils d'exonération des droits de succession au profit des français les plus riches, en prenant l'engagement d'affecter les recettes ainsi générées à une politique solidaire de la dépendance.
Nous entrons là de plein pied dans la question essentielle, celle des ressources financières nouvelles susceptibles d'être allouées
V. Notre choix : un financement ciblé et assumé par la solidarité nationale
La dépendance n'est pas insupportable pour les finances publiques.
Le maintien du système actuel laisse envisager une progression de la dépense de l'ordre de 1 milliard d'€ par an au cours des 10 prochaines années. Cela signifie, en valeur absolue, et selon des hypothèses économiques réalistes, le passage de 22 à 32 milliards d'€ de dépenses publiques totales au profit de la prise en charge des personnes dépendantes, soit l'équivalent d'une progression de 0,4 points du PIB sur la période, soit une hausse moyenne annuelle de 0,04 points de PIB sur la période concernée.
Nous sommes donc très éloignés d'enjeux financiers tels ceux de l'assurance vieillesse et de l'assurance maladie .
En vérité, tout est affaire de priorité . Celles du Gouvernement ne semblent pas aller à l'action sociale : on ne peut pas dans le même temps priver durablement les finances publiques de 5 milliards d'€ de recettes annuelles par la suppression de la taxe professionnelle et déclamer qu'il est strictement impossible de dégager 1 à 2 milliards d'€ pour rééquilibrer la dépense Etat/Départements et diminuer le reste à charge en établissement.
Pour le groupe socialiste, il n'est pas exclu, dans la mesure où les comptes sociaux sont particulièrement dégradés, d'affecter une nouvelle ressource ciblée, à l'assiette aussi large et universelle que possible, au profit de la compensation définitive de la perte d'autonomie.
La perspective d'une seconde journée de solidarité nous semble devoir être écartée d'emblée en raison du caractère conflictuel que générerait sa mise en oeuvre et parce qu'elle met essentiellement à contribution les salariés. D'autres pistes sont à explorer et peuvent relever de la fiscalité du patrimoine, des ressources générées par une fusion de la Contribution Sociale Généralisée et de l'Impôt sur le Revenu ou encore d'une taxe ad hoc sur un secteur d'activité en forte croissance, comme celui des jeux en ligne.
A enjeu collectif, réponse solidaire.
TRAVAUX DE LA MISSION COMMUNE D'INFORMATION
I. ECHANGE DE VUES
Réunie le mercredi 30 juin 2010 , sous la présidence de Philippe Marini, président, la mission commune d'information procède à un échange de vues sur le déroulement de ses travaux .
Philippe Marini , président . - La mission commune d'information sur la prise en charge de la dépendance et la création du cinquième risque a été créée à la fin de l'année 2007 et a publié en juillet 2008, après beaucoup d'auditions et de déplacements, un rapport d'étape comportant de nombreuses propositions en vue de la construction du cinquième risque.
Après la publication de ce rapport, la mission a souhaité pouvoir prolonger son existence, afin de suivre la préparation d'un projet de loi, dont le dépôt était alors considéré comme imminent, et de pouvoir se transformer en commission spéciale pour son examen. Le rapport sur le projet de loi devait ainsi marquer l'aboutissement de ses travaux. Toutefois, l'élaboration de ce texte législatif sur la dépendance a pris beaucoup de retard et il n'existe encore aucun avant-projet. Il est vraisemblable que l'examen du projet de loi par le Parlement ne pourra intervenir qu'en 2011.
Dans ce contexte, le Bureau du Sénat, qui avait accepté de prolonger l'existence de la mission, a décidé, lors de sa réunion du 23 juin, de fixer au 31 octobre le terme de ses travaux.
Compte tenu de ce calendrier, qui n'empêchera pas la constitution d'une éventuelle commission spéciale lorsque le projet de loi sera déposé, la mission commune pourrait compléter ses travaux par quelques auditions complémentaires afin, d'une part, de recueillir les observations des principaux intervenants du secteur de la dépendance sur ses propositions, d'autre part, de prendre en compte les évolutions intervenues depuis la publication du rapport d'étape. En effet, si l'élaboration du projet de loi a pris du retard, les lois de financement de la sécurité sociale et la loi HPST ont modifié de nombreux aspects du fonctionnement du secteur médico-social.
A l'issue de ces auditions, la mission commune pourrait faire un point de la situation et clôturer ses travaux en présentant un rapport complémentaire actualisant ses propositions dans l'attente du projet de loi.
Alain Vasselle , rapporteur . - La mission commune d'information a rendu son rapport en juillet 2008 et projetait de se transformer en commission spéciale dès le dépôt d'un projet de loi par le Gouvernement. Toutefois, après deux ans, aucun texte n'a encore été présenté. Il est donc utile de rappeler les principales propositions de la mission d'information et de faire le point sur les évolutions intervenues depuis la publication du rapport.
La mission est partie du constat que la création de l'allocation personnalisée d'autonomie (Apa) au début des années 2000 a été un succès, complété par un effort important de médicalisation des établissements d'hébergement pour personnes âgées dépendantes (Ehpad). Dans ce contexte, la dépense publique en faveur des personnes âgées dépendantes a suivi une courbe extrêmement dynamique.
Néanmoins, beaucoup reste à faire dès lors que les plans d'aide à domicile sont fréquemment saturés pour certaines catégories de personnes et que le reste à charge en établissement peut atteindre plusieurs centaines d'euros par mois.
Partant de ce constat, la mission a formulé un grand nombre de propositions. Elle s'est en particulier prononcée pour :
- un effort collectif plus équitable en direction des bénéficiaires de l'Apa à domicile, notamment en relevant les plafonds d'aide de façon ciblée pour les personnes isolées et les patients atteints de maladies neurodégénératives (notamment Alzheimer), ainsi qu'en permettant une revalorisation de ces plans d'aide ;
- une diminution sensible des restes à charge supportés par les personnes placées en institution.
Pour assurer le financement pérenne de ces deux mesures, la mission a proposé trois axes de réforme :
- solliciter les patrimoines les plus élevés en créant un mécanisme de prise de gage sur patrimoine, très différent de la récupération sur succession. Le schéma repose sur les principes suivants : les demandeurs d'Apa auraient le choix, au moment de leur entrée en dépendance, entre opter pour une allocation à taux plein ou une allocation diminuée de moitié. Dans le premier cas, le département pourrait effectuer une prise de gage anticipée sur le patrimoine du bénéficiaire pour la fraction de l'actif excédant un certain montant. La prise de gage serait elle-même partielle et ne concernerait qu'une faible part de la succession à venir. Si le bénéficiaire acceptait d'emblée une Apa diminuée de moitié, aucune mesure conservatoire ne serait prise ;
- développer un étage de financement assurantiel pour les ménages disposant du patrimoine et des ressources leur permettant d'accéder à ce type de couverture. Il s'agit, autrement dit, d'organiser un financement mixte du cinquième risque ;
- accroître l'efficience de la dépense en établissement en agissant dans trois directions principales : la généralisation des forfaits globaux, la résorption des écarts de coûts par la mise en place d'une convergence des tarifs soins, la reconversion des lits de court séjour en lits Ehpad.
La mission s'est enfin penchée sur un autre élément essentiel : la gouvernance du cinquième risque qu'il convient de renforcer et de simplifier. Ceci suppose de clarifier les champs de compétences des différents acteurs suivant une logique de responsabilisation, de conforter les conseils généraux dans leur rôle de chef de file dans le domaine de cette politique et de réajuster les modalités de financement de l'Apa en veillant à un partage à égalité Etat (CNSA)/départements et en révisant les règles actuelles de péréquation interdépartementale.
Depuis la publication du rapport, la présentation d'un projet de loi sur le cinquième risque a certes été retardée, mais d'importantes dispositions relatives à la prise en charge des personnes âgées dépendantes ont été introduites dans le cadre des lois de financement de la sécurité sociale ou de la loi HPST. Trois évolutions importantes peuvent en particulier être mentionnées :
- tout d'abord, l'effort consacré à la prise en charge de la dépendance s'est poursuivi. L'Ondam médico-social a connu une progression non négligeable et le secteur médico-social a bénéficié, à travers le plan de relance de l'économie, de financements supplémentaires destinés à accélérer la création de nouvelles places en Ehpad ;
- ensuite, la loi de financement de la sécurité sociale pour 2009 a modifié la tarification des Ehpad, en rendant en quelque sorte les « tarifs plafonds » opposables en matière de financement des soins. Le ministre chargé de la sécurité sociale est ainsi désormais autorisé à établir, au-delà de la définition des tarifs plafonds et de leurs règles de calcul, « les règles permettant de ramener les tarifs pratiqués au niveau des tarifs plafonds », c'est-à-dire de mettre en oeuvre un processus de convergence de tous les établissements vers les tarifs plafonds.
Cette loi de financement de la sécurité sociale pour 2009 a ensuite institué une tarification à la ressource des établissements, proche dans son esprit de la tarification à l'activité (T2A) mise en place dans le secteur sanitaire et se substituant, progressivement, à la tarification en vigueur, jusqu'à présent fondée sur les coûts historiques des facteurs de production.
L'article L. 314-2 du code de l'action sociale et des familles, relatif aux règles de tarification des Ehpad, a ainsi été profondément remanié afin de préciser que le forfait global relatif aux soins sera dorénavant calculé, pour chaque établissement, à partir d'un barème et de règles établis au niveau ministériel ; le forfait global prendra ainsi en compte le niveau de dépendance moyen (le Gir moyen pondéré ou GMP) et les besoins en soins médico-techniques des résidents (le Pathos moyen pondéré ou PMP) ;
- troisième évolution importante : la loi HPST a bouleversé la gouvernance du secteur médico-social.
Elle a, tout d'abord, procédé à la mise en place des agences régionales de santé. Les ARS mettront en oeuvre les principes de la politique d'action sociale et médico-sociale. Elles seront chargées de définir, de financer et d'évaluer les actions visant à prévenir les handicaps et la perte d'autonomie. Elles auront pour mission d'autoriser la plupart des établissements et services médico-sociaux et de contrôler leur fonctionnement. Elles procéderont à des contrôles afin de veiller aux prises en charge et accompagnements médico-sociaux et contribueront, avec les services de l'Etat compétents, à la prévention et à la lutte contre la maltraitance dans les établissements et les services médico-sociaux.
La loi HPST a également procédé à une redéfinition des autorités compétentes en matière de planification médico-sociale, en distinguant trois échelons :
- un échelon national, avec un schéma national d'organisation sociale et médico-sociale, élaboré sur proposition de la CNSA ;
- un échelon régional, avec une double compétence pour élaborer les schémas régionaux d'organisation sociale et médico-sociale : le directeur de l'ARS, qui dispose dorénavant d'une compétence de principe en matière de planification sociale et médico-sociale ; le préfet de région, aujourd'hui le seul à arrêter les schémas régionaux, qui n'interviendra plus à l'avenir que dans les domaines régaliens (comme les centres d'accueil pour demandeurs d'asile ou les services mettant en oeuvre des mesures judiciaires d'aide) ;
- un échelon départemental, l'élaboration du schéma départemental étant de la compétence du président de conseil général.
Une commission de coordination des politiques publiques dédiée au secteur médico-social, composée des représentants des services de l'Etat, des collectivités territoriales et des organismes de sécurité sociale, est créée et devrait permettre la participation des conseils généraux à l'élaboration d'un diagnostic territorial partagé des besoins. Elle a vocation à devenir le lieu privilégié de confrontation des démarches de planification des différentes autorités publiques.
La loi HPST n'a pas modifié le périmètre ni le contenu des programmes interdépartementaux d'accompagnement de la perte d'autonomie (Priacs), mais a transféré la compétence d'élaboration du Priac du préfet de région au directeur général de l'ARS. La loi ne prévoit plus la transmission pour information du Priac aux présidents de conseils généraux. Sur ce point, il faut cependant noter que le Priac sera élaboré et arrêté par le directeur général de l'ARS, après consultation de la commission de coordination au sein de laquelle siègeront des représentants des collectivités territoriales - et avis des présidents des conseils généraux compétents. Ces derniers seront donc bien associés à l'élaboration des Priacs, sans en être les cosignataires.
Enfin, la loi HPST a instauré une procédure d'appel à projet social ou médico-social.
Certaines des évolutions qui viennent d'être mentionnées figuraient parmi les propositions de la mission d'information, qu'il s'agisse de la convergence tarifaire ou de la mise en place de forfaits globaux de soins. La mission avait également évoqué la mise en place de procédures d'appels à projets devant permettre de faire émerger des solutions innovantes.
Parallèlement à ces avancées législatives, la prise en charge de la dépendance a continué à faire l'objet de nombreux travaux :
- à la demande du Premier ministre, Pierre Jamet, directeur général des services du département du Rhône a rédigé un rapport sur les finances départementales. Ce rapport fait notamment le constat que la situation des départements n'est pas homogène et que, si tous subissent l'effet de ciseaux entre dépenses et recettes, l'impact n'est pas le même partout, compte tenu de situations socio-démographiques et socio-économiques très différentes. Pierre Jamet formule une quarantaine de propositions visant à améliorer la situation financière des départements, parmi lesquelles quelques-unes concernent spécifiquement la dépendance et le secteur médico-social. Il propose ainsi d'apporter une garantie de la recette de la journée affectée à la dépendance. Il suggère également l'élaboration de référentiels sur les coûts des prestations et des services et recommande la mise en place d'un système de diffusion des bonnes pratiques. Il recommande le transfert au département de la compétence pour la création des Ehpad et autres établissements, et une simplification des relations avec les services de prestation à domicile ;
- par ailleurs, l'Assemblée nationale a créé une mission présidée par Valérie Rosso-Debord, qui vient de rendre ses conclusions. Sur l'Apa, les propositions de l'Assemblée nationales sont proches de celles de la mission sénatoriale, puisqu'elles prévoient un droit d'option pour les demandeurs possédant un patrimoine entre une allocation à taux plein pouvant donner lieu à récupération sur patrimoine et une allocation réduite de moitié sans récupération. Il existe cependant deux différences avec les propositions de la mission du Sénat : l'Assemblée nationale évoque un niveau de patrimoine de 100 000 euros pour le déclenchement du système d'option, tandis que le Sénat mentionnait plutôt un seuil de 200 000 euros. En outre, la mission de l'Assemblée propose une récupération sur succession, alors que la mission commune préconisait une prise de gage. Par ailleurs, la mission conduite par les députés suggère notamment de donner un caractère obligatoire à l'assurance dépendance sans l'assortir d'avantages fiscaux. Elle propose également un alignement du taux de CSG des retraités imposables sur celui des actifs. La Mecss du Sénat a récemment évoqué cette même piste dans le cadre de son rapport sur les retraites ;
- enfin, deux groupes de travail ont été mis en place par le ministère chargé du travail. Le premier porte sur les grilles d'évaluation de la perte d'autonomie et l'utilisation d'un référentiel commun. Le second doit examiner le contenu des garanties des contrats : la sélection médicale, les périodes de carence et de franchise, les règles de revalorisation des rentes, les conditions de transférabilité. Il doit élaborer un cahier des charges pour la labellisation des contrats.
Bernadette Dupont . - Je m'interroge sur la pertinence de la préconisation formulée par la mission de l'Assemblée nationale consistant à donner un caractère obligatoire à l'assurance dépendance. Dans le contexte de crise économique actuel, il me paraît difficile de demander aux Français de fournir un effort financier supplémentaire.
Philippe Marini , président. - Peut-être pourrions-nous aborder la question du caractère obligatoire ou non de l'assurance dépendance à la suite de la table ronde que nous allons maintenant avoir avec les institutions d'assurance ? Il me semble, en tout cas, que l'idée d'une assurance obligatoire revient à faire financer la dépendance par l'impôt.
Paul Blanc . - Je suis totalement opposé à la proposition du rapport de Pierre Jamet concernant la journée affectée à la dépendance. Dans l'esprit de la loi du 30 juin 2004 qui l'a instituée, cette journée devait être consacrée à la solidarité pour l'autonomie des personnes âgées, mais aussi des personnes handicapées. Or, cet objectif initial a été en partie dévoyé puisque sur les 1,5 milliard d'euros initialement prévus pour la prise en charge des personnes handicapées, la moitié a été affectée à l'aménagement des structures d'accueil pour les personnes âgées. Il est vrai que la canicule de l'été 2003, au cours de laquelle de nombreuses personnes âgées sont décédées, avait révélé des défaillances dans les modes de prise en charge.
Je rappelle que dans l'esprit de la loi « Handicap » du 11 février 2005, le financement des actions en faveur des personnes handicapées relève de la solidarité nationale. Les recettes tirées de la journée de solidarité doivent donc aussi être affectées à la prise en charge du handicap. Cela permettrait d'alléger d'autant les conseils généraux, déjà chargés du financement des maisons départementales des personnes handicapées (MDPH) et de la prestation de compensation du handicap (PCH), qui connaît une montée en charge.
En ce qui concerne le financement de la dépendance, je suis favorable à un système assurantiel car c'est le seul qui permette de faire face à ce défi. En 2004, j'avais déposé, avec de nombreux collègues sénateurs, une proposition de loi sur cette question. Sans doute faut-il envisager de rendre l'assurance dépendance obligatoire et prévoir, parallèlement, une prise en charge financière, éventuellement par les conseils généraux, des personnes dont les faibles revenus ne leur permettent pas de souscrire un contrat d'assurance.
Alain Vasselle, rapporteur . - J'estime, pour ma part, que ce système assurantiel devrait être très incitatif et responsabilisant. Ceux qui refuseront de s'assurer pour le risque dépendance devront assumer leur choix. En revanche, il est indispensable de réfléchir aux moyens permettant aux personnes percevant des revenus modestes d'accéder à un dispositif d'assurance. Peut-être pourraient-elles être prises en charge par les départements au titre de l'aide sociale ?
II. AUDITION DE LA MINISTRE
Réunie le mercredi 12 janvier 2011 , sous la présidence de Bernard Cazeau, vice-président, puis de Philippe Marini, président, la mission procède à l' audition de Roselyne Bachelot-Narquin, ministre des solidarités et de la cohésion sociale .
Bernard Cazeau, président . - Notre mission commune d'information a le plaisir d'accueillir Mme la ministre des solidarités et de la cohésion sociale. A l'heure où le Gouvernement ouvre une réflexion sur la prise en charge de la dépendance, elle a souhaité, avant de clore ses travaux, actualiser le rapport qu'elle a publié en juillet 2008, et dans lequel elle formulait de nombreuses propositions. Pour ce faire, votre audition, madame, était essentielle.
Marie-Thérèse Hermange. - Permettez-moi une réflexion liminaire. Ce matin, la salle de la commission des affaires sociales était pleine pour l'audition de M. Romero sur la fin de vie, sujet auquel nous avons consacré deux heures ! Je déplore que l'audition de Mme la ministre sur la prise en charge de la dépendance ne suscite pas le même enthousiasme...
Muguette Dini, présidente de la commission des affaires sociales. - Rappelons que cette mission réunit les commissions des affaires sociales et des finances.
Marie-Thérèse Hermange. - Raison de plus !
Guy Fischer. - La prise en charge de la dépendance est le dossier de l'année. Mme Hermange a raison !
Muguette Dini, présidente de la commission des affaires sociales. - Avec l'arrivée de nos collègues membres de la commission des finances, deux tiers des membres de la mission sont maintenant présents.
Philippe Marini, président. - Je vous prie, Madame la Ministre, d'excuser le retard des membres de la commission des finances, retenus par une réunion.
Notre rapport d'étape de juillet 2008, M. Cazeau l'a rappelé, fourmillait d'idées et de propositions. Certaines d'entre elles restent d'actualité, d'autres le sont un peu moins car ce dossier depuis a avancé.
Notre mission s'est inscrite dans la logique d'un cinquième risque, et non d'une cinquième branche. Elle a considéré le thème de la dépendance central pour la soutenabilité des finances départementales. De fait, la part relevant des départements dans le financement de l'allocation personnalisée d'autonomie (Apa) s'est très sensiblement alourdie, ce qui représente un souci majeur pour les sénateurs. Nous devons articuler la question de la dépendance avec une analyse des finances locales. Quelle péréquation après la réforme de la taxe professionnelle ? De même, impossible d'aborder la question des finances départementales sans y voir clair sur l'Apa, son mode de financement et la charge qui en résulte pour les départements. Enfin, pour diversifier les modes de financement de la dépendance, deux démarches sont possibles : les sénateurs défendent le principe d'une assurance optionnelle accompagnée d'incitations, les députés celui d'une assurance obligatoire. Autre sujet de débat : extrêmement sensibles à la solidarité intergénérationnelle, nous avions imaginé en 2008 un mécanisme de gage sur le patrimoine. Cette formule est plus nuancée que l'ancien système du recours sur succession : la personne en perte d'autonomie aura le choix lorsqu'elle sollicitera l'allocation et le dispositif sera assorti d'une franchise et d'un plafond. Notre proposition a fait réagir, quoique moins vigoureusement que nous aurions pu l'imaginer. Cette piste, parmi d'autres, devra être explorée.
Heureux de vous entendre, Mme la Ministre, je laisserai au rapporteur le soin de vous soumettre à la question avant de laisser aux membres de la mission la possibilité d'exprimer leur légitime curiosité...
Roselyne Bachelot-Narquin, ministre des solidarités et de la cohésion sociale. - En ce début d'année, je vous adresse mes voeux les plus chaleureux. Que cette année soit l'occasion d'un dialogue fructueux entre nous !
Le Sénat a depuis longtemps pris la mesure de l'enjeu que représente la perte d'autonomie des personnes âgées. En témoigne la création de votre mission commune d'information sur la prise en charge de la dépendance et la création du cinquième risque - chaque mot de cet intitulé compte. Je salue la pertinence et la profondeur de vos travaux.
La dépendance, j'en ai moi aussi pleinement conscience, est un défi : un défi humain, un défi de société, un défi financier aussi, car elle est, par nature, un appel à l'autre auquel nous devons apporter une réponse aussi bien individuelle que collective. De fait, l'une ne nous épargne pas l'autre ! L'allongement de l'espérance de vie, dont nous devons nous réjouir, s'accompagne du spectre de l'accroissement du nombre des personnes âgées dépendantes et des maladies associées au grand âge. Dans son rapport d'étape, M. Vasselle rappelait d'ailleurs que, selon l'Institut national de la statistique et des études économiques, les plus de soixante-quinze ans doubleront quasiment d'ici 2050 pour représenter 15,6 % de la population française, contre 8 % aujourd'hui. Nous avons donc, a affirmé le Président de la République, un devoir d'anticipation. Pour autant, la dépendance est aussi un défi pour aujourd'hui. Chacun sait les bouleversements affectifs et les difficultés matérielles et pratiques qu'entraîne la dépendance. Les problèmes sont également financiers. Le reste à charge peut être important pour les familles quand le tarif moyen en établissement est de 1 800 euros par mois contre une pension de retraite mensuelle de 1 400 euros par mois et de 800 euros pour les femmes, qui sont les trois quarts des résidents. Les difficultés sont, enfin, psychologiques : il faut, en quelque sorte, devenir le parent de ses parents. Plus que le reste à charge, ce sujet est d'ailleurs la première préoccupation des Français lorsqu'on les interroge sur la dépendance.
Autre question bien connue, les charges financières de plus en plus lourdes qu'assument les départements, et les inégalités entre ces derniers au détriment des zones rurales. La Creuse, exemple le plus frappant, cumule le taux le plus élevé de personnes âgées de plus de soixante-quinze ans - 15 %, contre 9 % en moyenne - et le plus faible taux de personnes payant l'impôt sur le revenu - 43 %, contre 53 % en moyenne -, sans parler du facteur géographique. Dans les régions où l'habitat est disséminé, il est plus difficile de bâtir un système de prise en charge.
Face à ces difficultés, quelle place pour les personnes âgées dans notre société ? Quelle offre de soins et de structures bâtir ? Doit-on privilégier la solidarité ou la prévoyance ? En un mot, quel modèle de société promouvoir ? Autant de questions qui appellent une solution globale. Pour y parvenir, le Président de la République m'a chargée de lancer un grand débat national. Mais, dans cette réflexion, nous ne partons pas de rien. Tout d'abord, notre pays ne consacre pas moins de 22 milliards d'euros à la dépendance des personnes âgées, dont 17 milliards par l'Etat et l'assurance maladie ; l'Apa bénéficie à 1,2 million de personnes sans parler de la médicalisation des établissements d'hébergement pour personnes âgées dépendantes (Ehpad). Ensuite, nous pouvons nous appuyer sur les rapports. Le vôtre formule des propositions étayées, astucieuses et innovantes, parmi lesquelles le relèvement ciblé des plafonds d'aide pour les personnes isolées et les patients atteints de maladies neurodégénératives, ou encore l'établissement d'une échelle dégressive de versement de l'Apa en établissement. Le débat national nous dira si elles seront retenues. En tout cas, elles rejoignent les priorités du Gouvernement, entre autres, l'attachement au libre choix et à la réduction des restes à charge.
Depuis, et en partie grâce à votre rapport, nous avons connu des évolutions importantes : la convergence tarifaire pour une dépense plus efficiente dans les Ehpad ; la reconversion de lits de court séjour en lits d'Ehpad ; et, avec la loi HPST, la création des agences régionales de santé (les ARS), dont les directeurs généraux assument désormais la responsabilité de la planification en matière sociale et médico-sociale, et l'institution d'un mécanisme de fongibilité asymétrique. Malgré la crise, les moyens consacrés au secteur médico-social n'ont cessé de croître : 6,3 %, dont 8,3 % pour l'objectif national des dépenses d'assurance maladie (Ondam) personnes âgées en 2009 ; 5,8 %, dont 10,9 % pour l'Ondam personnes âgées en 2010 ; et 3,8 %, dont 4,4 % pour l'Ondam personnes âgées en 2011. En loi de finances rectificative, nous avons créé un fonds d'urgence de 150 millions d'euros pour aider les départements en difficulté en attendant la réforme. Depuis 2006, 1,4 milliard d'euros ont été alloués aux établissements médico-sociaux dans le cadre du plan d'aide à l'investissement de la Caisse nationale de solidarité pour l'autonomie (CNSA), dont 480 millions en 2009 et 2010. Ces moyens ont permis de contenir les restes à charge des personnes hébergées. L'effort sera poursuivi l'an prochain avec 9 millions d'euros, conformément à l'amendement de Mme Desmarescaux en loi de financement.
Cet effort nous autorise à aborder sereinement le débat. Comment celui-ci se déroulera-t-il ? J'ai déjà installé quatre groupes de travail thématiques, qui associeront élus nationaux et locaux, partenaires sociaux, associations, professionnels, médecins ou usagers. J'ai demandé au Président Larcher que soient désignés deux sénateurs par groupe politique, soit huit au total. Huit députés participeront également à ces groupes. Le premier, « Société et vieillissement », présidé par Annick Morel, devra apprécier l'état de l'opinion sur la dépendance et le regard porté sur le vieillissement. Le deuxième, « Enjeux démographiques et financiers », sous l'égide de Jean-Michel Charpin, évaluera la réalité et l'ampleur du phénomène de la dépendance et en estimera le coût macro-économique. Le but est, en effet, de bâtir un modèle pour les trente années à venir, même si des solutions d'urgence s'imposent. Le troisième groupe, « Accueil et accompagnement des personnes âgées », sous la coordination d'Evelyne Ratte, devra repenser la cohérence et l'accessibilité de l'offre de services, en établissements et à domicile, en fonction de l'évolution des besoins des personnes dépendantes. Enfin, le dernier groupe, présidé par Bertrand Fragonard, intitulé « Stratégie pour la couverture de la dépendance des personnes âgées », consacrera ses travaux à la gouvernance ; question qui, je le regrette, a le plus agité les esprits. Il établira un état des lieux de la prise en charge de la dépendance avant de proposer des évolutions possibles de la répartition de la charge financière. Je compte sur le Sénat pour être force de proposition. Cette réforme ne se fera pas sans vous.
Parallèlement, préfets de région et directeurs généraux des ARS organiseront des débats à la suite desquels se tiendront quatre colloques régionaux ou interrégionaux thématiques, précédés de la mise en place de groupes de parole de citoyens sur le modèle que nous avions adopté pour la bioéthique. Attachée à la concertation, je tiens à élargir la discussion au plus grand nombre. Un site Internet dédié au débat national, en cours de création, recueillera les contributions citoyennes. Enfin, signe de la mobilisation du Gouvernement et de toutes les administrations, un comité interministériel sur la dépendance des personnes âgées, placé sous l'autorité du Premier ministre, a été créé par décret le 30 décembre dernier.
A l'orée de ce débat, il me sera difficile de dire quelle sera la piste retenue demain.
Guy Fischer. - Quelle déception !
Philippe Marini, président. - On ne peut pas préjuger du débat !
Roselyne Bachelot-Narquin, ministre. - Ma démarche, monsieur Fischer, est peut-être plus citoyenne que la vôtre... En revanche, quelques principes me semblent incontournables : libre choix entre maintien à domicile et prise en charge par des structures adaptées, qualité des prises en charge - ce qui suppose une évaluation - et responsabilité afin de ne pas reporter le financement de la dépendance sur les générations futures. L'élaboration de la réforme ne saurait se réduire aux aspects financiers : nous aurons à définir les contours de notre société, à bâtir un modèle qui s'adaptera aux changements de modes et de techniques de prise en charge, ainsi qu'à l'évolution des courbes démographiques. A cet égard, le groupe de travail sur la démographie ne devra pas se contenter de prolonger les courbes actuelles. Enfin, ce débat national sera l'occasion de revisiter nos politiques publiques en matière de logement, de ville, de santé, de travail et de culture car celles-ci participent de l'effort de la collectivité en faveur du financement de la dépendance, dont j'ai souligné l'importance.
La convergence des politiques envers les personnes âgées et les personnes handicapées, inscrite dans la loi, reste notre objectif. Toutefois, la priorité est de traiter la perte d'autonomie des personnes âgées. Dans un contexte budgétaire tendu, c'est la garantie que cette réforme ne se traduira pas par un recul des droits pour les personnes handicapées, une convergence vers le bas. Néanmoins, les personnes handicapées doivent participent activement à la préparation de cette réforme, parce que nombre de questions sont communes, parmi lesquelles la place et le rôle des aidants, et que ces personnes sont, elles aussi, confrontées au vieillissement et à la perte d'autonomie liée à l'âge.
Pour couvrir les besoins supplémentaires liés à la dépendance, rappelons qu'une multiplicité de propositions ont vu le jour. Certains préconisent une augmentation des prélèvements sociaux, notamment de la CSG des retraités ; d'autres défendent un recours sur succession, soit par un gage individuel, soit via une hausse de la fiscalité sur la transmission du patrimoine. D'autres encore voudraient développer la prévoyance individuelle.
Pour terminer, quelques mots de la gouvernance. Je m'étonne de voir plusieurs responsables politiques regarder dans le rétroviseur : la gestion de ce risque nouveau appelle nécessairement des solutions innovantes. Quand le Gouvernement privilégie la déconcentration avec les ARS, et alors que certains parlent même d'objectif régional des dépenses d'assurance maladie, je doute que la solution passe par la construction de nouvelles cathédrales centralisées. Il faudra trouver le chemin d'équilibre entre un système centralisé mais équitable, et un système déconcentré, et donc garantissant une gestion de proximité, mais potentiellement porteur d'inégalités. Les départements ne sont pas les seules collectivités concernées par la dépendance : les communes, avec les centres communaux ou intercommunaux d'action sociale, assurent de nombreux services aux personnes, tel le portage des repas ; les régions, avec la formation professionnelle, jouent également un rôle important. Je relève, à ce sujet, que trois gérontopôles ont vu le jour dans des régions dirigées par des présidents socialistes, dont un dans les Pays-de-Loire, signe d'une distorsion entre les déclarations des élus nationaux et les actions des élus locaux. J'ignore si le parti socialiste est catastrophiste mais, en tout cas, certains de ses responsables régionaux, au plus près des réalités, avancent.
Voilà ce que je vous propose de faire tous ensemble. Cette réforme de la dépendance met en exergue les valeurs intemporelles que sont la solidarité et la cohésion sociale, périmètre de mon ministère et du secrétariat d'Etat de Mme Montchamp. Nous pouvons être fiers, chacun dans nos fonctions, de contribuer à leur pérennité et à leur grandeur !
Après cette introduction, je me livre volontiers aux questions du rapporteur.
Philippe Marini, président. - Ce semestre sera consacré à deux débats : celui sur la dépendance et celui sur la fiscalité du patrimoine. Peut-être y a-t-il quelque lien entre les deux ?
Alain Vasselle, rapporteur. - Après avoir remercié Mme la ministre de venir devant notre mission, nous allons l'interroger au moyen d'un questionnaire dont elle connaît la teneur. Au stade de la concertation, elle ne pourra naturellement pas nous donner des réponses précises. Réjouissons-nous-en : c'est le signe qu'il ne s'agit pas d'une concertation de façade, laquelle n'est pas dans l'habitude de ce Gouvernement...
Si la concertation doit être la plus large possible, mieux vaut d'emblée lever une éventuelle ambiguïté. En lançant ce chantier, le Président de la République avait annoncé la création d'une cinquième branche de la sécurité sociale avant de parler d'un cinquième risque. Ce débat est-il tranché ? Faut-il concentrer la réflexion sur un cinquième risque ?
Cela dit, j'en viens à ma première série de questions. Dans un contexte budgétaire tendu, la marge de manoeuvre est étroite. Cependant, des pistes existent pour compléter le financement de l'Apa : la création d'une deuxième journée de solidarité, l'élargissement de l'assiette de la CSA (contribution solidarité autonomie), l'alignement de la CSG des retraités sur celle des actifs ou la mise en oeuvre d'une assurance obligatoire souhaitée par les députés. Toutes ces pistes seront-elles examinées ou le Gouvernement en écarte-t-il certaines dès à présent ? Notre mission propose un mécanisme de prise de gage sur le patrimoine à partir d'un seuil de 150 000 ou 200 000 euros tandis que la mission de l'Assemblée nationale, conduite par Valérie Rosso-Debord, reparle du recours sur succession, option que nous avions complètement écartée, et suggère un seuil de 100 000 euros. Que pense le Gouvernement de ces propositions ? En outre, n'y a-t-il pas lieu de replacer cette question dans le cadre de la réforme de la fiscalité, notamment celle du patrimoine ?
Les partisans d'une suppression du groupe iso-ressources 4 (Gir), soit le niveau 4 de la perte d'autonomie, sont-ils animés par un objectif comptable ou un objectif social et sanitaire ? Cette mesure ne risque-t-elle pas d'entraîner un basculement rapide vers le niveau supérieur de dépendance, le Gir 3 ? Quelle est la position du Gouvernement sur le développement d'un étage assurantiel ? Quels sont les avantages et les inconvénients de l'assurance obligatoire ? Adosser l'assurance dépendance aux complémentaires santé vous semble-t-il intéressant ? Enfin, comment rééquilibrer le financement de l'Apa entre départements et Etat ? La règle des 50/50 n'a jamais été respectée. Le Gouvernement envisage-t-il une redéfinition des critères de péréquation entre les départements ?
Philippe Marini, président. - M. Vasselle a évoqué les grands sujets structurants de ce débat. Quelles sont les pistes à écarter du débat ?
Roselyne Bachelot-Narquin, ministre. - Aucune piste n'est exclue, y compris la création d'une cinquième branche. Nous ne voulons pas préempter le débat, raison pour laquelle le Président de la République a utilisé alternativement les termes de cinquième risque et de cinquième branche. Cette dernière nécessite toutefois une loi organique, dont l'adoption, compte tenu du calendrier parlementaire, semble difficile avant l'élection présidentielle. En outre, une telle branche supposerait une démarche résolument innovante : à rebours de la gestion centralisée des branches de la sécurité sociales, issues du pacte de 1945, il faudrait imaginer une gestion de proximité pour la dépendance en introduisant les partenaires locaux systématiquement écartés jusqu'alors de la gestion de la protection sociale. Personne ne me contredira sur ce point au Sénat. La réflexion sur le financement et la gouvernance doivent donc aller de pair.
Le raisonnement vaut pour la couverture de la dépendance : toutes les pistes seront examinées. A titre personnel, j'ai des réserves à l'égard du recours sur succession : il serait injuste de l'appliquer aux personnes mourant de la maladie d'Alzheimer, et non à celles qui décèdent à l'hôpital d'un cancer. Ce serait faire deux poids deux mesures. La piste d'un relèvement de la fiscalité sur le patrimoine n'est toutefois pas exclue. Il n'est pas anormal qu'une personne âgée disposant d'un patrimoine élevé sans avoir des revenus importants participe au financement de sa dépendance.
La suppression du Gir 4 m'inspire les plus extrêmes réserves. Une grande réforme sociale doit viser au moins la consolidation du socle des droits existants, et non le recul de ces droits. De surcroît, la mesure risque d'être contre-productive : la prise en charge du Gir 4 repose sur une démarche de prévention, un problème fondamental.
Quant à l'étage de financement assurantiel, il existe déjà. La France, rappelez-vous dans votre rapport, est le deuxième pays, après les Etats-Unis, en termes de contrats sur la dépendance. Mais seulement 15 000 donnent pour l'instant lieu à des versements de prestations. Nos compatriotes consacrent déjà 500 millions euros à l'assurance privée. Cette solution n'est donc pas à écarter d'autant qu'elle existe déjà dans tous les secteurs de la protection sociale. Au reste, les assureurs travaillent déjà à l'adossement de contrats dépendance aux mutuelles santé. Gardons à l'esprit les conséquences qu'un tel dispositif emporte : les souscripteurs ne constitueraient pas de droits propres au-delà de l'année. Si le recours à des contrats d'assurance devait être encouragé, mieux vaudrait s'en tenir à une définition des caractéristiques fondamentales de la garantie, notamment la définition de la dépendance et la portabilité des droits, sans figer l'ensemble des termes du contrat.
Alain Vasselle, rapporteur. - Quid de la répartition du financement de l'Apa à 50 % entre départements et Etat ?
Roselyne Bachelot-Narquin, ministre. - Je vais vous répondre. Tout d'abord, le chiffre de 50 % n'a pas de base législative...
Bernard Cazeau. - C'était une promesse !
Roselyne Bachelot-Narquin, ministre. - Monsieur Cazeau, c'est vous qui auriez dû la tenir ! Pour remédier à ce problème, il faut améliorer les règles de péréquation pour diriger en priorité la contribution de l'Etat sur les départements les plus défavorisés. Transférer les dépenses des départements vers l'Etat serait une solution satisfaisante pour les départements mais ne peut être l'unique réponse apportée à nos concitoyens qui assument in fine, avec les entreprises, la charge financière des dispositifs sociaux. Si l'amélioration de la péréquation ne porte pas ses fruits, on pourra envisager une augmentation de la part de l'Etat. En tout état de cause, les départements, ordonnateurs de la dépense publique, doivent participer aussi au financement de l'Apa. Je refuse une logique dans laquelle les départements organiseraient le versement de l'Apa et présenteraient la facture à l'Etat. Pour conclure, rappelons que le chiffre de 50 %, que l'assemblée des départements de France avance, ne ressort d'aucune disposition législative.
Philippe Marini, président. - Espérons que nous nous rapprocherons de cet objectif avec une péréquation satisfaisante dans un monde meilleur !
Roselyne Bachelot-Narquin, ministre. - Pour l'heure, il est de 29 %, contre 40 % au début.
Bernard Cazeau. - Madame la ministre, je m'en tiendrai aux questions auxquelles vous êtes en mesure de me répondre, dans l'attente de ce grand débat démocratique vous annoncez. Le calendrier de la réforme semble assez flou : des conclusions seraient remises au Président de la République au cours de l'été ; le président du groupe UMP souhaite une réforme en 2011 tandis que vous évoquez des mesures dans le projet de loi de financement de la sécurité sociale pour 2012. Estimez-vous qu'une réforme d'une telle ampleur, qui nécessite une concertation si approfondie, peut être adoptée avant l'élection présidentielle ou faut-il, comme disait un célèbre personnage, laisser du temps au temps ?
Guy Fischer. - Le problème de calendrier est réel : le Gouvernement pourrait se contenter de quelques mesures dans le projet de loi de financement de la sécurité sociale pour reporter la réforme à 2013. Les nombreux débats engagés servent à différer le problème fondamental : le problème du financement. Le versement des trois allocations sociales pose en effet de grandes difficultés aux départements alors que les Français sont durement frappés par la crise. La situation des finances locales va exiger, entend-on, un effort particulier des Français. Alors que l'argent se fait rare, la perspective d'une profonde réforme disparaît. Qu'en est-il d'une prestation unique pour la dépendance et le handicap ? Vous venez de dire « non » quand le monde du handicap réclame la création d'un risque universel. Le débat sur une cinquième branche ou un cinquième risque n'est pas tranché. En attendant, le reste à charge pèse sur le budget des familles. Enfin, il y a le danger de la privatisation, disons-le mot. M. Marini sait que la dépendance est un secteur de grande profitabilité pour les investisseurs tels que le groupe Korian.
Philippe Marini, président. - Certes ! Nous avons même fait une étude de marché dans notre rapport de 2008 !
Guy Fischer. - Pour avoir participé à la gestion d'une grande agglomération, je sais toute la difficulté à construire des établissements pour personnes âgées financièrement accessibles.
Madame la ministre, je suis tenté de dire que, sous prétexte de concertation, vous êtes venue les mains vides. Nous restons sur notre faim.
Philippe Marini, président. - M. Fischer est très expérimenté, mais il connaît les termes du débat : le sujet est celui des personnes âgées. La commission, du moins sa majorité, a tranché lorsqu'elle a adopté le rapport.
Guy Fischer. - Madame la ministre, à pas de loup, vous avancez dans la direction du développement du secteur assurantiel. Nous craignons pour l'égal accès de tous à la prise en charge de la dépendance. Il faut aller jusqu'au bout du débat !
Paul Blanc. - Madame la ministre, vos propos sur la convergence entre handicap et dépendance m'ont quelque peu inquiété. Celle-ci est inscrite dans la loi de 2005. Déjà, les méthodes d'évaluation sont identiques et, lors de la présentation de ma proposition de loi, il m'avait été indiqué que le financement de la prestation de compensation du handicap (PCH) pourrait être revu dans le cadre de la réforme de la dépendance. Je ne voudrais pas que cette piste de financement soit systématiquement écartée. La loi est très claire : le handicap relève de la solidarité nationale. Cela dit, nous ne pourrons pas faire l'économie, selon moi, d'un financement de la dépendance par d'autres voies.
Ensuite, vous avez évoqué la possibilité d'introduire des différences selon les territoires. Concernant le traitement, cela est tout à fait juste : la gestion de la dépendance peut relever du département ou des centres communaux d'action sociale. En revanche, cela l'est moins pour le financement...
Roselyne Bachelot-Narquin, ministre. - Je ne l'ai pas dit !
Paul Blanc. - Le rôle de l'Etat est de veiller à l'égalité de traitement sur l'ensemble du territoire français. Certains départements accueillent beaucoup de personnes âgées, mais très peu d'entreprises.
Philippe Marini, président . - Le cas est rare !
Paul Blanc. - Certains départements dépensent peu pour les personnes âgées et reçoivent beaucoup des entreprises.
Alain Milon. - Madame la ministre, à vous entendre, vous n'êtes pas venue les mains vides : la réflexion est aboutie. Toutefois, j'aurais aimé en savoir plus sur la prévention. La dépendance peut être limitée, dans la mesure où elle est provoquée par des maladies cardio-vasculaires, des maladies rhumatismales, des maladies de dégénérescence cellulaire cérébrale, qui peuvent être prévenues. Elle n'est pas une fatalité : la moitié des hommes de quatre-vingt-dix ans meurent non dépendants et la proportion est plus élevée pour les femmes. Il faut un plan de prévention contre les maladies qui la favorisent.
Roselyne Bachelot-Narquin, ministre. - A propos du calendrier, le débat et les préconisations qui en sortiront influenceront la nature du véhicule législatif ou des véhicules législatifs qui seront empruntés. Ce débat commencera avec les quatre groupes de travail. Associations, partis politiques et think tanks se l'approprient. Nous bâtirons le site internet pour étudier toutes ces contributions. Les débats citoyens régionaux - mieux vaudrait parler de débats interdépartementaux pour reprendre la terminologie des Priac (programmes interdépartementaux d'accompagnement des handicaps et de la perte d'autonomie) - étaient difficiles à organiser sans avoir le « kit » pour les exploiter. Ils commenceront début avril après les élections cantonales. Cette date est parfaite : c'est celle de la création des ARS... Le débat se terminera fin juin-début juillet de manière à alimenter la réflexion du Gouvernement au moment où il prépare le projet de loi de finances et le projet de loi de financement de la sécurité sociale. Le Président de la République a pris un engagement très ferme : certaines mesures sur la dépendance seront adoptées dès les lois financières pour 2012. Cela dit, seul le débat permettra de trancher : si la création d'une cinquième branche se révèle nécessaire, il faudra une loi organique ; pour englober toutes les politiques liées à la dépendance - la culture, la ville -, peut-être faudra-t-il une grande loi-cadre. Dans ce dernier cas, il est certain que la dépendance sera un élément structurant de la campagne présidentielle de 2012.
Monsieur Blanc, nous n'abandonnons pas le principe de la convergence entre le handicap et la dépendance. Pour autant, la prise en charge des personnes handicapées dépendantes relève d'un cheminement et de concepts différents de ceux qui concernent la prise en charge des personnes âgées dépendantes. Les structures et associations de personnes handicapées que je reçois ne souhaitent pas, me disent-elles, cette confusion. Monsieur Fischer, vous avez-vous-même évoqué la rareté de l'argent public...
Guy Fischer. - C'est un constat !
Philippe Marini, président. - C'est votre chemin de Damas !
Roselyne Bachelot-Narquin, ministre. - La convergence ne doit pas être réalisée au détriment des personnes handicapées.
Vous avez parlé de privatisation, avec prudence. Parlez-vous de privatisation du financement ou de l'offre de service ? Celle de l'offre de service ne me semble pas illégitime : aujourd'hui, un quart des Ehpad sont des établissements privés à but lucratif. Ces établissements, plus récents, ont un coût d'amortissement plus élevé que les anciens, plus vétustes. Néanmoins, le privé n'est pas synonyme de prix exorbitants. Les établissements chers répondent aussi à une demande.
La convergence tarifaire est un objectif qui doit être poursuivi. C'est un outil d'allocation équitable des ressources, qui n'est pas utilisé de manière mécanique et s'accompagne d'un processus de médicalisation des établissements au bénéfice des usagers. Les moyens dédiés aux établissements pour personnes âgées dépendantes sont passés de 3 à 8 milliards entre 2002 et 2010 et nous sommes engagés dans une politique de réduction des écarts entre établissements. Sur les 2 754 Ehpad publics, 350 sont en convergence. Les Ehpad peuvent conventionner avec les ARS pour éviter des restitutions de crédits ou des licenciements. Un groupe de travail sera constitué sur l'outil Pathos. La convergence tarifaire n'a pas pesé sur le taux d'encadrement, au contraire : l'objectif de passer d'un ratio de 0,57 pour un résident à 0,65 est en cours de réalisation.
Monsieur Milon, j'ai voulu inscrire la prévention au coeur de la loi HPST. L'un des deux comités de coordination qui siègent au sein des ARS y est dédié ; le principe de fongibilité asymétrique permet de transférer des crédits du curatif vers le préventif, mais interdit l'inverse ; enfin, le plan de lutte contre les accidents vasculaires cérébraux comme le plan Alzheimer comportent d'importantes mesures en la matière. La prévention est bien au coeur de notre démarche sur la dépendance.
Philippe Marini, président. - Notre mission se réunira une dernière fois, sans doute le mercredi 26 janvier, pour adopter un rapport complémentaire, qui pourrait être conçu comme un guide pour le débat. Nous pourrions notamment comparer nos approches avec celles de nos collègues députés. Un débat en séance publique se tiendra le 15 février.
Yves Daudigny. - Mme la ministre a évoqué la piste d'une cinquième branche, mais avec des « innovations ». Pour moi, sécurité sociale signifie gestion centralisée paritaire et financement par cotisations salariales et patronales ; avec une gestion décentralisée et un financement faisant appel aux assurances privées, est-ce encore une branche de la sécurité sociale ?
Philippe Marini. - La question de M. Daudigny souligne bien l'habileté de la ministre...
Alain Vasselle, rapporteur. - Dès 2005, la Cour des comptes a dénoncé le manque de coordination des intervenants, l'importance du reste à charge, le manque de transparence des tarifs, l'hétérogénéité de la qualité des établissements, les fortes disparités dans l'attribution de l'Apa. Les lois de financement de la sécurité sociale ont apporté des réponses mais les remarques de la Cour restent d'actualité. Les contestez-vous ? Quelles pistes de réforme envisagez-vous pour y répondre ?
En 2008, notre mission s'était interrogée sur certaines mesures annoncées dans le cadre du plan Solidarité grand âge, compte tenu du contexte budgétaire, notamment le maintien d'un équivalent temps plein pour chaque résident en Ehpad et le rythme de médicalisation des établissements. Le périmètre de ce plan sera-t-il redéfini ?
Un rapport des inspections des finances, des affaires sociales et de l'administration devrait être prochainement publié sur le financement et la tarification des soins à domicile. Quelles sont les pistes envisagées par le Gouvernement dans ce domaine ?
Les représentants des services de soins à domicile redoutent les effets pervers de la suppression, par la loi de finances, de l'exonération de charges « services à la personne », qui alourdirait, selon eux, le coût de la prise en charge des salariés à domicile et remettrait en cause la qualité des structures par une diminution de la formation et du recrutement. Que répondez-vous à ces critiques ?
Enfin, qu'en est-il de l'articulation des aides au logement avec l'Apa ?
Roselyne Bachelot-Narquin, ministre. - M. Daudigny a bien indiqué les termes du débat. Je vous invite à l'innovation sociale ! La question de la dépendance est nouvelle ; on ne peut y répondre avec les solutions de 1945. Sans s'écarter des grands principes de solidarité et de fraternité, nous devons proposer de nouveaux outils. Pourquoi ne pas imaginer une cinquième branche qui ferait intervenir de nouveaux acteurs dans sa gouvernance ? Ne nous enfermons pas dans les schémas du passé. Il n'est pas impossible de concilier proximité et équité !
Monsieur Vasselle, je n'ai pas l'impertinence de contester les conclusions de la Cour des comptes ! Compte tenu de l'heure, me permettez-vous de répondre par écrit à vos dernières questions ?
Guy Fischer. - Il faudra adresser les réponses à tout le monde !
Philippe Marini, président. - Madame la ministre, nous viendrons en délégation au ministère vous remettre le fruit de nos réflexions.
Roselyne Bachelot-Narquin, ministre. - Je suis tout à fait d'accord pour que votre rapport serve de guide méthodologique pour la suite du débat, et je vous en remercie.
Philippe Marini, président. - J'espère qu'il sera utile. Merci madame la Ministre.
III. AUDITIONS
Table ronde sur le financement de la dépendance (mercredi 30 juin 2010)
Réunie sous la présidence de Philippe Marini, président , la mission commune d'information procède, autour d'une table ronde , à l' audition de Gilles Cossic , directeur des assurances de personnes, Agnès Canarelli , sous-directeur, Gérard Ménéroud , président du bureau de la commission plénière des assurances de personnes, et Annabelle Jacquemin-Guillaume , attachée parlementaire de la Fédération française des sociétés d'assurance (FFSA) ; Jean-Louis Faure , délégué général, et Bertrand Boivin-Champeaux , directeur Prévoyance et retraite supplémentaire du Centre technique des institutions de prévoyance (CTIP) ; le docteur Jean-Martin Cohen Solal , directeur général, Isabelle Millet-Caurier , directrice des Affaires publiques, Christophe Ollivier , directeur du département Expertise à la direction des relations avec les mutuelles, et Vincent Figureau , responsable du département Relations extérieures à la Fédération nationale de la Mutualité française (FNMF).
Jean-Louis Faure, délégué général du CTIP . - Le Centre technique des institutions de prévoyance (CTIP) regroupe une cinquantaine d'entreprises d'assurance qui sont gérées paritairement par les représentants des salariés et les représentants des employeurs. Les institutions de prévoyance sont, en général, soit organisées au niveau de la branche professionnelle, soit au niveau interprofessionnel. Leur chiffre d'affaires, qui correspond au montant des cotisations perçues, s'élève à 11,7 milliards d'euros, dont 5,3 milliards au titre de la santé, 5,15 milliards au titre de la prévoyance dite lourde (incapacité, décès), un peu moins d'un milliard au titre de l'épargne retraite, et 19 millions au titre de la dépendance - principalement sous forme de contrats collectifs à adhésion obligatoire issus des négociations sociales d'entreprise.
Philippe Marini , président . - Je rappelle à nos interlocuteurs que notre mission commune d'information sur la prise en charge de la dépendance et la création du cinquième risque a été constituée par le Sénat en 2007. Elle a rendu son rapport d'étape voici près de deux ans. Elle souhaite désormais actualiser ses connaissances sur ces problématiques afin de préparer l'examen du futur projet de loi.
C'est pourquoi, il nous paraît utile que vous nous fassiez part de vos remarques et propositions, ainsi que des éventuelles études que vous auriez réalisées.
Jean-Louis Faure . - Nous observons un développement des dispositifs d'assurance dépendance à la fois dans les grandes entreprises, Thalès par exemple, et dans certaines branches professionnelles, comme les personnels salariés des cabinets d'avocats ou la poissonnerie. Ces dispositifs, créés sur le modèle des mécanismes d'assurance retraite, reposent sur le principe d'un versement de cotisations tout au long de la vie dans le but de constituer une épargne utilisable au moment de l'entrée en dépendance.
Toutefois, cet essor demeure modeste puisque les dispositifs d'épargne dépendance ne représentent, pour les institutions de prévoyance, que 19 millions d'euros. On peut néanmoins s'attendre, à l'avenir, à une montée en charge progressive : le mouvement commence généralement par les grandes entreprises avant de s'étendre, par capillarité, aux branches professionnelles, puis aux entreprises de taille moyenne.
L'une des difficultés réside dans le fait que ces mécanismes d'épargne dépendance ont tendance à être perçus comme entrant en concurrence avec les dispositifs d'épargne retraite. Je crois, au contraire, que tous les systèmes d'épargne quel qu'il soit (épargne retraite, épargne dépendance à proprement parler...) contribuent à couvrir le risque dépendance qui recouvre une réalité assez large.
Jean-Martin Cohen Solal, directeur général de la FNMF . - La Fédération nationale de la Mutualité française (FNMF), qui fédère les mutuelles santé, compte dix-huit millions d'adhérents, ce qui représente un chiffre d'affaires annuel de 20 milliards d'euros.
Ces mutuelles interviennent dans plusieurs domaines : la santé bien sûr, mais aussi, la prévention, la dépendance. A ce titre, elles peuvent être amenées à gérer des établissements pour personnes âgées ou pour personnes handicapées. Leur action est donc globale. En matière de dépendance stricto sensu, les mutuelles santé protègent un peu plus de trois millions de personnes via la souscription d'un contrat dépendance.
Les valeurs associées à la prise en charge de la dépendance sont identiques à celles qui président à la gestion du risque santé, à savoir la solidarité et la lutte contre les inégalités.
Je rappelle que le montant de la retraite moyenne mensuelle est de l'ordre de 1 200 euros par mois. Or, les dépenses liées à la perte d'autonomie peuvent s'élever à 2 300 euros par mois. Il y a donc un écart important à combler.
A la FNMF, nous regrettons les incertitudes des pouvoirs publics sur le dossier de la dépendance. Certes, des annonces ont été faites, des groupes de travail ont été créés, mais aucune ligne directrice n'a véritablement été donnée jusqu'à présent. Il est donc difficile, pour les acteurs du secteur, de se positionner.
Philippe Marini , président . - C'est, pour ainsi dire, un processus glissant.
Jean-Martin Cohen Solal . - Parfaitement.
Sur la question du financement de la dépendance, la FNMF défend trois positions :
- elle plaide tout d'abord pour une couverture universelle la plus large possible. La prise en charge de la dépendance doit reposer sur la solidarité nationale, comme le risque santé actuellement. Cette solution suppose évidemment une implication des pouvoirs publics, mais aussi le développement d'un partenariat public-privé ;
- elle estime ensuite que l'offre en matière de dépendance doit être plurielle : versement de la prestation sous forme de rente viagère, actions de prévention, etc. ;
- enfin, elle ne privilégie aucun mécanisme technique a priori : peu importe que celui-ci soit annuel ou viager, dès lors que les bénéficiaires disposent du même niveau de protection.
En tout état de cause, la FNMF souhaiterait en savoir davantage sur le projet du gouvernement.
Gilles Cossic, directeur des assurances de personnes de la FFSA . - A la FFSA, nous ne sommes pas plus informés que nos collègues des intentions des pouvoirs publics.
Nous constatons que la couverture assurantielle de la dépendance a progressé en nombre, mais que celle-ci repose encore principalement sur des contrats collectifs. Il existe en effet un certain attentisme en matière de souscription de contrats individuels. Cela s'explique sans doute par les reports successifs de la réforme annoncée de la dépendance qui créent un sentiment d'incertitude chez les individus, peu propice à la conclusion de contrats.
Or, pour informer et protéger correctement les assurés, il est indispensable de disposer d'un cadre juridique stabilisé, ce qui n'est actuellement pas le cas.
La FFSA a régulièrement des échanges avec la CNSA et d'autres acteurs publics sur la prise en charge de la perte d'autonomie, en particulier sur la question du partenariat public-privé. Ces débats, qui n'ont pas totalement abouti, ont néanmoins permis de fixer deux objectifs :
- mieux définir les grilles d'accessibilité en dépendance (par exemple, la grille Aggir) ;
- réfléchir aux synergies possibles entre le corps public et le corps privé des évaluateurs du degré d'autonomie.
Force est aujourd'hui de constater qu'il existe un écart entre le revenu moyen des personnes âgées et le coût mensuel de la dépendance de l'ordre de 500 à 1 000 euros, selon les catégories socioprofessionnelles. Nous estimons donc que le contrat dépendance doit permettre à l'assuré de bénéficier d'une prestation d'environ 500 euros par mois.
Parallèlement à l'incitation à la souscription d'un contrat perte d'autonomie, la FFSA plaide pour le développement des services (aide à domicile, hébergement en établissement...) que cette prestation permettra de financer. La plupart des contrats individuels actuels comporte d'ailleurs la possibilité d'accéder à des plateformes d'assistance regroupant les différents intervenants du secteur.
Au 1er janvier 2010, cinq millions de personnes étaient couvertes par un contrat dépendance, dont trois millions sous forme collective et deux millions sous forme individuelle.
Alain Vasselle , rapporteur . - Un groupe de travail a été mis en place par le ministère chargé du travail en février dernier sur l'aspect assurantiel et financier du risque dépendance auquel vous avez participé. Pouvez-vous nous présenter l'objet précis de ce groupe de travail, la méthode suivie et un premier bilan des travaux menés ?
A l'occasion de son audition du 16 janvier 2008 par la mission commune d'information, Etienne Grass, inspecteur des affaires sociales, avait considéré que les produits actuellement commercialisés dans le domaine de l'assurance dépendance ne répondaient pas aux attentes de la population, dans la mesure où ils prévoient généralement des sorties en rentes alors que les assurés sociaux recherchent plutôt le financement de services. De nouveaux produits assurantiels ont-ils été proposés depuis lors ?
Dans son rapport d'étape, la mission avait indiqué que le développement des contrats d'assurance dépendance nécessitait un certain nombre de préalables, notamment :
- une information claire des assurés sur les produits proposés ;
- la mise en place éventuelle d'une table réglementaire d'incidence et de maintien en dépendance comme il existe une table réglementaire de mortalité en matière d'assurance-vie - mais les avis recueillis par la mission sur ce point divergeaient ;
- la résolution de la question de la portabilité des droits, point techniquement complexe mais essentiel pour les assurés.
Des avancées ont-elles été réalisées dans ce domaine depuis deux ans ? Le groupe de travail mis en place par le ministère chargé du travail devait être l'occasion de l'élaboration d'une sorte de cahier des charges pour la labellisation des contrats. Pouvez-vous nous faire part de l'avancement des travaux en la matière ?
La mission proposait également la mise en place d'une forme de « partenariat public-privé » en matière de dépendance qui aurait plusieurs implications, notamment, une définition commune de la dépendance - non seulement entre assureurs, mais aussi entre assureurs privés et évaluateurs publics -, et un processus conjoint de reconnaissance de l'état de dépendance entre les administrations publiques et les assureurs privés afin d'assurer un déclenchement commun des prestations offertes en cas de dépendance. Cette piste a-t-elle été évoquée dans le cadre du groupe de travail précité ?
La deuxième orientation forte de la mission consistait à utiliser certains dispositifs existants, notamment des produits d'épargne, afin de permettre une meilleure prise en compte du risque dépendance.
Elle proposait ainsi de permettre aux personnes qui le souhaitent d'orienter une part des sommes souscrites en assurance vie vers une garantie dépendance. La mission avait insisté sur le fait que cette transformation devait pouvoir s'effectuer sans qu'elle soit considérée comme une novation fiscale, le but étant - comme le principe de la transformation dite « Fourgous » - d'éviter qu'elle ne conduise aux conséquences fiscales d'un dénouement du contrat. Quelle appréciation portez-vous sur cette proposition ?
La mission avait enfin jugé nécessaire d'adapter le cadre actuel de l'épargne retraite afin de corréler davantage couverture du risque vieillesse et couverture du risque dépendance. Elle avait ainsi envisagé de permettre la déductibilité des cotisations dépendance versées sur un contrat adossé à un contrat d'épargne retraite, dans les mêmes conditions et sous les mêmes limites que les versements sur le contrat d'épargne retraite. Cette mesure était prioritairement destinée aux jeunes actifs qui ne songeraient pas spontanément à constituer une telle couverture s'ils n'y étaient pas incités au travers de mécanismes de retraite complémentaire. Quel regard portez-vous sur cette piste ?
Quelles sont, selon vous, les mesures prioritaires devant être prises afin de contrer les effets négatifs de l'application des nouvelles normes issues de la directive Solvabilité II ?
Gérard Ménéroud, président du bureau de la commission plénière des assurances de personnes à la FFSA . - La FFSA a peu de divergences de fond avec les propositions de la mission. L'amélioration de l'information des assurés sur les produits d'assurance est effectivement une nécessité. Cette question a été abordée dans le cadre du groupe de travail mis en place par le ministère chargé du travail, mais n'a pas constitué une priorité. Les axes de réflexion ont davantage porté, d'une part, sur l'amélioration de la grille Aggir - un rapport sur ce sujet devrait être rendu à l'automne prochain - et, d'autre part, le socle commun sur lequel devraient reposer les contrats dépendance à l'avenir, à savoir la garantie d'une rente viagère minimale de 500 euros, un pilotage commun du risque, notamment s'agissant des règles de provisionnement, et enfin le plafonnement des aides en nature pouvant être proposées, dans la limite du montant de la rente minimale garantie.
La mise en place d'une table réglementaire d'incidence et de maintien en dépendance est une idée également intéressante, mais ne pourra voir le jour que d'ici 10 à 15 ans, faute d'un nombre suffisant de sinistres. Ainsi, depuis la mise sur le marché du premier contrat dépendance en 1986, 30 000 sinistres ont été enregistrés, ce qui reste trop peu pour construire une table réglementaire d'incidence.
Jean-Louis Faure . - Il est en effet difficile aujourd'hui, pour les instituts de prévoyance, de s'engager sur la garantie d'un panier de services à un horizon de vingt ou trente ans, compte tenu des incertitudes pesant sur l'évolution du coût de ces services, l'évolution de la prévalence des pathologies à l'origine de la dépendance et l'impact que pourraient présenter d'éventuels progrès scientifiques en la matière.
En revanche, nous pouvons nous engager sur une rente transformable en prestations de services. Etant donné le caractère concurrentiel du secteur des services à la personne, le coût de ces aides devrait être assez faible. Cependant, la fixation d'une rente minimale de 500 euros risque d'être insuffisante pour couvrir les besoins des personnes aux revenus les plus modestes.
S'agissant de l'élaboration d'une table réglementaire d'incidence et de maintien en dépendance, nous partageons les observations de la FFSA. Il conviendrait, en outre, de s'assurer de la compatibilité de la mise en place d'une telle table au niveau national avec le droit communautaire.
Enfin, le développement des produits d'assurance dépendance, notamment des contrats collectifs, nécessite un encadrement clair, à l'instar de ce qui a pu être mis en place en matière d'épargne retraite.
Jean-Martin Cohen Solal . - Une définition commune de la notion de dépendance est essentielle et doit être au coeur du partenariat-public-privé.
Pour la FNMF, les contrats dépendance doivent pouvoir proposer à la fois une sortie en rente et une offre d'assistance et de services en cas de survenance de la dépendance.
L'accent doit également être mis, d'une part, sur l'amélioration de l'accompagnement des personnes âgées dépendantes, ce qui passe par une rationalisation des modes de prise en charge et, d'autre part, sur le développement des actions de prévention qui permettent de retarder l'entrée en dépendance.
Christophe Ollivier, directeur du département Expertise à la direction des relations avec les mutuelles à la FNMF . - Les modalités d'intervention des acteurs privés et publics en matière de prise en charge des personnes âgées dépendantes sont assez différentes : alors que les assureurs agissent très en amont pour couvrir un risque futur par le biais de provisionnements, les pouvoirs publics - notamment les conseils généraux - interviennent à un moment donné pour répondre à un problème devenu immédiat par le biais de budgets fixés chaque année. Il est essentiel que le partenariat-public-privé en matière de prise en charge de la dépendance repose sur une superposition de ces deux modes de fonctionnement, plutôt que sur leur confrontation.
Un autre débat porte sur le champ des risques devant être couverts par les contrats dépendance : faut-il uniquement couvrir les risques de dépendance lourde ou également les risques de dépendance partielle ? Il convient, selon nous, de ne pas négliger la prévention, et donc la dépendance partielle, qui permet d'éviter une accélération du basculement dans les situations de grande dépendance.
Alain Vasselle , rapporteur . - Quel est l'état d'avancement de vos réflexions sur la question de la portabilité des droits acquis par les assurés ? Il convient en effet de garantir aux salariés bénéficiant d'un contrat dépendance obligatoire de groupe une continuité de ses droits lorsqu'ils sont amenés à quitter l'entreprise.
Jean-Louis Faure . - La portabilité des droits est une préoccupation importante du CTIP. Pour quasiment tous les contrats que nous proposons - notamment les produits commercialisés par l'organisme commun des institutions de prévoyance (Orcip) -, des accords permettent d'assurer la continuité des droits des assurés. Ainsi lorsqu'un salarié, couvert par un contrat collectif obligatoire, quitte son entreprise, il peut continuer à abonder son contrat à titre individuel.
Bertrand Boivin-Champeaux, directeur Prévoyance et retraite supplémentaire du CTIP . - Des progrès ont par exemple été réalisés pour les avocats-salariés. Comme le souligne Alain Vasselle, la question de la continuité des droits est essentielle s'agissant des contrats obligatoires d'entreprise. Le CTIP a fait valoir ce point au sein du groupe de travail mis en place par le ministère chargé du travail.
Gérard Ménéroud . - La FFSA est également favorable à la proposition de la mission tendant à permettre aux personnes - notamment les plus âgées - qui le souhaitent d'orienter une part des sommes souscrites en assurance-vie vers une garantie dépendance sans que cette transformation ne soit considérée comme une novation fiscale, le but étant - comme le principe de la transformation dite « Fourgous » - d'éviter qu'elle ne conduise aux conséquences fiscales d'un dénouement du contrat.
La FFSA approuve également la piste tendant à permettre la déductibilité des cotisations dépendance versées sur un contrat adossé à un contrat d'épargne retraite, dans les mêmes conditions et sous les mêmes limites que les versements sur le contrat d'épargne retraite. Nous avions proposé, pour sensibiliser les plus jeunes, la création d'une aide à la souscription d'un tel contrat sous la forme d'une « chèque - dépendance ». Mais cette proposition n'a pas été retenue.
Philippe Marini , président . - Comment financer une telle mesure dans le contexte budgétaire actuel ?
Gérard Ménéroud . - En ce qui concerne le partenariat-public-privé, il faut effectivement déterminer des critères d'éligibilité communs aux prestations offertes en cas de dépendance, ainsi qu'un socle minimal de portabilité des droits. Comme Christophe Ollivier, je pense que d'importantes différences existent entre les modalités d'intervention des acteurs privés et des acteurs publics, dont tout le monde n'a pas encore pris la mesure : les assureurs apprécient davantage un état de dépendance que les services dont a besoin une personne dépendante.
Paul Blanc . - Le coût lié à la prise en charge de la perte d'autonomie dépendra surtout des revenus des personnes âgées et de leurs familles. Peu est à attendre des progrès en matière de télémédecine, contrairement à ce qui a pu être évoqué précédemment.
En ce qui concerne les contrats collectifs, un Centre communal d'action sociale (CCAS) ou un conseil général peut-il souscrire un tel contrat ?
Guy Fischer . - L'enjeu au coeur des débats d'aujourd'hui est finalement celui de l'articulation entre, d'une part, un financement individuel de la prise en charge de la dépendance par le bais de l'assurance et, d'autre part, un financement par la solidarité nationale. C'est le point de divergence essentiel de notre groupe politique avec les conclusions de la mission dans son rapport d'étape.
Compte tenu de l'évolution de la structure des entreprises, notamment des grandes entreprises et du phénomène de « filialisation », comment évoluent les négociations collectives sur les contrats obligatoires de groupe ?
Il convient de ne pas s'orienter, en matière d'assurance obligatoire, vers des solutions qui accentuent les inégalités sociales et remettent en cause notre pacte social.
Jean-Louis Faure . - Un CCAS peut effectivement souscrire un contrat collectif à adhésion facultative.
Gérard Ménéroud . - Il suffit que le souscripteur ait le pouvoir de souscrire un tel contrat.
Jean-Louis Faure . - Pour revenir à la question du président Guy Fischer, le droit du travail oblige les entreprises à négocier avec les partenaires sociaux les avantages dits liés aux salaires, notamment tout ce qui a trait à la prévoyance.
Or, dans la plupart des cas, lorsqu'il y a création d'une filiale, c'est le régime de la société-mère qui s'applique. Lors de rapprochements d'entreprises, un certain alignement sur le régime le plus favorable est souvent proposé dans un souci d'équité.
Gérard Ménéroud . - Il convient cependant de ne pas oublier la part de la population qui ne travaille pas en entreprise et qui ne peut donc souscrire de tels contrats. Leur sensibilisation doit passer par l'offre de contrats dépendance à souscription individuelle ou l'offre de contrats adossés à la couverture d'autres risques - maladie ou vieillesse.
Jean-Martin Cohen Solal . - La question de la portabilité des droits est étroitement liée à celle du caractère obligatoire ou facultatif de l'assurance dépendance. Si l'on estime que la dépendance représente un enjeu sociétal majeur et si l'on ne souhaite pas accentuer les inégalités sociales, alors il convient de prévoir une assurance obligatoire qui permet une mutualisation large des risques et donc de moindres cotisations, ceci d'autant plus que la souscription intervient tôt. C'est une question de nature politique.
Philippe Marini , président . - Cette idée commence en effet à trouver un certain écho. Mais la mission n'a pas retenu cette orientation. Elle constituerait en tout cas une manne financière importante pour les compagnies d'assurance.
Jean-Martin Cohen Solal . - La préoccupation de la Mutualité française est de faire face aux besoins de ses adhérents. C'est pourquoi, elle gère d'ailleurs des établissements accueillant des personnes âgées ou propose des services à la personne.
Gérard Ménéroud . - Une couverture obligatoire n'aurait de sens que si la dépendance était susceptible de toucher toute la population. Or tel n'est pas le cas : seuls 15 % d'une génération de personnes âgées de soixante ans connaîtront une perte d'autonomie avant leur décès et seulement 40 % d'une génération de personnes âgées de quatre-vingts ans.
Par ailleurs, l'ensemble de la population n'a pas, compte tenu de ses revenus ou de son patrimoine, besoin d'une couverture spécifique contre le risque dépendance.
Enfin, il faut noter que le marché de l'assurance dépendance est en train de se développer : aujourd'hui cinq millions de personnes ont souscrit un contrat d'assurance, la cible potentielle étant de vingt millions d'assurés.
Philippe Marini , président . - Les déplacements effectués à l'étranger par la mission ont permis de constater que le marché français était, de ce point de vue, assez mature.
Gérard Ménéroud . - Nous ne sommes donc pas favorables à une assurance obligatoire qui conduirait, par ailleurs, à la mise en place d'un « bureau central de tarification » ou à la création d'une cinquième branche.
Philippe Marini , président . - Je vous remercie de ces propos qui font preuve, selon moi, d'un sens des responsabilités.
Paul Blanc . - Pourtant, en matière d'assurance automobile, celle-ci est obligatoire alors que les accidents de voiture ne concernent pas toute la population.
Si une assurance obligatoire n'est pas mise en place, le coût de la prise en charge des personnes âgées dépendantes risque d'obérer les finances de nos départements.
Jean-Jacques Jégou . - Pour compléter la question de Paul Blanc, quel est, chaque année, le pourcentage de la population qui connaît un accident de voiture?
Gérard Ménéroud . - Il faut rappeler que seule l'assurance responsabilité civile est obligatoire. Dans ce cadre, ce n'est pas le propriétaire du véhicule, mais les tiers, victimes du dommage lié à la conduite, qui sont protégés.
Pour les personnes qui n'ont pas encore souscrit de contrats dépendance, nous sommes favorables au développement d'une aide financière, accordée sous conditions de ressources, sur le modèle de la couverture maladie universelle-complémentaire (CMU-c).
Philippe Marini , président . - Pour ce faire, une partie des avantages fiscaux liés à l'assurance vie ne peut-elle pas être redéployée ?
Gérard Ménéroud . - Le coût global des dépenses fiscales liées à l'assurance-vie est bien moindre que le coût du taux réduit de TVA appliqué dans le secteur de la restauration.
Philippe Marini , président . - L'un n'empêche pas l'autre.
Jean-Martin Cohen Solal . - Je voudrais revenir sur les chiffres donnés par Gérard Ménéroud. Sur les cinq millions de personnes ayant souscrit à ce jour un contrat dépendance, une partie importante est en fait couverte par une mutuelle santé qui inclut, de façon obligatoire, une couverture dépendance. Il ne s'agit pas d'un contrat obligatoire mais d'un « contrat à inclusion obligatoire ».
En matière de prise en charge de la dépendance, la solidarité nationale ne peut se limiter à de simples incitations à la souscription de contrats d'assurance.
Christophe Ollivier . - In fine, la prise en charge des personnes dépendantes qui n'auront pas pu souscrire un contrat d'assurance sera supportée par l'Etat.
Il convient enfin de souligner le caractère démultiplicateur des cotisations d'assurance comparativement aux interventions des pouvoirs publics : 8 euros investis dans l'Apa par les départements auraient correspondu à une cotisation d'assurance de seulement 1 euro.
Agnès Canarelli, sous-directeur à la FFSA . - La question de la portabilité des droits soulève des difficultés techniques très importantes. De ce point de vue, les contrats dépendance ne peuvent être assimilés à des contrats d'épargne retraite.
Audition de Francis Idrac, président, et Laurent Vachey, directeur, de la caisse nationale de solidarité pour l'autonomie (CNSA) (mercredi 8 septembre 2010)
Réunie sous la présidence de Paul Blanc, vice-président , la mission commune d'information procède à l'audition de Francis Idrac , président, et Laurent Vachey , directeur, de la caisse nationale de solidarité pour l'autonomie (CNSA).
Paul Blanc , président . - Je suis heureux de vous accueillir, monsieur le président, et monsieur le directeur, avec qui nous travaillons depuis longtemps, dans le cadre de l'actualisation des propositions de notre mission. La caisse nationale de solidarité pour l'autonomie (CNSA) joue un rôle essentiel en matière de prise en charge de la dépendance ; nous avons souhaité vous entendre, d'une part, parce que l'on annonce un projet de loi sur cette question pour les prochains mois, d'autre part, pour connaître vos réactions aux propositions que nous avions formulées il y a deux ans.
Francis Idrac, président de la caisse nationale de solidarité pour l'autonomie . - Fin 2009, j'ai proposé au conseil de la CNSA de constituer un groupe de travail afin de réfléchir sur les critères de péréquation des concours versés aux départements. La loi prévoit en effet une répartition équitable du produit de la contribution solidarité autonomie, corollaire de la « journée de solidarité », qui constitue l'essentiel des ressources de la caisse. Or, l'effet de ciseau entre les dépenses d'allocation personnalisée d'autonomie (Apa), en augmentation régulière, et nos concours, stables ou en légère diminution, est de plus en plus évident. Il est clair que la remise en question des critères de péréquation ne constitue pas une réponse structurelle, mais le retard d'un projet de loi sur le cinquième risque, dont cette réponse relève, ne nous dispense pas de questionner ces critères. Nous avons mis en place un groupe de travail en lien avec l'assemblée des départements de France (ADF), qui avait produit une contribution critique et formulé des propositions début 2010. Nous avons discuté différentes hypothèses ; le conseil de la CNSA a adopté en juin, de manière consensuelle, des propositions de modification qui ont été transmises au Gouvernement. Il décidera de la suite à y donner, avant la fin de l'année si l'on veut une entrée en vigueur du nouveau dispositif début 2011.
Laurent Vachey, directeur de la caisse nationale de solidarité pour l'autonomie . - La grande réforme annoncée ne nous dispense pas de réfléchir. La réflexion a porté sur la pondération des critères existants, qui sont fixés par la loi : afin de ne pas reporter la décision à une nouvelle loi, il s'agit de modifier dès à présent cette pondération. Nous envisageons d'abord une modification modeste, consistant à ramener de 5 % à zéro le critère du nombre de bénéficiaires du RMI, qui n'a pas grand-chose à voir avec la dépendance. Plus substantiel est le projet de modifier les critères relatifs au nombre de personnes âgées de plus de soixante-quinze ans (50 %) et à la dépense annuelle au titre de l'Apa (20 %). Nos simulations, basées sur la proposition de l'ADF, réduisent le premier à 40 % et portent le second à 60 %. Si le Gouvernement suivait cette proposition, cela conduirait à un redéploiement entre départements de 100 millions d'euros sur une enveloppe globale de 1,5 milliard d'euros, sans qu'aucun département ne voie le concours de la CNSA qu'il reçoit augmenter ou diminuer de plus de 3 %.
Une telle proposition est relativement modérée. Elle aboutira mécaniquement à mieux compenser les dépenses au titre de l'Apa des petits départements ruraux qui ont un nombre important de demandeurs à faibles revenus et un ticket modérateur faible. Nous vous avons apporté un dossier présentant le détail des calculs.
Alain Vasselle , rapporteur . - Nous avons déjà eu quelques éléments de réponse à nos questions. Vous n'avez joué que sur la pondération des critères. Quelle évolution des critères eux-mêmes souhaiteriez-vous ? Nous avons compris que vous ne souhaitiez plus du critère relatif au nombre de bénéficiaires du RMI. Proposez-vous autre chose ou souhaitez-vous vous en tenir aux trois autres critères existants ? Qu'en est-il du potentiel fiscal et quelles sont les conclusions de votre groupe de travail ?
François Idrac . - La contrainte juridique interdit de supprimer le critère du RMI sans passer par une loi, mais on peut le ramener à zéro. Nous avons conservé les critères existants sans retenir la pondération de l'ADF qui aboutissait à un trop-perçu. Le critère des plus de soixante-quinze ans s'établirait à 40 %, la dépense d'Apa passerait à 60 %, contre 50 % dans la proposition de l'ADF, et le potentiel fiscal passerait de - 25 % à - 30 %. La dépense d'Apa serait ainsi prise en compte de façon plus significative. Est-ce vertueux ou pas ? Le critère apparaît réaliste et l'on peut difficilement plaider qu'il encouragerait à une excessive générosité, les départements assumant une part suffisante de la dépense pour être vertueux. La répartition est apparue comme un moyen de mieux soutenir les départements ruraux à faibles ressources mais à fortes charges.
Laurent Vachey . - Nous nous sommes appuyés sur les travaux menés il y a cinq ans par la direction de la recherche, des études, de l'évaluation et des statistiques (Drees). Analysant les disparités financières entre départements, elle a montré qu'au-delà du nombre de personnes âgées et du potentiel fiscal, l'explication des deux tiers de ces disparités résulte d'une prévalence du risque inégalement répartie selon les catégories socioprofessionnelles : certains départements font face, du fait de leur structure sociodémographique, à des charges élevées par rapport à leur potentiel financier. Le nombre de bénéficiaires du minimum vieillesse est un facteur également important, le « ticket modérateur » à la charge du bénéficiaire de l'Apa étant fonction de ses revenus.
Si l'on modifiait les critères de pondération actuels en tenant compte de ces deux éléments - la composition sociodémographique et le nombre de bénéficiaires du minimum vieillesse -, alors on réduirait les disparités financières constatées entre les départements. Le troisième tiers des disparités semble relever de l'organisation intrinsèque des départements et de leur générosité.
Alain Vasselle , rapporteur. - Le projet de loi sur le cinquième risque constituera le véhicule législatif nécessaire pour modifier les critères de péréquation. La mission commune d'information sur la dépendance, qui se transformera vraisemblablement en commission spéciale pour examiner le texte proposé par le Gouvernement, pourra ainsi analyser avec attention cette question. Votre proposition a-t-elle été validée par l'ADF ?
La répartition de l'effort entre les départements et la CNSA s'établit aujourd'hui à 70-30 %, alors que le législateur avait souhaité une répartition à parts égales. Nous avons imaginé de solliciter les patrimoines les plus élevés en offrant le choix à l'entrée en dépendance entre une Apa à 50 % ou une prise de gage de 20 000 euros au maximum sur une fraction du patrimoine dépassant un certain seuil. Cette mesure devrait présenter un intérêt budgétaire d'environ 800 millions d'euros en 2010 et 1,1 milliard d'euros à compter de 2013. Pouvez-vous nous donner la position des départements et la vôtre ?
Francis Idrac . - Le champ de réflexion du groupe de travail créé par le conseil de la CNSA s'est limité à la pondération des critères existants, leur modification n'a pas été explicitement abordée. Le conseil, qui a attendu de connaître les modalités d'élaboration du projet de loi sur le cinquième risque, n'a pas mis jusqu'ici ce débat à son ordre du jour. La CNSA a fourni à son conseil, comme à l'ADF, des éléments précis sur l'effet de ciseau que j'ai décrit tout à l'heure. La situation qu'on a connue pour le handicap de dotations aux départements supérieures aux besoins s'est inversée, et les départements ont désormais également un problème financier avec les prestations de compensation du handicap (PCH). Il faudra donc revenir sur les ressources de la CNSA qui ont vocation à être réparties entre les départements. Le partage de la charge d'Apa entre les départements et l'Etat sur une stricte base égalitaire (50/50) n'a jamais été inscrit dans la loi. L'ADF a préparé un projet de proposition de loi sur ce sujet qui irait même au-delà de la parité.
Alain Vasselle , rapporteur. - Qu'en est-il du redéploiement de recettes pour les départements ? Vous avez répondu à propos de la parité. Le rapport conjoint de l'Inspection générale des finances (IGF) et de l'Inspection générale des affaires sociales (Igas) sur les causes de la sous-exécution récurrente de l'objectif global de dépenses (OGD) dédié au financement des structures médico-sociales décrit un fonctionnement qui échappe au contrôle central, une procédure budgétaire déconnectée de la réalité de la dépense, un système d'information défaillant et une absence de dialogue avec les services déconcentrés. Comment réagissez-vous à ces constats sévères comme aux propositions de révision de la procédure budgétaire de l'OGD et de modification de la règle d'affectation des excédents ? Quelles sont enfin les premières orientations de la convention d'objectifs et de gestion (Cog) 2010-2013 ?
Francis Idrac . - Voilà beaucoup de questions en une. Le rapport conjoint de l'IGF et de l'Igas d'abord. La loi a prévu que les excédents éventuels seraient réaffectés dans le budget de la CNSA. Une finalisation aussi précise répond aux conditions de création de la caisse et à la volonté que les ressources dégagées par la « journée de solidarité » restent impérativement affectées à la CNSA.
Le montant des excédents cumulés est de l'ordre de 1,8 milliard d'euros. Certes, il est mieux de pouvoir se passer d'excédents, mais cela ne représente qu'une faible part du budget annuel de la CNSA qui s'élève à près de 18 milliards d'euros. Le CNSA a été confronté au problème du décalage dans le temps entre les autorisations de mesures de création de places nouvelles et le financement effectif de celles-ci. Les préfets attendent l'affectation des crédits pour autoriser le lancement des nouvelles places dont la réalisation peut prendre plusieurs années, d'où l'inévitable constitution d'excédents, réutilisés en partie à des fins de réhabilitation via les anciennes directions départementales des affaires sanitaires et sociales (Ddass). Il faut bien comprendre que la caisse n'a pas autorité sur le réseau local qui utilise in fine les crédits, qu'il s'agisse des services de l'Etat ou des agences régionales de santé (ARS), pour ne rien dire des conseils généraux, même si nous avons avec eux un partenariat poussé.
Le constat de la mission d'inspection n'est pas sévère, il met à jour les contraintes auxquelles la CNSA est confrontée. L'enjeu de la Cog me paraît être de répondre à ces questions par une organisation plus efficiente et un souci plus étroit de la consommation des crédits. Nous manquons aujourd'hui d'informations nous permettant un pilotage efficace.
Laurent Vachey . - Nous avons répondu dans le détail aux constats des inspections générales. Globalement, il y a sous-administration et faible pilotage national dans le champ médico-social, c'est un fait historique et général. On est parti de pas grand-chose au moment de la création de la CNSA, qui a hérité d'un système d'information rudimentaire mis en oeuvre par la direction de l'hospitalisation. Nous sommes mieux à même depuis 2006 de rendre compte des autorisations de créations de places par région, des réalisations ainsi que des disparités territoriales. La maîtrise de la dépense sur les structures existantes était seconde.
Sur la déconnexion de la procédure budgétaire et de la réalité de la dépense, on a vu pourquoi il ne pouvait qu'y avoir des excédents parce que l'on travaillait à partir d'« autorisations d'engagement ». Cela a été rectifié dès 2010, l'OGD ayant été construit, quelque peu laborieusement d'ailleurs, en « crédits de paiement », d'où une progression inférieure à celle des années précédentes. Nous avons abouti au système que préconisaient les inspections générales.
Nous n'étions pas d'accord, en revanche, avec les inspections générales sur l'inexistence du dialogue avec les régions. J'ai pris l'exemple de la Picardie, mais j'aurais pu en prendre bien d'autres : nous dialoguons avec les directions départementales et régionales de l'action sanitaire et sociale ; nous leur transmettons un état des lieux et nous essayons de comprendre comment progresser. Le dialogue s'est amélioré et il se poursuit.
Francis Idrac . - La proposition de réaffectation des excédents de la CNSA à hauteur de 90 % à l'assurance maladie et à hauteur de 10 % à la CNSA a suscité l'opposition de tout le conseil de la caisse. Le Gouvernement n'a pas repris cette option qui n'était pas sans poser des problèmes juridiques, et j'espère qu'elle restera à l'état de proposition classée.
Paul Blanc , président . - Il avait été bien dit, lors du vote de la loi de 2005 pour l'égalité des droits et des chances, la participation et la citoyenneté des personnes handicapées, qu'une partie - la moitié - des crédits issus de la « journée de solidarité » irait au handicap et je resterai vigilant sur ce point, même si la canicule de 2003 a mis en évidence les difficultés posées par la prise en charge de la dépendance des personnes âgées.
Bernard Cazeau . - La question des critères est dépassée. L'ADF l'avait évoquée à un moment où dix à quinze départements semblaient en très grande difficulté. Vous avez essayé de les aider mais, aujourd'hui, trente départements se trouvent incapables de supporter leur part d'Apa : l'Etat ne prend plus en charge que 30 % de la dépense de solidarité. Lors de son dernier bureau, l'ADF a adopté une demande visant à revenir à une prise en charge à 50 % de l'Apa : cela représente 4,6 milliards d'euros. Je doute que cette proposition aille très loin. Elle a pourtant été votée à l'unanimité des présents.
La CNSA est à la fois une caisse et une agence et, à ce dernier titre, elle fonctionne bien. La situation financière des départements va se dégrader si on ne résout pas ce problème de répartition des charges entre l'Etat et les conseils généraux. On nous annonce une loi sur la dépendance, qui devrait régler le problème et je m'attendais à ce que le rapporteur pose des questions là-dessus.
Alain Vasselle , rapporteur . - Tout est dans le rapport d'étape !
Paul Blanc , président . - Vous êtes un peu en avance.
Bernard Cazeau . -Certains départements sont en danger.
Paul Blanc , président. - Restons dans le cadre de notre audition. La CNSA a formulé des propositions « palliatives » - si je peux employer ce mot - et si un texte sur la dépendance n'est pas déposé avant la fin de l'année, il faudra peut-être faire en sorte que ces propositions puissent s'appliquer.
Guy Fischer . - Je ne suis pas très optimiste quand je pense aux familles concernées. L'OGD 2010 est exprimé en crédits de paiement et j'ai bien entendu les déclarations du Président de la République sur l'Ondam : il s'agit de prendre des mesures pour contraindre la dépense, notamment dans le domaine médico-social. Les départements connaissent une situation financière difficile. Je suis préoccupé en particulier par l'évolution du reste à charge. Au-delà du bras de fer que l'on peut attendre sur la répartition des charges d'Apa entre l'Etat et les départements, les familles subissent un transfert qui devient inacceptable. Les créations de places ne suffisant pas et les familles des personnes âgées ont beaucoup de mal à faire face. Le risque est donc grand de voir s'imposer les solutions assurantielles.
Francis Idrac. - Je ne dis pas qu'il s'agit d'une réponse structurelle à l'évolution en ciseau des charges et dépenses des départements. Je souligne tout de même que le budget de la CNSA, passant de 14 milliards d'euros en 2006 à 19 milliards d'euros en 2010, a augmenté de 5 milliards d'euros - soit d'un tiers - grâce à un effort de solidarité nationale porté par l'assurance maladie. L'évolution du nombre des personnes dépendantes, le coût croissant de la prise en charge, notamment sous l'effet de la professionnalisation des personnels encadrant les personnes âgées, nous posent un vrai défi. Il faut trouver une réponse au financement de ces dépenses et prendre en considération le reste à charge important supporté par certaines personnes aux revenus modestes. Les solutions résident peut-être dans un nouveau financement, relevant soit de la solidarité nationale - la suppression du taux réduit de CSG dont bénéficient aujourd'hui les retraités, une deuxième journée de solidarité... - soit de la démarche assurantielle.
Paul Blanc , président. - les Ddass et Drass ayant été remplacées par les ARS, le dialogue existe-t-il toujours ? Lors du débat sur la loi HPST, nous nous interrogions sur les compétences des agences régionales dans le domaine médico-social. Je me méfie de ces instances qui ont acquis une autonomie de « super-préfets »...
Guy Fischer . - Le mot est lâché...
Laurent Vachey . - Les ARS ont été installées le 1er avril dernier, il est donc un peu tôt pour dresser un bilan... Mais je participe au conseil national de pilotage (CNP), et je puis vous dire que son existence favorise un dialogue entre les caisses et les directions plus actif que dans le passé. Actuellement, nous préparons les modes d'emploi pour les schémas régionaux d'organisation sanitaire, les schémas médico-sociaux et les schémas de prévention. Avant la création des ARS, trois directions générales auraient élaboré chacune un schéma, ce qui créait des risques d'incohérence... L'existence du CNP nous oblige à un effort de réflexion transversale sur les secteurs sanitaire et médico-social. Un autre point positif de la régionalisation, c'est la mutualisation des compétences auparavant dispersées dans les Ddass. Le rapport Igas-IFG avait bien montré la difficulté de certaines à maîtriser leur tarification médico-sociale. A la veille de la mise en place des ARS, nous avons organisé plusieurs réunions sur le cahier des charges du futur système d'information : chaque fois, plus d'une vingtaine de régions étaient représentées. Je n'ai donc pas trop d'inquiétudes.
Paul Blanc , président . - Acceptons en l'augure.
Table ronde sur le rôle des départements dans le financement de la dépendance (mercredi 8 septembre 2010)
Réunie sous la présidence de Paul Blanc, vice-président , puis de Philippe Marini, président , puis de Bernard Cazeau, vice-président , la mission commune d'information procède, autour d'une table ronde , à l'audition d' Yves Daudigny , président de la commission « Politiques familiales et sociales » de l'Assemblée des départements de France (ADF), président du conseil général de l'Aisne, Jean-Pierre Hardy , directeur du service social, et Eric Lajarge , directeur général adjoint en charge de la solidarité départementale du conseil général de l'Ardèche, de l'Assemblée des départements de France (ADF), Pierre Jamet , directeur général des services du conseil général du Rhône , Gérard Roche , président du conseil général de la Haute-Loire, membre de l'Assemblée des départements de France (ADF).
Paul Blanc , président. - Cette table ronde vise à faire le point sur le financement de la dépendance, sur l'action des départements, sur la répartition des efforts entre l'Etat et les départements, sur les moyens d'améliorer la prise en charge de la dépendance. Nous voudrions aussi avoir l'avis des représentants des départements et des experts sur nos propositions.
Pierre Jamet, directeur général des services du conseil général du Rhône . - J'ai récemment remis mon rapport sur les finances des départements au Premier ministre. J'y analyse le financement de l'Apa et de la PCH. Selon la projection faite à la création de l'Apa par le ministère des affaires sociales, nous aurions dû parvenir à environ 800 000 bénéficiaires en 2009 ; il y en a eu 1 110 000. Erreur de prospective, sans doute. Mais la suppression, lors du débat parlementaire, du recours sur succession a également ouvert plus largement le champ des demandes.
Un accord non gravé dans la loi s'était noué lors de la discussion : l'Etat devait financer 50 % de la dépense, crédits de l'ancienne prestation spécifique dépendance (PSD) inclus, ou un tiers en excluant ces crédits. Or, cette année, la part de l'Etat sera de 27,1 %. Les critères de péréquation entre départements devraient, en outre, être régulièrement corrigés car ils sont devenus rapidement obsolètes.
Le retard pris pour adopter une loi sur la dépendance a contribué aux difficultés des départements. Le groupe iso-ressources (Gir)-4 (personnes moyennement dépendantes selon la grille autonomie gérontologie groupe iso-ressources [Aggir]) pose un délicat problème. La limite avec le Gir 5 et la pertinence du classement entre Gir 3, Gir 4 et Gir 5 sont en cause. Mais surtout, le Gir 4 est un « fourre-tout » - on ne distingue pas entre les problèmes de motricité et les autres. Les difficultés de motricité et de mobilité, par exemple, ne sont pas du même ordre. On pourrait imaginer un dispositif où seules les personnes ayant des difficultés de motricité (soit un tiers des personnes classées en Gir 4) bénéficieraient du régime de droit commun de l'Apa.
Quant à la PCH, elle a été trompeuse pour les départements, car la montée en charge, après le vote de la loi de 2005, a été plutôt lente. L'allocation de compensation pour tierce personne (ACTP) était généreuse, soumise à peu de contrôles, il a donc fallu une accoutumance avant que les demandeurs s'orientent vers la PCH.
Pour le handicap physique, la situation est assez claire. Mais la loi de 2005 a aussi ouvert les vannes de la PCH aux handicaps psychiques. Or, nous avions à l'époque constaté, Raoul Briet et moi, que le nombre des bénéficiaires potentiels était impossible à cerner. Les demandes ont afflué, auxquelles on ne sait pas répondre. Dans l'instruction même des dossiers, des difficultés apparaissent. Les médecins libéraux refusent de se prononcer sur l'aptitude au travail de ces personnes ; ils ne savent pas l'apprécier. Donc les choses traînent. Dire à quelqu'un qu'il est incapable de travailler, c'est le dégrader ; lui dire qu'il le peut et que l'on va l'aider à trouver un emploi, c'est prendre un engagement difficile à tenir. Je précise que, dans le Rhône, nous avons créé cent emplois réservés aux handicapés après 2005 : quatre-vingt-dix huit ont été pourvus, et l'on ne déplore que trois échecs.
Si l'on répond mal au problème, c'est aussi parce que les régions n'ont pas pris à bras-le-corps la question du travail des personnes handicapées. A ma connaissance, aucune région n'a désigné de représentant au sein des commissions exécutives des maisons départementales des personnes handicapées (MDPH), alors que la formation est fondamentale pour encourager le travail des personnes handicapées - ordinateurs répondant à la voix, au clignement de paupière, les techniques adaptées sont innombrables. Mais si rien n'est fait, comment proposer un emploi dans un délai raisonnable ? Autre exemple de dysfonctionnement lié à la situation des enfants handicapés : lorsque le personnel des MDPH - qui est chargé du traitement de leurs dossiers et qui relève de l'éducation nationale - part en vacances, rien n'avance. A quoi s'ajoute également un problème de nombre de places pour l'accueil de ces enfants.
Il y a urgence à calmer le jeu et à apaiser la surcharge des départements ainsi que le malaise des professionnels.
Yves Daudigny, président de la commission « politiques familiales et sociales » de l'Assemblée des départements de France (ADF), président du conseil général de l'Aisne . - L'allongement de l'espérance de vie, rappelons-le, est une bonne nouvelle. Mais quelle prise en charge de la perte d'autonomie voulons-nous pour le XXI e siècle ? Avons-nous encore confiance dans un dispositif de type sécurité sociale sur le modèle de 1945 ? Ou voulons-nous privilégier l'initiative personnelle, c'est-à-dire encourager la couverture individuelle par l'assurance ?
L'ADF, à la quasi-unanimité, a adopté le texte du conseil de la CNSA du 16 octobre 2007 : création d'un nouveau droit universel à une compensation personnalisée pour l'autonomie, départements confortés dans leur responsabilité d'assurer, en proximité, l'attribution de cette prestation personnalisée de compensation et de garantir l'égalité de traitement avec l'appui d'un opérateur national, le CNSA. L'ADF a été très attentive aux trois principes qui ont été retenus : créer un droit universel à la compensation pour l'autonomie ; insérer ce droit dans une approche globale d'un nouveau « champ » de solidarité collective ; mettre en place, à cette fin, une gouvernance nouvelle. Cela conduit à l'affirmation d'un droit universel de compensation pour l'autonomie qui passe par la définition d'un plan personnalisé de compensation et d'une prestation personnalisée.
Tous les départements ont été d'accord avec le rapport de la CNSA qui préconise une nouvelle gouvernance avec : une réponse de proximité assurée par les conseils généraux ; la fixation d'un mécanisme de partage équitable entre ressources nationales et ressources fiscales départementales pour le financement de cette solidarité collective ; une régulation des dépenses. Un débat aurait lieu chaque année au Parlement. L'idée d'une cinquième branche sur le modèle de 1945 a été abandonnée. L'assemblée s'inquiète, en revanche, de dispositions qui visent à remettre en cause l'Apa telle que votée initialement, et à ressusciter la PSD.
L'équilibre financier des départements est gravement en danger. Au lieu des 50 % prévus, l'Etat ne finance plus que 27 % des dépenses annuelles au titre de l'Apa, laissant à la charge des départements les 73 % restants. C'est insupportable et, sans rééquilibrage immédiat, les départements « mourront » par un effet de garrot. Bien sûr, il existe d'autres causes aux difficultés actuelles, mais la principale est bien le financement de l'Apa et des deux autres prestations individuelles que sont la PCH et le revenu de solidarité active (RSA). La PCH progresse rapidement ; l'Etat en finançait 100 % il y a deux ans, 40 % aujourd'hui. L'urgence commande d'agir ; c'est pourquoi l'ADF a élaboré une proposition de loi.
Il faut trouver des ressources supplémentaires. Une possibilité résiderait dans la réorientation vers les départements de la part du produit de la contribution solidarité autonomie (CSA), aujourd'hui affectée à l'Ondam médico-social pour le financement des établissements d'accueil pour personnes âgées (1,2 milliard d'euros). Il manquerait encore entre 1 et 3 milliards d'euros. Nous avons un choix de société à faire ; et la survie des départements est en jeu.
Gérard Roche, président du conseil général de la Haute-Loire, membre de l'ADF . - L'Apa est presque un terme péjoratif aujourd'hui tant il est associé aux grandes difficultés financières des départements. Mais n'oublions pas que ce dispositif est très positif sur le plan général : il a apporté un « ballon d'oxygène » aux établissements, avec la triple tarification et le forfait hébergement ; il a également favorisé le maintien à domicile des personnes, source d'économies. En zone rurale, les postes d'aides ménagères constituent un gisement d'emplois important. Le Gir 4 donne lieu à des abus, certes, mais ne jetons pas le discrédit sur l'ensemble du dispositif. A parité de financement entre l'Etat et les départements, celui-ci fonctionnait. Mon département entre 2002 et 2008 est parvenu à tenir le système en augmentant les impôts locaux, puis en réduisant les investissements. Mais depuis 2008, la diminution des recettes fiscales liées à la crise économique, la création du RSA et la montée en charge des dépenses de PCH et d'Apa ont rendu les choses impossibles. Il faut donc trouver des financements nouveaux et sans doute songer à des restrictions, en évitant tout recul social. Tout est dans le bon dosage...
Alain Vasselle , rapporteur . - Nous avons demandé un bilan chiffré aux départements, je n'y insiste pas ici. Nous savons la nécessité d'une loi qui rétablisse la parité de financement entre l'Etat et les conseils généraux. La difficulté réside dans les moyens, les modalités à définir. On pourrait effectivement agir sur l'Ondam, ce qui serait un redéploiement - nous y reviendrons.
Le Gouvernement a annoncé au début du mois de juin plusieurs mesures : la mise en place de « contrats de stabilisation », sous la forme d'avances remboursables, ainsi qu'un travail de réflexion sur la péréquation entre départements. L'ADF semble avoir jugé ces propositions en complet décalage avec la réalité, c'est pourquoi une proposition de loi a été élaborée, évoquée par M. Cazeau, qui nous en dira peut-être plus. La pondération actuelle des critères de péréquation est-elle satisfaisante ? Ne faut-il pas substituer à certains critères des critères nouveaux, si oui lesquels ? La mission avait suggéré de supprimer le critère du nombre de bénéficiaires du RMI. La CNSA l'a mis au taux zéro, ce qui signifie, j'imagine, qu'elle partage notre point de vue. A la notion de « potentiel fiscal », la mission a proposé de lui substituer celle de « potentiel financier ». Certains départements ruraux, comptant beaucoup de salariés et d'anciens agriculteurs, qui ont, durant leur vie, exercé des travaux pénibles et qui ont des ressources faibles, représentent un coût particulier.
Selon certains observateurs, l'application du critère de la dépense annuelle d'Apa inciterait les conseils généraux à la dépense, afin de percevoir des concours de l'Etat plus importants ; selon d'autres, le mécanisme fonctionnerait correctement.
Une des propositions de notre mission consiste à prélever un gage de 20 000 euros sur ceux qui disposent d'un patrimoine : les intéressés percevraient alors 100 % de l'allocation, contre 50 % pour ceux qui refuseraient. Si le nombre de bénéficiaires dépasse 1 100 000 alors qu'on en attendait 800 000, c'est sans doute parce qu'on a renoncé au recours sur succession, ce qui a ouvert les vannes.
Sylvie Desmarescaux . - Ne parlons pas seulement des départements ruraux. Dans le Nord, combien de personnes ont travaillé dans les mines et sont cassées, vivant avec de toutes petites retraites ?
Philippe Marini , président . - Il existe aussi des zones rurales dans le Nord...
Guy Fischer . - L'évolution du reste à charge, je l'ai dit, me préoccupe particulièrement. L'effort financier est énorme à accomplir, l'accès aux établissements plus difficile.
Paul Blanc . - L'allocation compensatrice pour tierce (ACTP) personne était un complément de revenu, ce que n'est pas la PCH - c'est pour cette raison que les demandeurs ont tardé à se manifester.
La loi de 2005, dont j'étais le rapporteur, a inclus le handicap psychique. Les intéressés peuvent travailler et avoir un revenu, mais au prix d'un accompagnement quotidien. Or, on manque d'équipes professionnelles. Je suis totalement d'accord avec le diagnostic sur les régions et les lacunes de la formation des personnes handicapées.
Bernard Cazeau . - Hormis la question d'un partage équitable du financement de la perte d'autonomie, qui figure dans le texte de la CNSA, le problème essentiel est l'Apa. Qu'il soit réglé et nous aurons beaucoup progressé ! Les demandes de RSA, donc les besoins de financement, oscillent en fonction de la conjoncture économique, mais l'équilibre, s'agissant de la PCH, ne pourra venir que d'un rééquilibrage du cofinancement Etat/département.
Philippe Marini , président . - Lors de la réforme de la fiscalité locale, nous avons souligné les problèmes financiers des départements et la nécessité, pour les régler, de résoudre la question de l'Apa.
Michèle André . - M. Jamet a parlé des vacances scolaires de ceux qui instruisent les dossiers des enfants. Est-ce le cas uniquement dans votre département, ou partout ailleurs aussi ?
Pierre Jamet . - Les personnels mis à disposition des MDPH sont membres de l'éducation nationale, donc ils partent durant les vacances scolaires, alors que les textes ne leur confèrent pas les avantages liés aux emplois de l'éducation nationale, en particulier en matière de congés. Mais comme c'est l'usage de partir en vacances, les personnels opposent le droit de retrait quand on leur rappelle la lettre des textes. Un éclaircissement serait bienvenu.
Paul Blanc . - J'ai préparé une proposition de loi dans ce sens...
Yves Daudigny . - Les problèmes liés à la solidarité envers la perte d'autonomie ne sont pas conjoncturels, même si la crise les a accentués, ils appellent des solutions pérennes : c'est dans cette perspective que je lis le rapport de M. Jamet.
S'agissant des contrats de stabilisation, les départements ont pu craindre que cet outil ne vienne sanctionner ce qui serait interprété comme une mauvaise gestion de leur part.
L'ADF propose de modifier les critères actuels de péréquation de l'Apa, sachant que les écarts entre départements vont de un à sept. Nous proposons de ramener à 20 % le critère des personnes âgées de plus de soixante-quinze ans et à 50 % celui des dépenses consacrées à l'Apa, contre respectivement 50 % et 20 % ; la CNSA a retenu les proportions de 40 % et 60 %. Notre souhait a donc été entendu, même si certains départements urbains s'opposaient à une telle évolution, comme la Seine-Saint-Denis par exemple, pour qui la nouvelle clé est moins favorable. Quant à l'introduction d'autres critères comme le taux d'urbanisation, la part des bénéficiaires du minimum vieillesse, ou encore celle des plus de soixante-quinze ans non imposables, l'ADF ne les a pas examinés. Je n'ai pas été suivi par nos collègues de l'ADF : je demandais une compensation des dépenses réelles d'Apa, le système du ticket modérateur a été préféré, la proposition de loi va dans ce sens.
La prise en compte du patrimoine des bénéficiaires de l'Apa, par le recours sur succession, est un sujet qui divise. Il a une dimension morale : on peut trouver normal que les personnes qui en ont les moyens participent à la prise en charge de leur perte d'autonomie. Il a aussi un aspect pratique : le recours sur succession a freiné la PSD, et son absence dans l'Apa est considérée comme un facteur de succès de la nouvelle allocation. L'ADF a laissé la question ouverte : on peut imaginer de définir un niveau de ressources à partir duquel la participation serait requise. Cependant, il ne me semble pas souhaitable de laisser le choix entre un certain niveau d'Apa et le recours sur succession : ou bien la personne dépendante a besoin de l'Apa, et cette aide est nécessaire, ou bien elle peut s'en passer ; c'est l'état de dépendance qui commande le versement de l'allocation.
Le reste à charge est une question essentielle, et nous avons des propositions pour le diminuer, qui passent par le transfert de certaines aides et dépenses - aides-soignants, psychologues - vers l'Ondam médico-social, ce qui représenterait 330 millions d'euros d'économie. Nous proposons aussi l'application du taux réduit de TVA au secteur public et aux établissements à but non lucratif, comme c'est déjà le cas pour les établissements privés : ce passage à une TVA à 5,5 % diminuerait les dépenses de 390 millions.
La question du financement dépend bien sûr de la répartition entre l'Etat et les collectivités locales. La CNSA dispose cette année d'un montant de recettes de 3,3 milliards d'euros, dont 2,2 milliards proviennent de la journée de solidarité et 1,1 milliard, de la CSG, ce à quoi il faut ajouter l'Ondam médico-social personnes âgées. Pour que l'Etat aide les départements à financer la dépendance, ma préférence, à titre personnel, va à une augmentation de la CSG, comme certains, au sein même de la majorité, le proposent pour financer la dette sociale.
Gérard Roche . - Le rapport Jamet est très important par son diagnostic et il a le mérite de tirer la sonnette d'alarme. Le financement de l'Apa a été reconnu comme un problème national - le Premier ministre nous a d'ailleurs reçus - alors que l'Etat se focalisait jusque-là sur les économies à faire. Sept départements ont consulté un cabinet conseil, qui a validé la possibilité de soulever une question prioritaire de constitutionnalité, et seize départements les ont rejoints. A ce stade, plutôt que d'engager cette action juridique, l'ADF a adopté à l'unanimité le projet de proposition de loi que nous avons déjà mentionné.
Nous demandons la compensation du RSA et de la PCH à l'euro près. Pour l'APA, nous ne sommes pas allés jusqu'à demander un remboursement complet, mais nous proposons que l'Etat prenne à sa charge 70 % de la dépense, contre 30 % actuellement, le département assumant dans ce schéma l'équivalent de la PSD, augmenté d'un ticket modérateur de 10 % de l'Apa. Nous en avons débattu au sein de l'ADF, où notre attention a été attirée par nos collègues parlementaires sur les difficultés de recevabilité financière que ce schéma pourrait poser au regard de l'article 40 de la Constitution. Des propositions de recettes sont avancées : une journée supplémentaire de solidarité, l'extension de la journée de solidarité aux non-salariés, ou encore le relèvement de la CSG.
Sur les critères de péréquation, nous sommes d'accord avec le travail réalisé par la CNSA. Je souhaiterais la prise en compte du potentiel financier : dans la Haute-Loire, par exemple, 46 % des habitants sont exonérés de la taxe d'habitation.
Le nombre de bénéficiaires de la PCH augmente considérablement, du fait même qu'on en élargit le champ, en particulier par la prise en charge de problèmes psychiatriques. On ne sait pas jusqu'où le phénomène ira, mais on en mesure l'ampleur en considérant qu'environ 40 % des bénéficiaires du RMI rencontrent des problèmes psychiatriques non pris en charge. Les dépenses qui en résulteront pour les départements donnent le vertige, surtout avec les niveaux de compensation actuels.
Pierre Jamet . - Doit-on apporter une solution par prestation, ou une réponse globale à la situation financière des départements ? Celle-ci est très variable. Dans certains départements urbains, comme en Seine-Saint-Denis, l'Apa ne représente pas une charge importante, comparée au RSA, alors qu'elle y est déterminante ailleurs. Faut-il que l'Etat prenne en charge, par département, une part des prestations d'aide sociale réunies, quitte à mobiliser ensuite des mécanismes de péréquation au titre de la solidarité nationale ? Ce serait aller vers une réponse globale sans doute plus à même de réduire les écarts en départements qu'une réponse par prestation. Il faut tenir compte aussi des mouvements de la population, en particulier de la tendance, en Ile-de-France et dans l'Est de la France, à prendre sa retraite dans le Sud, ou encore dans les villes pourvues d'une gare TGV.
Par ailleurs, les dépenses d'Apa vont augmenter sous l'effet de l'arrivée à l'âge de la retraite des immigrés de la première génération et des salariés ayant connu de longues périodes de chômage. Il faut également prendre en compte des problèmes liés à l'urbanisme, comme le manque d'ascenseurs dans des cités des années 1960 à 1980 : il faudra aider les personnes âgées à déménager, ou bien ce serait les condamner à l'isolement.
Le reste à charge diminuera grâce au redéploiement de certaines dépenses au sein de la tarification tripartite des établissements (tarif hébergement, tarif soins, tarif dépendance), mais aussi en jouant sur les dépenses. Dans les établissements médicalisés, les patients choisissent librement leur médecin traitant, alors qu'on ne choisit pas son médecin à l'hôpital : des économies importantes pour la Sécurité sociale sont possibles. Il y a des progrès à faire aussi dans la fourniture de produits pharmaceutiques : les établissements médicalisés les paient au prix de détail, alors qu'ils pourraient passer des accords pour des tarifs de gros. De même dans la répartition des tâches : les protocoles réservent aux infirmières la préparation des palettes de médicaments, alors que d'autres catégories de personnels pourraient remplir cette tâche que chacun accomplit sans problème à la maison.
Je ne parlerai pas d'abus en matière d'Apa mais, comme l'a fait la Cour des Comptes, je soulignerai les fortes inégalités entre départements, liées notamment aux passages du Gir 3 au Gir 4 et du Gir 4 au Gir 5. Sur la répartition, je suis favorable à la définition d'une sorte de plancher de solidarité nationale et à une intervention du département, mais je crois également nécessaire de demander aux intéressés une participation à la prise en charge. Je crois que le recours sur succession est ingérable, avec l'augmentation du nombre de familles recomposées, et qu'il vaut mieux un dispositif de gage sur la succession, qui s'élèverait en moyenne à 20 000 euros et qui inciterait les familles à régler la succession, dans ses grandes lignes, avant le décès. Avec une telle répartition et cette participation, une partie des dépenses liées à la prise en charge des personnes dépendantes relevant du Gir 4 pourrait être financée.
La charge de la PCH s'accroît du fait qu'on y recourt dans des situations qui relèvent plutôt du sanitaire. Par exemple, après un accident vasculaire cérébral, alors même que la Sécurité sociale considère la situation stabilisée, on recourt à la PCH, indûment puisque la situation est appelée à retourner à la « normale ».
Bernard Cazeau , président . - On considère la situation stabilisée quand la maladie ne progresse plus, quelles que soient les séquelles.
Pierre Jamet . - Oui, mais pourquoi recourir à la PCH ?
Autre facteur aggravant, les assurances n'indemnisent pas bien les victimes d'accidents. On le remarque dans les dossiers : les assurances ne couvrant pas l'ensemble des dépenses, les victimes recourent à la PCH, si bien que la collectivité publique finance une charge qui devrait revenir aux assurances.
Bernard Cazeau , président . - Les assurances indemnisent l'incapacité permanente partielle (IPP), puis il y a une prise en charge dans le cadre du handicap général.
Pierre Jamet . - Je vous citerai le cas d'une jeune femme de seize ans renversée par un chauffard, qui est devenue paralysée, incapable de travailler sans assistance. L'assurance lui verse une pension, mais cette pension est loin de couvrir les charges liées à sa dépendance. La Sécurité sociale est remboursée, mais il en coûte beaucoup aux finances publiques via la PCH. Une enquête parlementaire pourrait être utile sur cette question de l'indemnisation par les assurances.
Je m'inquiète aussi que les enseignants de l'éducation nationale proposent de plus en plus souvent aux parents de faire des dossiers de demande d'aides relatives à la prise en charge du handicap pour des enfants qui ont des problèmes de comportement, mais qui ne relèvent pas du handicap. Ces dossiers encombrent les réseaux, les auxiliaires de vie scolaire manquent, et la PCH est utilisée pour pallier des problèmes sociaux.
Bernard Cazeau , président . - C'est la dérive généreuse des coûts sociaux en France...
Eric Lajarge, directeur général adjoint en charge de la solidarité départementale du conseil général de l'Ardèche . - Quelques remarques. Lorsque l'on évoque le financement de la PCH, il faut compter avec le contexte général, en particulier le fait que les dépenses du RSA « ponctionnent » beaucoup les finances départementales. Les critères de péréquation de l'Apa sont certainement à revoir, l'importance accordée au nombre de bénéficiaires du RMI tient à l'équilibre trouvé, lors de la création de l'allocation, entre départements ruraux, départements d'outre-mer et Ile-de-France.
Le coût de l'hébergement et de la réhabilitation des établissements médicalisés pèse lourdement sur les départements, d'autant que la CNSA a diminué son aide sur ces actions, et que des programmes nationaux fléchés sont également en forte baisse.
L'évolution des ressources est aussi une source d'inquiétude. La mise en oeuvre de la « pathosification » entraîne un transfert de charges sur la section dépendance des établissements, lequel conduit à une augmentation de la dotation Apa versée par les départements, donc de l'enveloppe globale gérée par les conseils généraux. A cela s'ajoute le fait qu'une partie des dépenses sociales des départements se caractérise par un effet mécanique d'augmentation. Les départements ont fait preuve d'innovation pour tenter de maîtriser les dépenses d'Apa (télégestion, chèque emploi-service, révision à la baisse des dépenses d'Apa), mais sont confrontés à un effet de plateau du fait de la démographie. Aussi, seule une réflexion nationale sur le financement de l'Apa permettrait d'avancer.
Je soulignerai enfin le rôle essentiel des équipes. Veut-on que les départements limitent leur action aux populations socialement les plus défavorisées ou bien pourront-ils encore, grâce à une évolution du cadre législative, conduire des actions de prévention et d'accompagnement. Si les plans d'aide deviennent trop contraints et réservés à la prise en charge de la dépendance des plus démunis, les équipes seront moins mobilisées et les services évolueront vers des CCAS départementaux.
Alain Vasselle , rapporteur . - Merci pour toutes ces précisions. Nous avions sur la gouvernance des questions qui pourront recevoir des réponses écrites.
Table ronde sur l'offre de services et d'hébergement en institution (mercredi 15 décembre 2010)
Sous la présidence de Guy Fischer, secrétaire, la mission commune d'information réunit, autour d'une table ronde, les offreurs de services et d'hébergement en institution . Sont présents : Thierry d'Aboville , secrétaire général de l'union nationale des associations d'aide à domicile en milieu rural (Unadmr), Florence Arnaiz-Maume , déléguée générale du syndicat national des établissements et résidences privés pour personnes âgées (Synerpa), David Causse , coordonnateur du pôle santé-social à la fédération des établissements hospitaliers et d'assistance privés à but non lucratif (Fehap), Emmanuel Verny , directeur général de l'union nationale des associations de soins et services à domicile (Unassad), Muriel Jamot , adjointe en charge du secteur social et médico-social à la fédération hospitalière de France (FHF), Alain Villez , conseiller technique sur les personnes âgées de l'union nationale interfédérale des oeuvres et organismes privés sanitaires et sociaux (Uniopss).
Guy Fischer, président . - Je suis heureux de vous accueillir pour nous aider à poursuivre une réflexion que le Sénat a engagée depuis plusieurs années et qui a déjà donné lieu, au sein de notre mission d'information, à un rapport d'étape en juillet 2008. Je vous propose que nous tentions d'abord de dresser un état des lieux : depuis la publication de notre dernier rapport, des réformes importantes sont intervenues sur lesquelles nous souhaiterions recueillir votre sentiment. Puis vous nous direz ce que sont les attentes de vos fédérations dans la perspective de réformes à venir dans le cadre du projet de loi de financement de la sécurité sociale pour 2012.
Alain Vasselle, rapporteur . - Un certain nombre des mesures que nous préconisions dans nos travaux depuis la mise en place de la mission sur la prise en charge de la dépendance ont été reprises dans les projets de loi successifs de financement de la sécurité sociale. Plusieurs concernent directement les établissements que vous gérez. Je pense notamment à la réforme de la tarification des établissements d'hébergement pour personnes âgées dépendantes (Ehpad), en 2009, ou à la réintégration des médicaments dans la dotation soins des Ehpad - il est vrai partielle, le Gouvernement n'étant pas allé aussi loin que nous le préconisions à la suite des craintes exprimées par certains quant à l'impact de la mesure sur les officines locales de pharmacie. Par ailleurs, la gouvernance du secteur médico-social a été profondément modifiée par la loi « hopital, patients, santé, territoires », qui a créé les agences régionales de santé (ARS) dont nous espérons qu'une fois administrativement bien assises c'est-à-dire lorsqu'elles auront assimilé les nombreuses circulaires qu'elles ont reçues ! - elles apporteront les réponses que l'on attend d'elles.
Nous aimerions connaître votre point de vue sur ces dispositions, les effets concrets qu'elles ont eus pour vous et savoir si des correctifs vous paraissent souhaitables pour améliorer la prise en charge des personnes dépendantes. La Cour des comptes, dans ses conclusions de 2005, reprises en 2009, dénonçait le manque de coordination des acteurs, soulignait l'importance du reste à charge, regrettait le manque de transparence des tarifs, déplorait la grande hétérogénéité dans la qualité des établissements et les disparités constatées dans les modalités d'attribution de l'allocation personnalisée d'autonomie (Apa). Nous aimerions connaître, là-dessus, votre sentiment. Quel bilan à mi-parcours, enfin, tirez-vous du plan Solidarité grand âge (PSGA) et du plan Alzheimer, qui viendront à échéance en 2012 ?
Thierry d'Aboville, secrétaire général de l'UNADMR . - L'aide à domicile connaît de grandes difficultés, liées à des problèmes de financement. Elle souffre d'une grande disparité de la tarification qui peut aller, d'un département à l'autre, de 16,50 euros à 22 euros. La loi de finances pour 2011 n'est, hélas !, pas de nature à faciliter les choses. Les fédérations nationales ont attiré l'attention sur les dangers de l'article 90 du projet de loi, devenu l'article 200 du texte définitif, relatif à la suppression des exonérations de charges pour les services à la personne : elles en craignent les effets pervers pour les publics les plus fragilisés - ceci indépendamment de la question des quinze points du particulier employeur. Conséquence de cette disposition, les coûts de prise en charge seront augmentés de 3 euros à 4 euros, sans parler du renchérissement de 30 centimes à 40 centimes de l'heure d'intervention du personnel administratif.
Alain Vasselle, rapporteur . - M. Baroin, pressé par les membres de notre commission, qui étaient montés au créneau, nous avait pourtant fait valoir que les publics fragilisés ne seraient pas concernés.
Thierry d'Aboville . - Ils le sont pourtant, dès lors que pour les personnels d'intervention sociale et familiale - qui sont seuls à intervenir directement auprès des familles grâce au financement des caisses d'allocations familiales, de l'aide sociale à l'enfance et des services de protection maternelle et infantile (PMI), l'article 90 conduit à la suppression des dispositions les concernant au III bis de l'article L. 241-10 du code de la sécurité sociale. Aujourd'hui, on peut certes fonctionner grâce à l'abattement Fillon, mais l'impact en est considérablement réduit du fait que les rémunérations des personnels dépassent souvent le plafond d'1,6 Smic. D'où ce renchérissement de 3 à 4 euros par heure d'intervention, sur un coût horaire de 32 à 35 euros. Nous craignons un désengagement des financeurs vis-à-vis de ces personnels qui réalisent un vrai travail social, jouent un rôle de prévention, et interviennent souvent auprès de parents isolés en situation difficile.
Alain Vasselle, rapporteur . - Si je comprends bien, on ne peut bénéficier des allègements de charges pour ces personnels, dès lors que leur salaire dépasse 1,6 Smic et vos conventions collectives font qu'une grande partie d'entre eux dépasse ce plafond ? Et vous ne pouvez plus bénéficier de l'exonération qu'autorisait le III bis de l'article L. 241-10 du code de la sécurité sociale ?
Thierry d'Aboville . - En effet, avec les mêmes conséquences pour les personnels administratifs, dont le coût se renchérit également. L'impact est donc réel sur les publics les plus fragiles. Le secteur ne sait pas comment il va fonctionner dans les mois à venir.
Alain Vasselle, rapporteur . - En demandant une subvention d'équilibre aux départements...
Thierry d'Aboville . - On ne manquera pas de les interpeller, car, en matière de tarification, on constate de grandes disparités d'un département à l'autre. Mieux vaut être vieux dans certains départements que dans d'autres...
Pour ce qui est de la loi HPST, nous en sommes globalement satisfaits. Elle introduit plus de cohérence dans les politiques publiques et nous permet d'avoir un interlocuteur unique. Elle reconnaît, également, les centres de soins infirmiers et définit leurs missions. Elle crée, en outre des passerelles entre évaluation externe et certification pour le réseau ADMR (aide à domicile en milieu rural). Tout cela est positif.
Nous nous interrogeons cependant sur la place du médico-social au sein des ARS. Outre que nos rencontres avec les directeurs généraux et leurs équipes ont fait apparaître une certaine méconnaissance du secteur, nous constatons que celui-ci ne pèse pas lourd en termes budgétaires, alors que son impact est important en termes d'emploi. Un autre souci concerne les appels à projet : il nous semble important que les acteurs de la société civile que sont les associations puissent être une force de proposition, en faveur de l'innovation sociale.
Le plan Solidarité grand âge est intéressant. Cependant, si beaucoup a été fait pour les Ehpad, le domicile reste le parent pauvre : il conviendrait, via les services de soins infirmiers à domicile (Ssiad), d'accélérer les choses.
Pour ce qui concerne le plan Alzheimer, nous nous sommes engagés dès le départ dans l'expérimentation, en nous appuyant sur nos équipes mobiles en Ssiad, avec des résultats positifs.
Florence Arnaiz-Maume, déléguée générale du Synerpa . - Je représente le premier syndicat national des établissements de retraite privés lucratifs du secteur des Ehpad. Pour nous, le tableau est très sombre. Les mesures de convergence adoptées en 2009 à l'initiative de Mme Létard, qui avait constaté que la tarification pouvait aller du simple au triple, et préconisait la convergence vers un plafond, partaient d'un bon sentiment, mais se pose, depuis, le cruel problème de leur application. Alors que ces dispositions devaient entrer en vigueur au 1er janvier 2010, le décret d'application n'est toujours pas sorti. Son projet avait pourtant été soumis aux fédérations, et nous en avions largement débattu : il doit mettre en place le tarif plafond et la tarification à la ressource. Il devait également régler la question de la globalisation des dépenses de soins, en prévoyant l'intégration, au-delà d'un certain seuil de soins, des dépenses de médecine libérale et de kinésithérapie, ainsi que de médicament. Les auteurs du décret sont même allés plus loin que ce que vous aviez envisagé, pour faire en sorte que tous les établissements puissent prétendre au tarif global et à la tarification à la ressource. Nous étions parvenus à un accord, mais nous n'avons toujours rien vu venir : il semble que le décret reste bloqué dans quelque tiroir. En revanche, si toutes les mesures autorisant une convergence vers le haut restent gelées, il n'en va pas de même de l'écrêtement vers le bas.
Muriel Jamot, adjointe à la FHF . - Il est vrai que ce décret là n'est pas sorti non plus, mais que cela n'empêche pas la caisse nationale de solidarité pour l'autonomie (CNSA) et la direction générale de la cohésion sociale d'anticiper. Ouvrir des contentieux est certes toujours possible, mais le fruit en arrive trop tard...
Florence Arnaiz-Maume . - A cela s'ajoute que les belles années des lois de financement sont derrière nous. Il fut un temps où les mesures nouvelles en faveur des personnes âgées s'élevaient à 800 millions d'euros ; elles ont depuis été divisées par deux puisqu'elles ne sont que de 400 millions pour 2011.
Alain Vasselle, rapporteur . - Il existe bien pourtant un tarif plafond ?
Florence Arnaiz-Maume . - Une norme de financement sort chaque année par arrêté.
Alain Vasselle, rapporteur . - Quelle catégorie de personnes dépendantes devait être visée par la globalisation des dépenses de soins ? Quel groupe iso-ressources (Gir) ?
Florence Arnaiz-Maume . - L'appréciation ne doit pas se faire par Gir, mais plutôt en fonction du niveau de dépendance de l'établissement, mesuré via le Gir moyen pondéré soins (GMPS).
Alain Vasselle, rapporteur . - A quel niveau ?
Florence Arnaiz-Maume . - Il n'est précisément pas non plus fixé. Cela étant, tout le monde devrait à terme passer au forfait global. Les gouvernements successifs, depuis trois ou quatre ans, nous y encouragent, avec l'idée que c'est là le moyen de contenir la dépense. Mais pour mettre en place ce type de mesure, il faut qu'une fongibilité soit possible. Or, les établissements ne sont pas autorisés à y avoir recours. On nous dit que, tant qu'il n'y aura pas de transfert de l'enveloppe de soins de ville vers le médico-social, il ne pourra y avoir de tarif global. Les adhérents du Synerpa sont particulièrement mal dotés et ne voient pas venir le rattrapage, puisque la convergence vers le haut est bloquée. Et cela tandis que la CNSA et la DGCS organisent d'ores et déjà, pour les établissements au-dessus de la norme, la convergence vers le bas : les économies ainsi réalisées n'iront pas aux établissements les plus mal financés, mais repartiront vers Bercy !
Quant au plan Solidarité grand âge, il offrait l'occasion d'une meilleure médicalisation des établissements. Mais il semble que le processus soit grippé, puisque l'on ne signe plus de conventions tripartites.
La création des ARS est positive : elle a permis de regrouper les services. Mais nous constatons que les agences appellent aujourd'hui au secours sur le médico-social. La CNSA n'a pas débloqué les dotations 2010. Elle ne le fait qu'au compte-gouttes : 30 millions en septembre, 60 millions il y a quelques jours. Quant à l'enveloppe dite UHR-Pasa, qui doit bénéficier à des unités d'hébergement renforcées - qui accueillent des patients souffrant d'un Alzheimer perturbateur pour leurs voisins - et à des pôles d'activité de soins adaptés - soit des unités de jour visant à stimuler les patients atteints d'un Alzheimer -, elle est certes importante, mais il y a eu si peu de labellisations en 2010 que la plupart des crédits n'ont pas été dépensés. La CNSA a froidement annoncé dès septembre qu'il y aurait 100 millions de crédits non consommés en 2010. Et cela alors que les établissements ont cruellement besoin d'une meilleure médicalisation ! Franchement, la coupe est pleine !
En ce qui concerne les médicaments, les établissements n'ont jamais demandé leur réintégration dans le forfait soins, même si cela peut être à terme un moyen de maîtriser la dépense. En tout état de cause, ils n'accepteront jamais la réintégration à un niveau d'évaluation aussi faible que celui que retient l'assurance maladie, qui le compte pour 2,75 euros par jour et par patient, quand nous l'évaluons à 5 euros. Si un montant aussi faible devait être retenu, nous manquerions dès le mois d'octobre du moyen de payer les médicaments de nos résidents, avec les risques de sélection sur les traitements les plus coûteux qu'une telle situation pourrait entraîner...
Sylvie Desmarescaux . - N'est-il pas prévu de prendre en compte une liste de médicaments plus coûteux ?
Florence Arnaiz-Maume . - Oui, mais là encore, nous sommes en désaccord, sur le principe, avec l'assurance maladie. Nous avons des traitements très lourds, à multithérapies : si l'on ne peut intégrer dans la liste que quelques médicaments parmi les plus coûteux, on n'y arrivera pas.
Sylvie Desmarescaux . - J'ai de fait souligné à plusieurs reprises, et dernièrement encore lors de la discussion du projet de loi de financement de la sécurité sociale pour 2011, les risques de sélection des patients qui pouvaient résulter d'une réintégration mal conduite des médicaments dans le forfait soins. Je suis convaincue que les établissements, qui conservent des listes d'attente, seront amenés à écarter les patients requérant des traitements trop onéreux.
François Autain . - On peut aussi se demander si les patients qui suivent des traitements très lourds ne devraient pas être accueillis, plutôt qu'en Ehpad, en établissements de soins de suite...
Florence Arnaiz-Maume . - Le suivi est tout autre.
François Autain . - Cela règlerait le problème du dépassement.
David Causse, coordonnateur du pôle santé-social à la Fehap . - Je vous remercie d'avoir réuni autour de cette table à la fois les acteurs assurant l'accueil en Ehpad et ceux qui assurent les soins à domicile, car nous formons un ensemble indissociable.
La Fehap a soutenu la création des ARS, dont le fonctionnement nous semble comme un miroir de notre propre constitution. Le décloisonnement des secteurs sanitaire et médico-social est une orientation favorable aux parcours de soins et à une mise en cohérence sans perte de qualité, dans une logique d'efficience. Cela étant, le problème de gouvernance qui est le nôtre ne s'en trouve pas modifié, puisqu'il ne s'agit que d'une réorganisation interne à l'Etat. Pour nous, la bipolarité décisionnelle entre Etat et conseils généraux reste la même. A ceci près cependant que les directeurs d'ARS sont en meilleure position pour négocier avec les conseils généraux.
La loi HPST, si nous étions dans un contexte de financement normal, nous conviendrait. Mais le manque d'argent change la donne. Cette année, les dotations régionales de la CNSA, qui n'est pas responsable de cette situation, se révèlent inférieures aux engagements qui avaient été pris par l'Etat - tant pour le monde du handicap qu'en matière de signature de conventions tripartites. Les ARS se trouvent ainsi en position fort inconfortable, au moment même où elles ont besoin de se faire accepter par le secteur médico-social. La conférence des gestionnaires du handicap estime à mille le nombre de places bloquées en raison d'un manque de crédits de 20 millions d'euros. Le déblocage de crédits au coup par coup, par décret, ne constitue qu'un palliatif.
Cette situation produit un décalage étonnant, qui inverse en quelque sorte la logique de fongibilité asymétrique : le dépassement de l'Ondam dans le secteur de la tarification à l'activité contraint à un effort global de maîtrise qui pèse sur l'ensemble des secteurs financés par l'assurance maladie et particulièrement sur le médico-social. Derrière la protection symbolique qui lui est accordée, ce gel des crédits à plus large échelle se traduit, pour le médico-social, par de réelles difficultés.
Alain Vasselle, rapporteur . - A quoi faites-vous précisément référence ?
David Causse . - L'aggravation des dépassements de l'Ondam hospitalier est à l'origine des ponctions opérées sur les crédits non consommés de l'Ondam médico-social.
Notre fédération n'a pas souhaité l'instauration de tarifs plafonds, mais elle est légaliste, et puisque la loi a été votée, elle n'adoptera pas de position hostile. Nous estimons, en revanche, qu'il importe d'adapter le dispositif. Les outils d'évaluation que sont la grille Aggir et la « coupe Pathos » ne livrent pas une vérité intangible. On ne saurait les faire parler sans prendre en compte une marge d'incertitude de 10 %. Les tarifs plafond doivent donc être établis avec mesure. Car leur paradigme recouvre des réalités de gestion très diverses, les charges fiscales et sociales étant très différentes selon les opérateurs. Notre fédération est au reste satisfaite que le Parlement ait adopté un principe de clarification de ces charges, tant en matière de soins que d'hébergement. Voyez l'exemple des départements d'outre-mer (Dom), avec les 20 % supplémentaires de points statutaires à la Réunion, ou l'indemnité de vie chère aux Antilles : voilà qui influe considérablement sur le coût de la main d'oeuvre. Pénaliser ainsi les résidents de ces territoires témoigne d'une fâcheuse méconnaissance du terrain.
J'en viens à la question du médicament. Sur un coût de journée de 100 euros, dont 60 euros pour l'hébergement, l'assurance maladie ne finance que 25 euros, via le forfait de soins - je mets de côté les 15 euros de l'Apa, financés par les départements. Le médicament représente pour nous 5 euros par jour. Songez que, pour les gestionnaires, une juste évaluation constitue un enjeu majeur : notre budget est calibré au millimètre ; il est sans rapport avec celui dont dispose les établissements de soins de suite. La réintégration des médicaments dans le forfait soins devrait donc être pour nous, plutôt qu'une mesure systématique, une option de gestion. De même pour les honoraires des praticiens médicaux : si l'assurance maladie veut encourager leur intégration, elle doit retenir un instrument tarifaire favorable. L'obligation légale nous fait peur parce que les gestionnaires que nous sommes savent bien que, dès lors qu'une mesure est rendue obligatoire par la loi, l'Etat et l'assurance maladie n'en tiennent plus compte dans la réalité des charges. Rien n'interdit de remplacer une mauvaise option par une bonne et nous nous félicitons que Mme Bachelot nous ait annoncé, il y a deux jours, qu'elle renonçait à imposer un tarif global automatique, qui pourrait avoir des effets pervers sur les patients à pathologies lourdes. C'est une mesure de sagesse.
On ne saurait imputer aux conseils généraux, qui ont à faire face à une diminution des droits de mutation et aux incertitudes attachées à l'évolution de la contribution économique territoriale, la responsabilité des disparités de tarification selon les territoires. C'est là bien plutôt un problème qui engage la République dans son entier : nos droits sociaux doivent-ils être conditionnés à notre lieu de résidence ? Il y a là une vraie question pour la péréquation.
Le problème touche les établissements aussi bien que les services de soins à domicile. Certains conseils généraux demandent aux maisons de retraite de ne pas augmenter leurs tarifs d'une année sur l'autre, alors que leurs charges croissent...
Quant au manque de transparence des tarifs, la Fehap avait proposé un amendement au projet de loi de financement de la sécurité sociale pour 2010 sur la comparabilité des tarifs d'hébergement ; il a été adopté, mais le décret d'application de cette disposition ne respecte pas l'intention du législateur.
J'en viens à la campagne budgétaire. Notre secteur souffre d'une image assez désenchantée, et nous sommes à l'affût de bonnes nouvelles pour attirer des jeunes. Mais la succession des annonces est trompeuse : les crédits annoncés pour le plan Alzheimer, par exemple, ne constituent pas des moyens supplémentaires, mais une simple réallocation des fonds du plan Solidarité grand-âge.
François Autain . - C'est l'annonce qui compte, pas la réalité !
David Causse . - Le plan Alzheimer reposait sur de très bonnes idées, comme les unités d'hébergement renforcé pour les malades les plus difficiles, et sur de moins bonnes : on a ainsi créé de nouveaux métiers, comme les assistants de soins en gérontologie, sans se préoccuper de leur formation ni de l'articulation de leur rôle avec celui des aides soignants et du personnel médico-psychologique. De même, ont été créés des pôles d'activité et de soins adaptés, qui ne se développent pas car toutes les organisations professionnelles ne s'entendent pas sur le contenu du cahier des charges de ces structures... La nouvelle précipitation dans laquelle les réformes sont menées empêche l'adhésion des professionnels et des corps intermédiaires que nous sommes.
Emmanuel Verny, directeur général de l'Unassad . - Je serai plus court et plus direct que mes collègues. Notre réseau vient en aide chaque jour à 650 000 personnes âgées à domicile. En son sein grondent l'exaspération et la révolte. Le Gouvernement a imposé au Sénat l'article 90 du projet de loi de finances, au moyen du vote bloqué.
Sylvie Desmarescaux . - Nous avons déposé un nouvel amendement dans le cadre de l'examen du projet de loi de finances rectificative pour 2010, mais il devrait connaître le même sort.
Emmanuel Verny . - Je n'ai guère d'espoir... Les explications du Gouvernement sont trompeuses. Cette mesure frappera les publics fragiles, et notamment les familles. Le Gouvernement veut-il adopter une politique anti-familiale ? Nous travaillons auprès de 40 000 familles en difficulté sociale, par le biais des aides sociales à l'enfance, de l'assistance à la parentalité, des mesures judiciaires d'aide aux familles... Si cette mesure entre en vigueur, tout cela risque de disparaître en six mois. Le coût de nos interventions auprès des personnes âgées et handicapées augmentera de 2 % à 5 %. Croyez-vous que le secteur privé lucratif ou les particuliers employeurs prendront le relais ?
Nous espérons que Mme Bachelot, qui connaît bien ce domaine, sortira de l'inertie des gouvernements précédents. Ni le rapport de 2005 de la Cour des comptes, ni celui de l'inspection générale des affaires sociales (Igas) sur la gestion de l'Apa, ni la table ronde organisée par le Gouvernement le 22 décembre 2009 sur le financement de la dépendance, ni le rapport de la mission « Vivre chez soi » n'ont été suivis d'effets. Par ailleurs, le Gouvernement refuse de publier le rapport commun des inspections générales des affaires sociales, des finances et de l'administration sur la situation économique du secteur de la prise en charge de la dépendance : sans doute ses conclusions gênent-elles...
On met en cause notre gestion opaque...
Alain Vasselle, rapporteur . - C'est ce que dit la Cour des comptes, qui dénonce un manque de transparence des tarifs et une hétérogénéité de l'offre de soins entre établissements.
Emmanuel Verny . - Je rappelle que je ne représente que les associations de services à domicile. Nos principaux financeurs sont les conseils généraux, aux côtés des caisses d'allocations familiales et des régimes de retraites.
Nous attendons des décisions. Le plan Solidarité grand âge concernait à peine notre secteur ; quelques-unes de nos équipes participent au plan Alzheimer, mais comment généraliser le dispositif ? J'ajoute qu'il est aberrant d'élaborer des plans par pathologie, au lieu de prendre en compte la perte d'autonomie dans sa globalité, souvent caractérisée par de multiples pathologies.
Notre société doit affronter les problèmes posés par le vieillissement. Cela prendra du temps. En attendant, nous demandons la mise en place d'un fonds d'intervention d'urgence, doté de 50 à 100 millions d'euros. Il suffirait de ne pas reverser les excédents de la caisse nationale de solidarité pour l'autonomie (CNSA) à l'assurance maladie ! Les difficultés financières sont telles que certaines structures sont placées en liquidation judiciaire. Il faut les aider à tenir un ou deux ans, avant la grande réforme de 2013. Si rien n'est fait, les victimes seront les personnes âgées et les salariés du secteur.
Muriel Jamot, adjointe en charge du secteur social et médico-social à la FHF. - La fédération hospitalière de France représente non seulement des établissements de santé, mais aussi des établissements médico-sociaux. Nous assurons la moitié de l'offre gérontologique, en maison de retraite autonome ou rattachée à un hôpital.
La FHF, légitimiste, a toujours appliqué les réformes votées. Mais nous sommes farouchement hostiles à la convergence tarifaire dans le secteur médico-social. On prétend pouvoir économiser sur les forfaits-soins, mais ceux-ci financent pour 95 % l'emploi de salariés, c'est-à-dire d'assistantes sociales et d'infirmiers. Certains établissements sont-ils trop médicalisés ? Les écarts s'expliquent par des raisons historiques. Dans l'ensemble, les établissements manquent de personnel soignant : 38 % des Ehpad sont concernés par la convergence, mais 3,9 % seulement affichent un ratio d'encadrement de personnel soignant supérieur à 0,6 personnel soignant par résident, conformément aux recommandations du PSGA.
Une partition a été opérée en 2007 entre les lits relevant du secteur médico-social et ceux du secteur sanitaire, mais la convergence concerne aussi bien les Ehpad que les unités de soins de longue durée (USLD) ! Pas moins de 70 % des unités, publiques à 95 %, sont touchées par la convergence ; là encore, le personnel soignant est le premier menacé.
On dispose d'outils d'évaluation, comme le Gir moyen pondéré soins (GMPS) ou l'outil Pathos. Mais les coupes Pathos, destinées à évaluer les soins nécessaires des personnes âgées dépendantes, sont systématiquement revues à la baisse par les médecins-conseils de l'assurance maladie, avec les conséquences que l'on imagine pour la tarification des Ehpad ! Le tarif plafond est fixé chaque année sans concertation, et sans que l'on sache ce qu'il couvre.
En outre, la convergence n'est pas liée à la qualité des soins : certains établissements, médiocres, verront leurs moyens augmenter, d'autres, plus vertueux, seront ponctionnés.
Il est incompréhensible que les excédents de la CNSA, incapable de dépenser ses crédits, ne soient pas employés au bénéfice des personnes dépendantes : 100 millions d'euros cette année, 150 millions d'euros l'année dernière, ont été restitués à l'assurance maladie, alors que l'on espère gagner 13 millions d'euros par la convergence ! Celle-ci ne servira pas à mieux médicaliser les établissements, mais tout juste à financer ce qui existe.
En ce qui concerne la gouvernance, la création des ARS ne remet pas en cause le rôle primordial des conseils généraux. Cette réforme était souhaitable : qu'une même autorité soit responsable des crédits sanitaires et médico-sociaux ne peut qu'encourager les coopérations et restructurations.
S'agissant de la réintroduction des médicaments dans les forfaits-soins des Ehpad, nous préférons que l'on laisse à chaque établissement la liberté de s'organiser à sa guise. Le Gouvernement peut rehausser le tarif global s'il souhaite que les établissements se chargent des médicaments, mais le maintien d'un tarif partiel est indispensable, afin d'éviter toute discrimination à l'entrée entre les patients.
J'attire votre attention sur un point : il est vrai que les établissements publics sont soumis à des charges sociales et fiscales plus faibles que les établissements privés, mais ils assument l'ensemble des charges en cas d'absence pour maladie. Cela fait des années que nous demandons à la CNSA une analyse comparative des coûts entre établissements !
Alain Villez, conseiller technique sur les personnes âgées de l'Uniopss . - L'Uniopss regroupe 23 unions régionales et 140 adhérents nationaux, et représente à la fois des organismes privés à but non lucratif qui gèrent des établissements d'hébergement et des associations d'aide et de soins infirmiers à domicile.
Sur la situation de l'aide à domicile, je partage entièrement l'avis de MM. d'Aboville et Verny. Les engagements pris lors de la table ronde du 22 décembre 2009 organisée par le Gouvernement n'ont pas été respectés. L'article 90 adopté dans le cadre de l'examen du projet de loi de finances pour 2011 aura des conséquences catastrophiques : dans la nébuleuse des services à la personne, on n'a fait aucun cas des spécificités des publics fragiles.
La création des ARS doit permettre de décloisonner la gestion des secteurs sanitaire et médico-social. Mais nous avons toujours face à nous deux interlocuteurs, l'Etat et les départements, ce qui pose des problèmes de planification. Les ARS vont bientôt publier les schémas régionaux de l'organisation médico-sociale (Sroms), mais on n'a pas remis en cause le dogme de la deuxième phase de la décentralisation : confier aux conseils généraux le pilotage des politiques publiques en direction des personnes âgées, par le biais de schémas départementaux !
Le contexte budgétaire est sombre. La réforme de la tarification est néfaste : moins légitimistes que la FHF, nous avons d'emblée voulu infléchir cette politique, qui touche les établissements sociaux aussi bien que les médico-sociaux. On inverse le processus d'élaboration des budgets des établissements, en passant d'une logique ascendante - les établissements faisaient part de leurs besoins à l'autorité chargée de la tarification - à une logique descendante - des tarifs plafonds, véritables carcans, sont désormais imposés. L'avis du comité national d'organisation sanitaire et sociale (Cnoss) sur les projets de décrets est sans appel. Il était prévu de modifier les clés de répartition entre les trois composantes de la tarification en établissement - le tarif « soins », le tarif « dépendance » et le tarif « établissement » - pour augmenter la part des dépenses de personnel aide-soignant prises en charge par l'assurance maladie, afin de diminuer le reste à charge incombant aux résidents, mais cette mesure n'est plus à l'ordre du jour et on se contente d'une possibilité d'expérimentation de prise en charge au-delà de 70 % pour les seuls postes nouveaux, sous réserve du respect des tarifs plafonds ! La forfaitisation des dépenses de soins et de dépendance fait même craindre une hausse des tarifs d'hébergement : le décret l'interdit, mais que faire si les coûts ne sont pas couverts ? Faudra-t-il licencier du personnel ?
Nous sommes farouchement opposés à la réintégration des médicaments dans le forfait soins des établissements : ceux-ci doivent être libres de choisir entre le tarif global et le tarif partiel, car ils ne sont pas responsables des prescriptions des médecins libéraux. Les conventions entre les établissements et les médecins traitants devraient être rendues obligatoires.
Le plan Solidarité grand âge affichait des objectifs généreux, comme l'augmentation du taux d'encadrement dans les établissements accueillant des personnes très dépendantes, qui reste cependant subordonnée à la mise en place de la tarification au GMPS. Le dispositif Pathos, destiné à l'origine à évaluer les besoins en soins des personnes âgées, est en effet devenu un outil de tarification, et les coupes Pathos sont revues systématiquement à la baisse. Le slogan du « libre choix du lieu de vie » était volontariste : on prévoyait d'augmenter de 40 % le volume des soins infirmiers à domicile. Mais si les promesses de créations de places au sein des Ehpad ont été tenues, ce n'est pas le cas pour les soins à domicile. Je ne suis pas sûr que le projet de loi de financement pour 2011 permette la création des cinq mille places prévues...
Le financement du plan Alzheimer n'est qu'un effet d'optique, puisqu'on n'a fait que réallouer les fonds du PSGA.
La création des maisons pour l'autonomie et l'intégration des malades Alzheimer (Maia) répond sans doute à une bonne intention, même si l'on peut s'interroger sur la superposition des structures spécialisées par pathologie. Mais après une période expérimentale portant sur quatorze maisons, on prévoit de n'en créer que trente-cinq pour toute la France... On annonçait l'ouverture de postes de « gestionnaires de cas » ; cela me rappelle le programme Déclic ou les postes de coordonateurs des années 1980 : après avoir fait preuve de volontarisme pendant un ou deux ans, l'Etat se désengage !
Sylvie Desmarescaux . - Pour justifier les disparités de taux de médicalisation entre établissements, Mme Jamot a invoqué des raisons historiques. Il n'est reste pas moins qu'une homogénéisation est nécessaire.
L'article 90 du projet de loi de finances pour 2011 me pose problème. Lors des auditions préparatoires à l'examen du projet de loi de financement, M. Baroin nous a assuré que cet article visait les coachs particuliers de gymnastique ou les clowns pour enfants, mais que les publics fragiles - personnes âgées ou handicapées, parents d'enfants handicapés...- ne seraient pas pénalisés. Si j'en crois vos arguments, nous avons été trompés. J'aimerais en savoir davantage.
François Autain . - Vous êtes nombreux à avoir dénoncé la précipitation du Gouvernement, l'accumulation des effets d'annonce non suivis effets. La mission commune d'information, de son côté, travaille depuis deux ans dans la sérénité, et je ne doute pas que M. le rapporteur nous fasse bientôt des propositions. Quoi qu'il en soit, comptez sur la vigilance du groupe CRC-SPG !
Je voudrais revenir sur l'inclusion des médicaments dans le forfait soins des établissements. Pour diminuer le coût exorbitant de la dialyse, on cherche à développer la dialyse péritonéale à domicile. Or le domicile d'une personne âgée, ce peut être un Ehpad. Mais la dialyse péritonéale n'y est pas prise en charge ! On incite donc les personnes âgées à se rendre dans des centres où la dialyse revient plus cher. Il faut mettre un terme à cette absurdité !
Eric Doligé . - A vous en croire, l'article 90 du PLF pèsera sur les familles fragiles. Le Gouvernement nous assure du contraire : il argue du fait que la loi Fillon permet de réduire les charges sociales sur les salaires jusqu'à 1,3 ou 1,6 fois le Smic. Ce point demande à être éclairci. L'enjeu est crucial pour les départements, car, en dernier recours, c'est aux conseils généraux que l'on demandera de payer ! Or ils n'en ont plus les moyens. Il est insupportable que les excédents du CNSA soient reversés à l'assurance maladie.
Alain Vasselle, rapporteur . - Ce débat montre que l'impact sur les établissements des mesures prises depuis le PLFSS pour 2009 et la loi HPST demande à être évalué. Le rapport que nous publierons en janvier confrontera les points de vue des différents acteurs.
La réforme de la dépendance interviendra au plus tôt dans le cadre du projet de loi de financement pour 2012, et plus vraisemblablement après l'élection présidentielle. Contrairement à ce qu'il a d'abord semblé, le jeu reste ouvert : ira-t-on vers une cinquième branche, un cinquième risque, une assurance obligatoire sans incitation fiscale ? Tout le travail que nous avons accompli est remis en cause. Il nous faudra nous revoir une fois que vous aurez dialogué avec la ministre chargée des solidarités.
Mme Desmarescaux et M. Doligé ont bien identifié le problème : de quelque côté que nous nous tournions, nous entendons un son de cloche différent.
François Autain . - Vous avez tendance à vous fier au Gouvernement !
Alain Vasselle, rapporteur . - Vous êtes injuste : le Sénat a réglé en partie la question du différentiel de charges.
Il faut éclaircir les points litigieux avec le ministère : nous pensions avoir réglé la question des 100 millions d'euros d'excédent de la CNSA.
Nous avions pensé améliorer la solvabilité des personnes âgées isolées ou atteintes de maladies neurodégénératives en revalorisant le plafond d'aide et en renforçant les plans d'aide, ce qui aurait requis de solliciter les patrimoines élevés et d'augmenter la part de financement de l'Etat, pour la rendre égale à celle des départements.
Pour diminuer le reste à charge en établissement, nous pensions transférer les dépenses d'animation-service social et une partie des charges d'agents de services du tarif d'hébergement vers le tarif dépendance, et, en guise de compensation, d'alléger la charge reposant sur les établissements en reportant les emplois d'aides-soignants sur le tarif de soins, financé par l'assurance maladie. Nous avions aussi évoqué une échelle dégressive de versement de l'Apa dans les établissements afin de soulager les revenus moyens, et des référentiels de coûts d'hébergement opposables.
J'ai été sensible à votre argumentation : les réformes récentes donnent le sentiment de s'acheminer vers une maîtrise comptable de la dépense, qui ne prend pas suffisamment en compte l'efficience et la qualité. Les outils d'évaluation comme l'outil Pathos sont utilisés à des fins purement comptables.
Quant au conventionnement entre médecins de ville et établissements, c'est une suggestion intéressante.
Pouvez-vous nous faire part de votre sentiment sur les différentes pistes proposées par notre mission ainsi que de vos propres réflexions sur la réforme de la prise en charge de la dépendance ?
Florence Arnaiz-Maume . - La réforme du cinquième risque est de votre compétence. Si l'on veut diminuer le reste à charge des patients, il faut solliciter soit l'assurance maladie, soit les conseils généraux par le biais de l'Apa ou de l'aide sociale, soit les résidents. Je ne vois pas d'autre solution. C'est pourquoi je ne crois pas que cette réforme puisse être achevée avant 2013 : la question de son financement est trop complexe à résoudre. Faut-il créer une nouvelle journée de solidarité ? Supprimer des dépenses inutiles ?
On ne pourra pas diminuer le reste à charge si le Gouvernement persiste à imposer de nouvelles normes de sécurité, d'hygiène et de qualité aux établissements. Leur rénovation était nécessaire, c'est à présent chose faite. Mais on nous oblige encore, par exemple, à équiper nos six mille établissements d'un groupe électrogène...
Alain Vasselle, rapporteur . - Le Gouvernement a annoncé un moratoire sur les normes.
Florence Arnaiz-Maume . - Autre exemple : les établissements doivent ouvrir à la fois des accueils de jour et des pôles d'activités et de soins adaptés ! Ce sont les résidents qui paient la facture.
Guy Fischer, président . - Vous n'attendez donc pas grand-chose de l'année 2011 ?
Florence Arnaiz-Maume . - Je me demande même si l'on n'attendra pas le projet de loi de financement de la sécurité sociale pour 2012 pour publier le décret tarifaire, afin de faire croire à une réforme d'ampleur...
Muriel Jamot . - D'ailleurs les mesures incluses dans le projet de loi de financement ne peuvent concerner que la sécurité sociale. Toute mesure relative à l'assurance privée serait un cavalier. La véritable réforme n'aura pas lieu avant 2013.
Thierry d'Aboville . - L'article 90 du projet de loi de finances, d'une part, supprime la réduction de quinze points de cotisations patronales et, de l'autre, abroge le III bis de l'article L. 241-10 du code de la sécurité sociale. On parle de porter l'avantage à dix points : c'est hors sujet ! Le Gouvernement annonce un gain de 450 millions d'euros, mais le surcroît de cotisations sur les prestations destinées aux publics fragiles s'élèvera tout au plus à 150 millions d'euros. Je vous adresserai une note sur la question.
Emmanuel Verny . - Le Gouvernement joue sur les mots. Certes, les avantages fiscaux consentis aux publics fragiles ne sont pas remis en cause.
Sylvie Desmarescaux . - Mais ces publics ne sont généralement pas imposables...
Emmanuel Verny . - Ce sont nos coûts d'intervention qui augmenteront. Les conséquences sur les personnes âgées ou handicapées seront de nature indirecte. Les exonérations dites « Aubry » ne concernaient que le personnel d'intervention alors que les exonérations dites « Borloo » ont été étendues à l'ensemble des salariés. Or le personnel administratif et d'encadrement n'est généralement pas éligible au dispositif Fillon, qui ne porte que sur les bas salaires !
Quant à l'intervention sociale auprès des familles, elle ne bénéficiait traditionnellement d'aucune réduction de charges, sauf sur les bas salaires ; or les techniciens de l'intervention sociale et familiale n'y sont pas éligibles. Le financement est assuré par les conseils généraux, par le biais de l'aide sociale à l'enfance. Dans ce domaine, nos coûts d'intervention augmenteront de 10 % à 15 % !
L'Etat transfère ainsi de nouvelles charges sur les conseils généraux et les caisses de sécurité sociale ainsi que l'a clairement établi le rapport Jamet. Nous serons contraints d'augmenter nos tarifs, de diminuer nos volumes d'intervention et de procéder à des licenciements. Cela, nous l'avons expliqué au mois de juillet au cabinet du Premier ministre. Le Gouvernement répond qu'il est difficile de distinguer les publics fragiles des autres, et que toute exception risque d'être déclarée inconstitutionnelle. Cependant nous avons formulé des propositions. Nul ne défend les coachs à domicile ! Je remarque que le Gouvernement fragilise ainsi les entreprises de services à la personne dotées d'un agrément simple, qu'il a pourtant contribué à créer il y a cinq ans...
Eric Doligé . - Elles ont servi cinq ans...
Emmanuel Verny . - Et on va maintenant les mettre au panier... Quoi qu'il en soit, des solutions existent. On peut réécrire le III bis de l'article L. 241-10 du code de la sécurité sociale afin que le coût de l'ensemble des interventions auprès des personnes handicapées et des familles soit pris en compte. Le coût de l'amendement que nous proposions n'était que de 93 millions, en-dessous, donc, du fameux seuil des 100 millions.
David Causse . - Permettez-moi de revenir sur la question de la dialyse. François Autain sait fort bien ce qu'il en est de l'insuffisance rénale chronique terminale... Le problème qu'il a évoqué concerne les Ehpad et les établissements de soins de suite. On l'a signalé à de multiples reprises au Gouvernement. Il faut que les associations de dialyse, qui portent près de 80 % des soins hors centre, beaucoup moins onéreux, puissent intervenir en complément des équipes de soins de suite et des Ehpad. Certaines caisses primaires accordent aujourd'hui des dérogations en ce sens. C'est heureux, mais il faudrait que cela devienne le droit commun.
Je n'ai aucune défiance personnelle, monsieur Doligé, envers le directeur de la CNSA et ses équipes. Cependant, les repères ont été bouleversés, ces deux dernières années, par les rapports successifs de l'inspection générale des finances et de l'inspection des affaires sociales. Ainsi la CNSA, d'instance garantissant la sanctuarisation des crédits destinés au médico-social qu'elle devait être, selon l'objectif du gouvernement Raffarin en 2004, se transforme aujourd'hui en une agence de trésorerie du médico-social. La tentation de l'assurance maladie comme des pouvoirs publics est de la considérer, non comme l'affectataire de fonds destinés au médico-social, mais comme une institution gestionnaire, qui n'alloue de crédits que si elle y est autorisée, dans un esprit très différent de celui qui avait présidé à la réforme de 2004.
En ce qui concerne le différentiel de charges, nous sommes pleinement d'accord avec la FHF sur le fait que toute mesure doit s'appuyer sur une analyse précise et objective - ce qui explique que Jean Leonetti, président de la FHF, ait souscrit à l'amendement de compromis voté dans le cadre du projet de loi de financement de la sécurité sociale. Nous ne pensons pas que le secteur public sera systématiquement pénalisé par cette analyse comparative, mais nous constatons qu'il existe une très grande hétérogénéité des situations. Voyez les établissements et les services gérés par les centres communaux d'action sociale : ils sont exonérés de la taxe sur les salaires et de la TVA. Ils ont pourtant accès au fonds de compensation de la TVA pour leurs dépenses d'investissement. L'application d'un même tarif plafond sera inéquitable pour les deux secteurs, public et privé. D'où l'utilité du rapport au Parlement qui doit permettre de fonder la décision publique sur des bases incontestables.
Pour répondre à la question de Guy Fischer sur l'équilibre du système, je relève que le rôle de la loi de financement pour 2012 sera d'assurer la péréquation de l'Apa, en amenant également l'Etat à assurer un cofinancement plus proche de 50 % que des 28 % actuellement constatés. Il n'est pas d'autre voie. Vous nous avez néanmoins interrogés sur le recours sur succession. Il suscite de fortes réserves chez les professionnels. Les personnes âgées sont souvent très prévoyantes. Si le recours est autorisé, elles seront tentées de ne pas demander le bénéfice des prestations dont elles ont pourtant besoin. Il serait regrettable de les conduire ainsi, dans le souci de ne pas pénaliser leurs descendants, à organiser leur propre maltraitance... Cela étant, une telle procédure peut être pertinente s'agissant du gîte et du couvert.
La question du reste à charge en établissement ne constitue pas un problème relevant de la loi de financement ni de l'assurance maladie, ni de l'Apa, mais plutôt des tarifs d'hébergement. L'assurance ne saurait se substituer à la solidarité - d'autant que cela poserait un problème constitutionnel. Je rappelle que le reste à charge en établissement a été évalué par l'inspection générale des affaires sociales à 70 000 euros pour un séjour de quatre ans. Afin de mutualiser ce risque, il n'est pas interdit de mobiliser les leviers assurantiels. Et pourquoi ne pas mobiliser, s'agissant du gîte et du couvert, l'obligation alimentaire ? Quant au recours sur succession, pourquoi serait-il réservé aux seules personnes dans le besoin ? La loi en faveur du travail, de l'emploi et du pouvoir d'achat (Tepa) prévoit 2 milliards d'euros destinée à une baisse de la fiscalité sur les successions. Il me semble très bizarre de songer à un recours sur succession concernant uniquement les personnes dans le besoin, sans réfléchir à l'équité globale de l'imposition du patrimoine.
Guy Fischer, président . - C'est un bon argument.
David Causse . - La question du recours sur succession doit être liée à la réforme de la fiscalité du patrimoine.
S'agissant de l'allocation dégressive, il serait utile que votre rapport comporte des éléments d'analyse indispensables mais que, hélas !, le ministère qui les possède, n'a jamais divulgués. Je veux parler du montant de l'aide personnalisée au logement (APL) et des montants combinés, dans l'allocation unique dégressive, de l'Apa, de l'APL et de la défiscalisation des dépenses d'hébergement.
Nous manions ici des concepts symboliquement très lourds de sens. Pourquoi faire une différence selon l'âge et les pathologies, entre l'enfant handicapé, l'adulte handicapé, la personne âgée ? Selon nous, les barrières d'âge ne sont pas justifiées. Il faut, en revanche, tenir compte des capacités contributives, qui ne sont pas les mêmes selon que l'on est handicapé depuis toujours et incapable de travailler ou que l'on a versé des cotisations et que l'on dispose d'un revenu de remplacement. Faut-il des systèmes solidaires ou doit-on prôner l'assurance et le « chacun pour soi » ? Les solutions ne doivent pas être seulement techniques et financières. Elles doivent être aussi socialement acceptables. Or il existe, à cet égard, un espace de faisabilité : les contrats solidaires, les complémentaires de santé. Il n'y a pas de différence entre l'aide à la toilette en établissement, en maison de retraite ou à domicile. Il convient de réfléchir à des solutions fondées sur un continuum de vie. Les Français vont en maison de retraite parce qu'ils pensent qu'ils y seront bien soignés. Il n'existe pas un tel clivage conceptuel entre vie en bonne santé et perte d'autonomie.
Muriel Jamot . - Pour répondre à Sylvie Desmarescaux, je précise que certains établissements sont historiquement mieux dotés parce qu'ils sont issus des sections de cure médicale. Il faudra un certain temps afin que les autres n'assurent à leur niveau. N'affirmons surtout pas qu'ils sont trop dotés ! On peut leur appliquer une moindre progression des crédits, mais aucune maison de retraite n'est trop riche en soins, c'est-à-dire, concrètement en aides soignantes !
Sylvie Desmarescaux . - Il ne s'agit donc pas uniquement de médicaments.
Muriel Jamot . - Non ! Il s'agit de médicalisation.
Alain Villez . - Il y a une vraie question préalable à toute réforme du financement de la dépendance. Pour réussir ce rendez-vous historique, toujours reporté, il convient de créer un nouveau risque social, relatif à la compensation de la perte d'autonomie. Doit-il constituer une cinquième branche de la sécurité sociale ou un nouveau risque de la protection sociale tel que l'avait esquissé le rapport de la CNSA, de fin 2007, que l'Uniopss et d'autres approuvent ? Rien ne serait plus dommageable que de s'engager tête baissée dans une réforme de replâtrage. Si l'Apa est présentée comme une prestation universelle, la distinction selon l'âge introduite par la prestation spécifique dépendance (PSD) n'a cependant pas été supprimée. Je remarque que l'intitulé de votre mission mentionne le cinquième risque.
Que le calendrier officiel prévoie un temps de réflexion avant les décisions n'est pas une mauvaise chose.
Quant au recours sur succession, il est dissuasif pour les populations concernées. Voyez le bilan de la PSD, qui ne comptait que 150 000 bénéficiaires lorsque l'Apa a pris sa suite. Il limite le nombre des demandes... Pourquoi parler de récupération sur succession seulement pour l'Apa ? Quelle différence avec les autres risques ? Faisons cesser cette discrimination par l'âge !
Le rapport de Valérie Rosso-Debord suggère que l'assurance privée obligatoire pourrait se substituer à l'Apa. Nous le refusons catégoriquement. Ce serait extraire du champ de la protection sociale un risque qui relève totalement de celle-ci. L'assurance peut sans doute jouer un rôle, afin d'assurer le paiement des charges d'hébergement. Cependant, la perte d'autonomie relève de la protection sociale.
Un mot de l'Apa à domicile. Une revalorisation des montants de plan d'aide est demandée, s'agissant des pertes d'autonomie les plus sévères. Je tiens néanmoins à vous mettre en garde contre les effets de seuils... La segmentation du montant de l'Apa en fonction des Gir n'est pas exempte d'effets pervers. J'ajoute que le besoin d'aide n'est pas strictement corrélé au niveau de Gir. Depuis des années, les plans d'aide sont d'un montant moyen inférieur de 25 % au montant maximum fixé par la réglementation. Nous souhaitons que la prestation soit fixée après une évaluation individualisée et multidimensionnelle - incapacité, facteurs médicaux mais aussi situation de l'entourage - et ce, quel que soit l'âge.
Ce que nous craignons le plus, c'est la petite mesure d'ajustement assassine, telle que la suppression du Gir 4. Après le mauvais coup de l'article 90 du projet de loi de finances pour 2011, les associations d'aide à domicile ne s'en relèveraient pas. Prétendre transférer la couverture des personnes en Gir 4 aux associations est une vue de l'esprit.
Emmanuel Verny . - Le principe qui doit conduire la réforme, en tant que fondement du modèle social français et européen, est le suivant : chacun contribue selon ses moyens et reçoit selon ses besoins. Nous soutiendrons toute réforme qui le respecte. Nous sommes favorables à une harmonisation des taux de la CSG. Quant à l'assurance collective obligatoire, elle existe, c'est la sécurité sociale.
S'agissant de l'éventuelle suppression du Gir 4, rappelons que le passage par le Gir 4 tend à retarder l'entrée en Gir 3 d'au moins un an. Toute suppression conduirait de manière paradoxale, si l'on veut être pris en charge plus rapidement, à se laisser décliner sans rien faire ! C'est une incitation absurde, une politique de santé publique bien étrange... Ce sas est utile, je rappelle que le Gir 4 comprend les personnes souffrant de la maladie d'Alzheimer. Gardons-nous d'une vision simpliste. Nous comptons sur la sagesse du Sénat.
Eric Doligé . - Il faut tout garder et tout améliorer... si l'on en a les moyens. Que pensez-vous de la journée de solidarité supplémentaire ?
Thierry d'Aboville . - Elle n'est pas à la hauteur des enjeux. Elle ne permettrait de mobiliser que 2 milliards d'euros.
Eric Doligé . - Elle est un des éléments du financement de la perte d'autonomie.
Muriel Jamot . - Supprimer un jour férié conduit à stigmatiser la population que l'on prétend aider !
Eric Doligé . - Ce sont, alors, les départements qui paieront...
Muriel Jamot . - La fédération hospitalière de France est favorable à une taxation de toutes les successions. Le recours sur successions est une double peine. Si l'on est âgé et que l'on a un cancer, on ne paie rien à l'hôpital. Si l'on est âgé et que l'on souffre d'Alzheimer, on amputera votre patrimoine. Il existe des solutions plus solidaires que la journée de solidarité, je pense à la CSG...
Eric Doligé . - On trouvera une solution vers 2050... Et avant, comment fait-on ?
David Causse . - Un effort collectif est nécessaire, mais sous quelle forme ? Le jour férié travaillé ne touche que les salariés. On peut songer aussi bien à un réajustement du bouclier fiscal, en revenant sur les exonérations supplémentaires sur les droits de succession instaurées par la loi Tepa.
Eric Doligé . - Cela ne me choque pas que les salariés qui travaillent trente neuf heures par semaine et disposent de douze semaines de congés payés participent à cet effort.
Alain Villez . - Ce qui rapporte de l'argent, ce n'est pas la suppression d'un jour férié, mais l'augmentation de la contribution de solidarité pour l'autonomie, c'est-à-dire le supplément de charges sociales patronales. On le compense en demandant aux salariés de travailler sept heures de plus.
Emmanuel Verny . - Une augmentation de la CSG a un rendement bien supérieur et une acceptabilité sociale plus élevée. Un jour de congé en moins ne traumatisera pas ceux qui en ont douze semaines, mais la formule n'est pas généralisable. Or il importe de répartir l'effort équitablement. Prélever 20 000 euros sur la succession d'une grande fortune et sur la mienne, ce n'est pas la même chose !
Guy Fischer, président . - Nous vous remercions. Responsable de cette question pour ma formation politique, je retiens de nos échanges que nous avons un vrai problème d'équité à prendre en compte dans la préparation de cette réforme.
IV. EXAMEN DU RAPPORT
Réunie le mercredi 25 janvier 2011 , sous la présidence de Philippe Marini, président, la commission procède à l' examen du rapport d'information d' Alain Vasselle, rapporteur .
Philippe Marini, président . - Cette dernière réunion est comme le chant du cygne de notre mission commune. Je l'ouvre avec le sentiment du devoir accompli. Le rapport d'étape, publié en juillet 2008, avait constitué le premier document global dans le débat sur le cinquième risque et la dépendance. L'on s'en est d'ailleurs largement inspiré. Après une longue attente, les choses semblent se préciser. Nous avons entendu Roselyne Bachelot-Narquin et notre rapport final sera le dernier document avant l'ouverture du débat national qui sa s'engager dans les prochains jours.
Nous nous efforcerons de mettre en perspective nos propositions de 2008, d'indiquer les avancées et ce qu'il faut en penser. Nous vous proposerons de renouveler la plupart des propositions et d'y ajouter quelques approches supplémentaires. En annexe du rapport, figurera un guide pour le débat sur la prise en charge de la dépendance, sur le financement (quel équilibre entre solidarité nationale et prévoyance ?), ainsi que sur la gouvernance pour le nouveau risque et la parité de financement de l'Apa entre l'Etat et les départements que nous appelons de nos voeux.
Si les grands enjeux n'ont guère évolué, la situation financière s'est dégradée. Certaines de nos propositions ont perdu de leur actualité : on escomptait alors 4 milliards d'excédent de la branche famille de la sécurité sociale... La maîtrise du déficit et de l'endettement constitue aujourd'hui un défi dont dépendent le coût de notre dette et le devenir de la monnaie unique. Cependant, les évolutions intervenues ne contredisent pas les options que nous avions retenues.
Alain Vasselle, rapporteur . - Nous arrivons en effet au terme de nos travaux. Nous avons procédé à une actualisation de notre rapport d'étape pour tenir compte des évolutions survenues depuis lors. Certaines de nos propositions ont été intégrées dans les lois de financement de la sécurité sociale ; d'autres procédaient d'une réforme structurelle. Irons-nous vers de simples aménagements ou vers une grande réforme ?
Dans son premier rapport, la mission a dressé un panorama complet de la prise en charge de la dépendance. Elle a évalué l'effort public à 21 milliards d'euros, soit un point de Pib. La création de l'allocation personnalisée d'autonomie (Apa) au début des années 2000 et l'effort important de création de places et de médicalisation au sein des Ehpad placent la France en bonne position par rapport à ses voisins. Cependant, il reste à relever le défi du vieillissement de la population, car le nombre des plus de soixante-quinze ans va doubler dans les prochaines années. Il convient également d'améliorer les dispositifs de prise en charge et de rendre le schéma institutionnel plus lisible. Nous observions en outre un contexte financier et humain très contraint tant par l'état des finances publiques que par le reste à charge des familles.
Nous proposions d'abord de réaliser un effort plus équitable en direction des bénéficiaires de l'Apa à domicile, en améliorant la grille Aggir (autonomie gérontologie groupes iso-ressources), en relevant les plafonds d'aide de manière ciblée pour les personnes isolées et les patients atteints de la maladie d'Alzheimer, de permettre une revalorisation des plans d'aides et de solliciter les patrimoines les plus élevés à travers une prise de gage au moment de l'entrée en dépendance.
Afin de maîtriser le reste à charge et d'améliorer l'efficacité de la dépense en établissement d'hébergement, nous proposions une échelle dégressive de l'Apa en établissement et une adaptation des dépenses fiscales, une réforme de la tarification généralisant les forfaits globaux, une convergence des tarifs soins et le transfert d'une partie des dépenses des personnes hébergées sur la section soins ou la section dépendance.
Pour mettre en place un véritable partenariat public-privé et assurer un financement mixte du cinquième risque, nous nous étions prononcés en faveur du développement de la couverture assurantielle dépendance sur une base volontaire et plaidions pour le réaménagement de certains produits d'épargne, ainsi que pour le développement de contrats de prévoyance.
Nous souhaitions aussi, pour renforcer et clarifier la gouvernance du cinquième risque, clarifier les champs de compétence des différents acteurs et affirmer la parité de financement entre l'Etat et les départements, ce qui n'a jamais été inscrit dans la loi. Nous confortions enfin la place des départements pour en faire les véritables responsables de la politique médico-sociale.
Le rapport d'étape a été un élément important du débat sur le cinquième risque. Si la réforme a été retardée, plusieurs des avancées réalisées sont allées dans notre sens. Il en a été ainsi de la poursuite de l'amélioration de la prise en charge de la dépendance, l'Ondam médico-social personnes âgées ayant progressé de 8,3 % en 2009 et de 10,9 % en 2010 - son nouveau mode de construction entraînera une progression plus modérée en 2011. Le plan de relance de 2009 a dégagé des financements supplémentaires pour améliorer la prise en charge dans les structures d'accueil et accélérer la création de places. Le plan « Solidarité-Grand Age » a également permis d'en créer tout en renforçant la médicalisation des établissements d'accueil. Enfin, le plan Alzheimer a diversifié les formules de répit et lancé l'expérimentation des maisons pour l'autonomie et l'intégration des malades d'Alzheimer (Maia).
La loi de financement pour 2009 a institué une tarification des Ehpad à la ressource, proche de la tarification à l'activité (T2A) du secteur sanitaire. En généralisant les forfaits globaux, son objectif était de rendre la dépense en établissement plus efficace mais elle n'a pas pu entrer en vigueur, faute de décret d'application. Il ne faudrait pas que le prochain débat national serve de prétexte à un nouveau retard.
La loi portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires (HPST) a bouleversé la gouvernance du secteur médico-social. Les agences régionales de santé (ARS) visent à décloisonner les secteurs sanitaire et médico-social ; la fongibilité asymétrique garantit des fonds dédiés au secteur médico-social tandis que l'architecture de la planification est rationalisée : un schéma national est élaboré sur proposition de la caisse nationale de solidarité pour l'autonomie (CNSA) ; le schéma régional est établi par le directeur de l'ARS, le préfet n'intervenant plus que dans les domaines régaliens ; le schéma départemental relève quant à lui du président du conseil général. Celui ci est associé à l'élaboration du Priac sans en être cosignataire comme nous l'avions recommandé. Enfin, la loi a créé une nouvelle procédure d'appel à projets afin de sélectionner les plus conformes aux priorités régionales.
Le plan en faveur des métiers de la dépendance annoncé en 2008 a favorisé une professionnalisation accrue. Les grands axes des actions expérimentées depuis lors seront repris et approfondis dans le cadre des orientions nationales des formations sociales.
La grande réforme de la dépendance s'est fait attendre, mais de nombreuses actions ont été engagées tandis que de nombreuses réflexions ont abouti à des conclusions proches des nôtres. En 2009, la Cour des comptes a maintenu celles qu'elle avait formulées en 2005 : insistant sur le manque de transparence des tarifs de l'hébergement en institution ainsi que sur la grande hétérogénéité de la qualité des établissements, elle relève une gouvernance éclatée, des disparités départementales dans l'attribution de l'Apa et les incertitudes sur le financement de la prise en charge.
Valérie Rosso-Debord, notre collège députée, rejoint nos préconisations sur le rôle des ARS et la convergence entre Ehpad. Elle s'en éloigne néanmoins en proposant un recentrage de l'Apa sur les Gir 1 à 3 et en souhaitant une assurance obligatoire dès cinquante ans. Elle suggère en outre un niveau de récupération sur succession plus faible.
Il nous revient maintenant d'actualiser nos propositions en tenant compte des marges de progrès dans la qualité de la prise en charge. Le problème du reste à charge reste entier. En 2009, l'inspection générale des affaires sociales (Igas) a montré que le reste à charge des résidents ou des familles s'élève en moyenne à 2 200 euros, mais peut atteindre 5 500 euros.
Bernard Cazeau . - Dans le XVI e !
Alain Vasselle, rapporteur . - On constate en outre de très fortes différences entre établissements. Les aides fiscales et au logement sont, come l'aide sociale à l'hébergement hétérogènes, mal articulées et pas assez centrées sur ceux qui en ont le plus besoin, ce qui leur confère un caractère largement anti-distributif.
N'a-t-on pas fixé des objectifs trop ambitieux en autorisant 66 653 places supplémentaires entre 2007 et 2009 ? On n'en a installé effectivement que 40 961.
Guy Fischer . - Il en manque 25 000...
Alain Vasselle, rapporteur . - La fédération hospitalière de France (FHF) l'a montré, les nouvelles places sont majoritairement créées dans les départements les mieux équipés, d'où une répartition très inégale des structures d'accueil.
La question du financement reste entière dans un contexte encore plus contraint qu'il y a deux ans : la dette des administrations publiques a augmenté de 30 % entre 2005 et 2009 et celle des organismes sociaux de 41 %. Dès lors, certaines hypothèses sont devenues caduques, qu'il s'agisse de l'utilisation des excédents de la branche famille ou du fonds de réserve pour les retraites.
Jean-Jacques Jégou . - Il a déjà été siphonné !
Alain Vasselle, rapporteur . - Enfin, le poids des dépenses consacrées à la prise en charge de la dépendance s'accroît dans le budget des départements, ce qui met certains d'entre eux en situation particulièrement difficile. Le reste à charge des départements pour le revenu de solidarité active (RSA), l'Apa et la prestation de compensation du handicap (PCH) a atteint 4,5 milliards en 2009. Le taux de couverture des dépenses qu'ils supportent au titre de la perte d'autonomie ne cesse de se dégrader, la participation de l'Etat au financement de l'Apa est désormais d'un tiers avant, peut-être, de descendre à un quart. La loi de finances rectificative pour 2010 a mis en place un fonds exceptionnel de soutien aux départements en difficulté doté de 150 millions, prélevés pour moitié sur le budget de la CNSA et pour moitié sur la mission « Relations avec les collectivités territoriales ». Ce dispositif, certes bienvenu, ne constitue pas une solution pérenne, d'autant plus que les réserves de la CNSA diminuent et que la nouvelle construction de l'Ondam médico-social empêchera de les reconstituer.
Si certaines méritent d'être complétées ou modifiées, un grand nombre de nos propositions de 2008 restent d'actualité. L'aggravation de la situation des finances publiques ne fait que conforter le choix que nous avions clairement fait d'un financement mixte public-privé de la prise en charge de la dépendance, avec un socle élevé de solidarité et des garanties assurantielles. La gestion du cinquième risque ne pourra décalquer les schémas mis en place pour les quatre premiers au lendemain de la seconde guerre mondiale, ce qui aurait en outre pour conséquence d'écarter les départements de la gouvernance du système.
Il convient de distinguer handicap et dépendance, l'un aléatoire et l'autre plus prévisible. La prévention n'est pas notre fort, alors que des actions de dépistage permettraient d'identifier les personnes fragiles ou pré-fragiles vers lesquelles concentrer l'effort. Je vous propose de nous opposer clairement à la suppression de la prise en compte du Gir 4 dans l'attribution de l'Apa, qui aurait des effets néfastes et accélèrerait le passage de personnes âgées vers une dépendance plus lourde.
La priorité en ce qui concerne la prise en charge à domicile reste la fiabilisation de la grille Aggir afin d'assurer une évaluation plus objective de la perte d'autonomie et une meilleure prise en compte de la maladie d'Alzheimer. Il serait utile d'appliquer rapidement les propositions de l'Igas sur la mise en oeuvre de l'Apa, qu'il s'agisse des séminaires et échanges entre conseils généraux sur les pratiques internes ou des évolutions de la grille Aggir ou de la formation gérontologique. Ces mesures sont indissociables d'un véritable partenariat public-privé débouchant sur les référentiels communs d'évaluation des besoins et d'attribution des prestations entre financeurs publics et privés. Le groupe de travail de la CNSA a suggéré la création d'une commission nationale du partenariat public-privé.
Une harmonisation du processus d'instauration, de décision et de contrôle de l'Apa devrait aboutir à une prise en charge plus équitable en faveur des bénéficiaires de l'Apa à domicile. Il conviendrait de réduire les délais et d'ouvrir le droit à une Apa forfaitaire en cas de non-respect du délai global de décision ; il faudrait encore systématiser le contrôle annuel des ressources des bénéficiaires et mieux coordonner les interventions des conseils généraux et des caisses de retraite. Nous avions recommandé de relever de manière ciblée les plafonds d'aide pour les personnes isolées et les patients atteints de la maladie d'Alzheimer, ainsi que de revaloriser périodiquement le montant des plans d'aide. Je vous propose de confirmer cela, ainsi que la proposition de solliciter les patrimoines les plus élevés en offrant le choix, au moment de l'entrée en dépendance, entre une Apa à 50 % ou un gage de 20 000 euros maximum sur la fraction du patrimoine dépassant 150 000 ou 200 000 euros.
Bernard Cazeau . - Combien cela rapporterait-il ?
Alain Vasselle, rapporteur . - Entre 800 millions et 1 milliard... Ce n'est pas un recours à succession, puisqu'il y a un choix ex ante du bénéficiaire, et le caractère universel de l'Apa n'est pas remis en cause. L'argument de la comparaison avec les malades du cancer ne tient pas, puisque les dépenses de soins ne sont pas concernées par le dispositif et qu'on ne peut mettre sur le même plan une maladie invalidante imprévisible et une dépendance à la probabilité mesurable. Cette proposition prend place parmi les réflexions sur la réforme de la fiscalité du patrimoine.
La maîtrise du reste à charge est prioritaire dans le domaine de la prise en charge en établissement. Le transfert du tarif hébergement vers le tarif dépendance des dépenses d'animation-service social et d'une partie accrue des charges d'agents de service demeure d'actualité, au même titre que le basculement de l'intégralité du financement des aides-soignants vers le tarif soins.
Bernard Cazeau . - Voilà 1 milliard pour la sécurité sociale !
Alain Vasselle, rapporteur . - Il me paraît toujours pertinent d'envisager une échelle dégressive de versement de l'Apa en établissement et d'examiner l'articulation de celle-ci avec les aides au logement. Nous devons insister dans le domaine de l'efficience de la dépense sur les possibilités de reconversion des lits hospitaliers en lits d'établissements médico-sociaux, ainsi que sur la nécessité de mettre en place des référentiels opposables des coûts d'hébergement.
D'autres propositions ont été formulées sur le financement, de la création d'une deuxième journée de solidarité à l'élargissement de l'assiette de la contribution solidarité autonomie, en passant par l'alignement du taux de CSG des retraités sur celui des actifs, cette dernière ne pouvant être abordée que dans le cadre d'une réflexion plus globale sur la rationalisation de la dépense fiscale en faveur des personnes âgées. La piste la plus solide dans la perspective d'un partage égal de la charge de l'Apa entre l'Etat et les départements semble être la création d'une deuxième journée de solidarité.
La création d'une assurance obligatoire, qui a toujours été réservée jusqu'à présent à la protection de tiers, supposerait de répondre à des questions complexes sur le respect de l'obligation, les sanctions applicables ou encore les prérogatives des organismes d'assurances. Il me paraît toujours plus pertinent d'encourager la généralisation de la couverture assurantielle sur une base volontaire. Cela peut passer par une aide publique aux plus démunis, une réorientation des contrats à adhésion individuelle vers la garantie dépendance, l'adossement de la garantie dépendance au plan d'épargne retraite populaire (Perp) ou encore le développement des contrats prévoyance. S'y ajoute l'inclusion de la garantie dépendance dans les complémentaires santé, comme le font les mutuelles de la fonction publique. Tout cela suppose de régler la question de la transférabilité des contrats, dont une labellisation sous l'égide de la CNSA garantirait la fiabilité.
S'agissant de la gouvernance, il m'apparaît nécessaire d'améliorer l'information et le rôle du parlement en lui permettant, par une modification de la loi organique de 2005, de se prononcer sur l'ensemble des recettes et des dépenses du secteur médico-social. Je vous propose également de réaffirmer le principe de parité de financement de l'Apa entre l'Etat et les conseils généraux, qui ne figure dans aucun texte et que le gouvernement a refusé de prendre en compte lors de la création de l'Apa. Nos propositions de réforme du mécanisme de péréquation de l'Apa, notamment en substituant le potentiel financier au potentiel fiscal, restent également d'actualité.
Je vous propose en outre de maintenir notre proposition d'expérimenter sur une base volontaire une gestion déléguée aux départements des crédits d'assurance maladie des Ehpad.
Je veux enfin remercier le président et tous les membres de la mission.
Philippe Marini, président . - Nous vous remercions tous du travail approfondi que vous venez de présenter sur un sujet difficile et souvent contradictoire.
Bernadette Dupont . - Le rapporteur peut-il rappeler en quoi consiste la tarification à la ressource des Ehpad ?
Sylvie Desmarescaux . - A écouter les propos du président de la République et de certains ministres, je m'interroge sur la grande loi relative à la dépendance. Aura-t-on des mesures en PLFSS et la loi viendra-t-elle en 2011 comme nous l'espérions ? J'aimerais que le travail de qualité accompli par la mission soit utile.
Guy Fischer . - Très bien !
Gilbert Barbier . - Faut-il arrêter le dispositif de l'Apa au Gir 3 ou Gir 4 ?
Philippe Marini, président . - La proposition de la mission diffère de celle de Valérie Rosso-Debord.
Gilbert Barbier . - Quelle est l'efficience des Ehpad ? L'on a parlé du prix de journée. A-t-on un bilan, connaît-on le bénéfice des établissements privés, quelle est la situation financière de ceux-ci et quel contrôle peut-on exercer sur l'emploi des fonds publics ?
Jean-Jacques Jégou . - Ce rapport riche et documenté témoigne d'une parfaite connaissance du système. L'on ne rassemble pas toujours autant d'informations. L'on méconnaît souvent l'obligation alimentaire, que les familles découvrent souvent quand on leur dit qu'elles auront 2 200 euros à payer par mois alors qu'elles n'ont pas toujours décidé de l'hébergement. A-t-on bien fouillé le sujet ? L'argent versé par les familles, 3 000 euros en Ile-de-France, est-il comptabilisé dans la dépense ? Il faut expliquer les choses.
Malgré les améliorations, on reste loin du compte pour le rapporteur pour avis de la commission des finances que je suis. Relever la CSG des retraités dégagerait 2,2 milliards. L'opinion publique peut le comprendre, si on explique que c'est au moment où l'on coûte le plus que l'on paie le moins. Tant qu'il n'y a pas de solution assurantielle, on peut solliciter ceux qui vont coûter le plus.
Au total, j'aurais aimé des réponses plus tangibles car si le décor est bien planté, on apporte peu de moyens.
Bernard Cazeau . - Ce rapport est très riche - il est vrai qu'il a fait l'objet d'un temps de réflexion. Il reste toutefois hétéroclite et l'on s'y perd. Il faut cibler la dépendance car, si certaines choses sont prévues en loi de financement de la sécurité sociale, la véritable loi sur la dépendance doit être centrée sur la gouvernance et le financement. Vous avez proposé de maintenir la gouvernance actuelle avec quelques renforcements. J'en suis d'accord. Le réglage est bon, la CNSA joue correctement son rôle et, malgré la trop forte présence de l'Etat, on y trouve tout le monde, d'où un certain consensus. Le rapport va sur ce point dans le bon sens et je ne peux que m'y associer.
On se perd en conjectures sur le financement au lieu de prendre les choses telles qu'elles se présentent. Globalement, il s'agit d'un point de Pib et cela ne va pas augmenter de manière exponentielle parce que seulement une personne sur sept est dépendante après soixante-quinze ans. La solidarité nationale doit pouvoir se combiner avec la solidarité locale. Les dépenses représentent aujourd'hui 21 milliards, et l'Etat et la sécurité sociale apportent déjà 17 milliards environ. Les sommes manquantes ne sont pas si considérables. On peut, bien sûr, doubler la journée de solidarité, à condition que l'Etat ne s'en serve pas pour la sécurité sociale... L'assurance privée ne marchera pas, vous le savez très bien, parce que l'on ne gagnerait pas assez d'argent là-dessus. Il me semble plus facile de concilier solidarités nationale et locale que de dégager quelques centaines de millions ici ou là. Vous pouvez jouer sur les mots à propos du recours sur succession...
Philippe Marini, président . - Le gage.
Bernard Cazeau . - Vous irez expliquer la différence à une vieille dame qui vit au fin fond du Périgord !
Philippe Marini, président . - Si vous m'invitez.
Bernard Cazeau . - Le gage n'est qu'une manière de mettre la main sur une partie de la succession.
Albéric de Montgolfier . - Le code civil comporte une obligation alimentaire qui impose aux enfants de porter assistance à leurs parents. Loin d'être choquant, le gage sur succession évite de fiscaliser de jeunes ménages au profit de personnes âgées au patrimoine consistant.
Par ailleurs, la fiabilité du référentiel est importante. Or, il semble que l'évaluation Aggir fasse l'objet d'applications variables selon les départements. Peut-on le vérifier ?
Guy Fischer . - Manifestement, vous devez mettre un terme à cette mission pour pouvoir proclamer ensuite que le Président de la République s'est inspiré de l'exemplaire rapport sénatorial.
Je suis d'accord avec Sylvie Desmarescaux pour estimer qu'on nous amuse.
Sylvie Desmarescaux . - Je n'ai pas utilisé ce terme !
Guy Fischer . - Ainsi, Roselyne Bachelot-Narquin est venue les mains vides ; quelques pistes sont esquissées ici ou là, sans rien de concret. Vous avez évoqué le PLFSS pour 2012, mais le véritable projet ne sera dévoilé qu'après la présidentielle. Il fera sans doute l'objet d'un grand débat national pendant la campagne électorale.
Nous voulons asseoir la prise en charge de la dépendance sur la solidarité nationale, alors qu'un mouvement se dessine en faveur d'un partenariat public-privé, avec un financement mixte du cinquième risque.
Au fil du temps, le ballon s'est dégonflé, puisque nous devions traiter des personnes âgées et des personnes handicapées, jusqu'à ce que Roselyne Bachelot-Narquin limite l'objet aux seules personnes âgées.
Pour les familles, la question fondamentale concerne le reste à charge au titre de l'hébergement. De grandes campagnes sont lancées pour le maintien à domicile, un domaine où l'aide accordée est particulièrement porteuse en termes d'emplois. Vous suggérez d'utiliser les établissements de santé libérés par la loi HPST, pour en faire des Ehpad. Ce n'est pas sot, mais je m'interroge sur le développement du secteur privé. Je pense en particulier au groupe Korian, dirigée par Rose-Marie van Lerberghe, ancienne directrice générale de l'Assistance Publique - Hôpitaux de Paris. La rémunération des actionnaires de ce groupe étant comprise entre 14 % et 15 %, je suis catégoriquement opposé à cette privatisation.
Quelles solutions peut-on envisager ?
Sur ce plan, vous êtes en panne car le Président de la République refuse d'accroître les prélèvements obligatoires, donc la CSG. Il changera peut-être ultérieurement sa façon de dire la messe, mais je ne l'imagine guère faisant campagne pour accroître les prélèvements obligatoires, d'autant que les personnes âgées votent majoritairement à droite. Une journée supplémentaire de solidarité semble facile à obtenir. Je n'approuve pas cette idée...
Sylvie Desmarescaux . - Elle est pourtant conforme à la solidarité nationale.
Guy Fischer . - ...mais elle fait réfléchir.
Vous avez évoqué la parité du financement entre l'Etat et le département, alors que celui-ci distribue déjà trois allocations sociales.
Je pourrais déposer une contribution sur ce thème... à moins qu'il ne soit déjà trop tard !
Philippe Marini, président . - Non ! Cela reviendrait à dire que nous vous avons réunis pour recueillir votre opinion, après avoir achevé le rapport.
Guy Fischer . - Les difficultés les plus graves sont observées dans les villes et les quartiers populaires, où il est très difficile de créer des Ehpad.
Philippe Marini, président . - Votre contribution me semble quasiment rédigée. Pourrions-nous l'avoir pour vendredi ?
Guy Fischer . - Non, car ma position personnelle doit encore être discutée.
Philippe Marini, président . - Notre mission d'information cessera d'exister le 31 janvier à minuit. Nous comptons donc présenter le rapport à la presse mardi 1 er février.
Bernard Cazeau . - J'ai déposé une contribution à la première partie ; je souhaite la compléter pour l'ensemble du rapport d'ici lundi.
Philippe Marini, président . - Tout à fait d'accord.
Jean-Jacques Jégou . - Cela vaut pour tout le monde.
Alain Vasselle, rapporteur . Je me contenterai maintenant d'indications succinctes car nos collègues trouveront dans le rapport des éléments plus précis.
Madame Bernadette Dupont, je ne peux répondre précisément à votre question, car le premier projet de décret sur la tarification des Ehpad a été repoussé par les fédérations lorsqu'elles ont été consultées. La nouvelle mouture du texte a été examinée récemment par le Conseil d'Etat, avant d'être transmise pour avis aux fédérations. Le Gouvernement devrait probablement se prononcer bientôt, mais je ne peux vous en dire plus quant à l'application précise de la tarification à la ressource.
Bernadette Dupont . - En quoi consiste-t-elle ?
Alain Vasselle, rapporteur . - Instituée par l'article 63 de la loi de financement de la sécurité sociale pour 2009, cette tarification adapte la T2A hospitalière au secteur médico-social. Elle comprendra un forfait global soins, un forfait global dépendance et des tarifs de prestations d'hébergement.
Bernadette Dupont . - Pour les Ehpad, ce serait une catastrophe ! Voyez ce que la T2A donne dans les hôpitaux : on y a constaté des explosions d'activité destinées à financer plus, pour finalement ne rien financer du tout. Ce type de dispositif ne peut fonctionner qu'avec des gestionnaires de grande valeur.
Philippe Marini, président . - Il faut de bons directeurs !
Bernadette Dupont . - Excellents !
Alain Vasselle, rapporteur . - Nous retrouvons le thème du contrôle sur l'application des tarifs.
Sylvie Desmarescaux s'est inquiétée à l'idée que les dispositions figurent dans la loi de financement de la sécurité sociale pour 2012, au lieu d'un texte spécifique. Le Président de la République a déclaré que des mesures figureraient dans cette loi de financement, mais je doute que tout puisse y être inscrit. Des dispositions dénuées d'incidences financières devront nécessairement figurer dans un autre texte. La question est de savoir quand le Gouvernement déposera un projet de loi.
Philippe Marini, président . - Pourquoi ne pas prendre l'initiative d'une proposition de loi ?
Alain Vasselle, rapporteur . - C'est une possibilité...
Monsieur Barbier, nous ne voulons surtout pas supprimer le Gir 4, mais une grille Aggir plus équitable doit être appliquée au niveau national. Cela suppose son amélioration et la professionnalisation de ceux qui l'appliquent.
Nous proposons une reconversion de lits, dans le cadre d'une fongibilité asymétrique, ce qui devrait rapporter 300 millions d'euros. La convergence tarifaire devrait permettre d'économiser 350 millions. Enfin, nous suggérons de créer un référentiel opposable des coûts.
Monsieur Jégou, notre calcul de financement de l'Apa n'inclut pas le reste à charge des familles, évalué à quelque 2 000 euros par mois. L'obligation alimentaire semble faire l'objet d'applications très variables selon les départements. Il serait intéressant que la mission d'évaluation et de contrôle de la sécurité sociale (Mecss) se penche sur ce sujet au cours des années à venir.
Monsieur Cazeau, merci d'appuyer nos propositions sur la gouvernance. Je vous donne acte que vous proposez un financement par la solidarité nationale plutôt que par le mécanisme du gage et le recours à l'assurance. J'observe à ce propos que le recours sur succession est différent de notre proposition car il peut être appliqué à la totalité de la dépense exposée par la collectivité départementale en faveur de la personne concernée, tandis que le gage proposé revient à un forfait de 20 000 euros, équivalant à quatre ans de prise en charge au titre du Gir 1. Ce dispositif n'est donc pas assimilable à un recours sur succession.
Une autre différence concerne les conséquences d'un refus : en cas de recours sur succession, aucune aide n'est attribuée si l'intéressé exclut cette procédure, alors que l'éventuel refus d'un gage n'empêche pas la solidarité nationale d'intervenir à concurrence de 50 %.
Bernard Cazeau . - Je vais vous donner un bon conseil : n'en parlez pas avant les prochaines élections !
Alain Vasselle, rapporteur . - J'en viens au financement par l'assurance.
Si l'on considère la population disposant d'une faible capacité d'épargne, 93 % des intéressés disposent d'une complémentaire santé. Si l'on prend en considération nos concitoyens disposant d'une forte capacité d'épargne, parmi les 15 millions d'assurés sur la vie, 1,5 million disposent d'une garantie dépendance. Ils peuvent donc transformer le capital assuré en rente. La souscription d'un crédit hypothécaire immobilier offre aussi une solution, déjà pratiquée en Grande-Bretagne pour ceux qui n'ont pas pris d'assurance avant l'entrée en dépendance.
Monsieur de Montgolfier, les pratiques départementales sont effectivement très variables. Vous trouverez des exemples dans le rapport. Ainsi, le montant de l'Apa à domicile représente 432 euros dans la Drôme et 533 dans le territoire de Belfort, pour une moyenne nationale de 490 euros mensuels. Dans le même esprit, la participation des intéressés varie du simple au double, avec un ticket modérateur Gir 1 limité à 90 euros dans le territoire de Belfort, mais atteignant 149 dans le Calvados, la moyenne nationale s'établissant à 156 euros. Le rapport de la Cour des comptes est très précis sur ce point.
Monsieur Fischer, j'attends avec intérêt votre contribution, mais je note sans plus attendre que le rapport vous procure un élément de satisfaction avec la règle 50-50 pour le financement de l'Apa. Pour ce qui est de la solidarité nationale, votre position est analogue à celle de Bernard Cazeau. Je souligne en revanche que l'évolution de la CSG n'est pas exclue, puisqu'une réflexion sur la fiscalité vient d'être engagée...
Philippe Marini, président . - Elle est en ébullition !
Alain Vasselle, rapporteur . - ...pour être terminée d'ici l'examen du PLFSS.
A l'évidence, il sera envisageable que les personnes âgées versent la CSG comme les autres contribuables. Nos concitoyens peinent parfois à comprendre qu'un smicard acquitte la CSG non déductible, contrairement à un retraité dont la pension serait deux fois plus élevée. Mais ce n'est pas nécessairement la solution miracle pour obtenir 1 milliard d'euros.
Philippe Marini, président . - Avec la répartition 50-50, le reste à charge des départements avoisinerait 2,7 milliards d'euros, un montant que l'on couvrirait en ajoutant le gage sur succession et la deuxième journée de solidarité, ce qui détendrait largement les relations entre l'Etat et les départements.
Il reste à compenser le milliard à la charge de l'assurance maladie, qui devrait couvrir les dépenses transférées sur le forfait soins.
Bernard Cazeau . - Combien vous coûte la réforme de la taxe professionnelle ? Quelque 7 à 8 milliards par an ?
Philippe Marini, président . - Environ 5 milliards. A titre personnel, j'estime que nous aurions pu réformer la taxe professionnelle en obtenant le même résultat pour une dépense moindre. Mais il faut bien assumer ce qui a été décidé.
Bernard Cazeau . - Même aux Etats-Unis, on nous a dit que la prise en charge de la dépendance exigeait l'intervention de la solidarité nationale.
Philippe Marini, président . - Alain Vasselle propose de se greffer sur les assurances complémentaires santé. Il faudra sans doute approfondir ce débat.
La mission autorise la publication du rapport d'information .